|
||||
Часть 4Контроль диабета Глава 15Контролируемые параметры Итак, мы приступаем к завершающей стадии нашего обучения — к вопросам контроля диабета. Вы уже знаете очень много, наш дорогой читатель: вам известны функции поджелудочной железы, вы понимаете характер своего заболевания, вы изучили все, что положено, об инсулинах, сахароснижающих препаратах и методиках их применения, вы ознакомились с понятием диеты, со свойствами продуктов, витаминов и минеральных веществ, вам ведомы опасности, подстерегающие диабетика — кетоацидоз, гипогликемия, хронические осложнения. Итак, теперь мы можем поговорить о контроле. Но разве мы не говорили о нем прежде? Конечно, говорили — начиная с седьмой главы. Когда мы рассказывали про антидиабетические препараты и способы их применения, про питание и режим, про острые и хронические осложнения, мы всюду касались вопросов, как использовать те или иные лекарства и продукты, что и когда нужно есть, как справляться с ситуацией слишком высоких или слишком низких сахаров, как уберечь свои глаза, ноги, почки и сердце. Неважно, каким термином мы назовем совокупность этих сведений — лечение или контроль; как отмечалось в главе седьмой, эти понятия неразделимы, и мы давно уже приобщились к ним. Но повторение — мать учения, поэтому напомним еще раз: Лечение и контроль диабета являются единым и неразрывным комплексом мер, направленных на поддержание вашего организма в нормальном состоянии, насколько это возможно в условиях полной или частичной инсулинной недостаточности. Лечение и контроль прежде всего означают, что вы помогаете своей поджелудочной железе или трудитесь вместо нее, стараясь поддержать сахар в крови на том же уровне, что у здорового человека. Когда это удается, ваш диабет считается скомпенсированным. Лечение и контроль диабета включают различные процедуры и анализы, одни из которых вы должны делать ежедневно, другие — раз в два-три дня или раз в неделю (но самостоятельно), а третьи совершаются раз в шесть месяцев, в поликлинике или больнице. Теперь, когда вы добрались до главы 15, смысл приведенных выше слов стал вам гораздо яснее. Вы уже знаете, что не следует добиваться точно таких же показателей сахаров, как у здорового человека, а лучше поддерживать уровень глюкозы в крови чуть более высоким (чтобы избежать частых гипогликемий); равным образом вы понимаете, что нельзя добиться идеальной компенсации диабета, но нужно максимально приблизиться к ней; вам ясна важность компенсации — ибо это единственный надежный способ избежать хронических осложнений, не сделаться инвалидом, сохранить свою жизнь на долгие годы. Значит, теперь вы готовы к восприятию совершенно конкретных и практических вещей: что контролировать и как контролировать. Иными словами, мы можем поговорить о различных анализах, об аналитических методах и приборах, о планировании физических нагрузок и тому подобных материях. Но прежде давайте вспомним, что говорилось в главе седьмой о параметрах контроля диабета. 1. Контроль за признаками надвигающегося состояния гипер — и гипогликемии. Это главный момент, так как гипер — и гипогликемия грозят диабетику большими неприятностями. В случае гипергликемии они наступают сравнительно медленно (часы или дни), а при гипогликемии — очень быстро (минуты). Эти вопросы мы разобрали в главах 12 и 13; вы уже знаете симптомы кетоацидоза и гипогликемии и представляете, как бороться с этими острыми состояниями. Тут вашим верным помощником будет глюкометр, а также тест-полоски для определения сахара в крови и анализа мочи на сахар и ацетон — о чем говорится в следующих трех пунктах. 2. Контроль уровня глюкозы в крови путем проведения анализов с помощью полосок или глюкометра. Следовательно, вы должны знать, какие существуют глюкометры и как ими пользоваться. Не лишней будет и информация о том, как осуществляется анализ крови на сахар в лабораториях поликлиник и больниц. 3. Контроль уровня глюкозы в моче путем проведения анализов с помощью полосок. Необходимо знать виды соответствующих тест-полосок и уметь ими пользоваться. 4. Контроль наличия в моче ацетона путем проведения анализов с помощью полосок. Необходимо знать виды соответствующих тест-полосок и уметь ими пользоваться. 5. Контроль за давлением крови, осуществляемый с помощью тонометра — прибора для измерения артериального давления. Вы должны ориентироваться в нормальных показателях давления крови, знать стабилизирующие давление препараты и, желательно, уметь пользоваться измерительными приборами. 6. Контроль за весом. Вы должны ориентироваться в нормальных показателях веса, уметь рассчитывать индекс массы тела (ИМТ), знать способы снижения веса (в том числе составление низкокалорийной диеты). 7. Контроль за физическими нагрузками. Это очень важный и непростой вопрос; теперь, когда вы представляете действие инсулина и сахароснижающих препаратов, а также роль питания, мы можем его рассмотреть и дать вам некоторые рекомендации. 8. Контроль за уровнем гликированного гемоглобина. Анализ показывает степень компенсации диабета за два последних месяца. 9. Контроль холестерина и его фракций и другие сложные анализы, которые нельзя осуществить в домашних условиях. Мы ознакомимся с этими анализами и поясним их смысл, а сейчас напомним, что КОНТРОЛЬ ДИАБЕТА ЯВЛЯЕТСЯ ПРЕЖДЕ ВСЕГО САМОКОНТРОЛЕМ. Если вы осуществляете контроль, у вас, разумеется, должны существовать результаты контроля — в виде записей и цифр. Значит, вам необходимо вести дневник, что всегда рекомендуется диабетикам — особенно тем, кто получает инсулин. Удобнее всего вести дневник на компьютере, так как компьютер позволяет сочетать и использовать всевозможные формы дневника, пополнять данные, строить таблицы и т. д. Но личный компьютер доступен не всем, поэтому мы ограничимся традиционным дневником, который можно вести в тетради, а лучше — в большой конторской книге. Что же мы будем в нем отмечать? Как минимум четыре группы сведений: 1. Дату, наименование и дозу препарата, суточные показатели уровня глюкозы в крови, количество съеденных хлебных единиц (с их раскладкой по приемам пищи), вес и «внештатные» ситуации — вроде признаков гипогликемии и причин, вызвавших ее. Это очень важная группа сведений; она позволяет вашему врачу выработать рекомендации насчет дозы инсулина, режима и состава питания, влияния на ваш организм тех или иных продуктов и физических нагрузок. Без этих сведений вы и ваш врач — как без глаз и без рук. 2. Информация о приеме препаратов, предохраняющих от осложнений и рекомендованных вам врачом: что принимали, когда принимали, какую дозу и по какой схеме. Без этих сведений вы запутаетесь; ведь вам надо принимать дважды в год (а то и чаще) множество поддерживающих лекарств: витаминные комплексы, инъекции витаминов, трентал, глазные капли, настои трав, возможно — какие-то сердечные или противоастматические препараты, или лекарства, стабилизирующие давление. С помощью записей второй группы вы будете знать, когда наступил срок для приема того или иного лекарства. 3. Результаты сложных анализов и исследований, проведенных в больнице и поликлинике — например, ваши кардиограммы, клинический или биохимический анализы крови и так далее. Не во всех случаях такие анализы выдаются вам на руки (например, в больнице все подшивается в вашу медкарту), но вы можете попросить, чтобы вам выдали анализ на день-два, чтобы снять с него копию на ксероксе. Эти копии вложите в свой дневник. 4. Сведения о пребывании в больницах — когда и где были, какие лечебные процедуры и анализы вам делали, каковы результаты и рекомендации врачей. Сюда же можно добавить ксерокопию справки, которую вы получите в больнице. Разумеется, полезно записать все нужные адреса и телефоны — больниц, аптек, магазинов, медицинских фирм и т. д. Сведения третьей и четвертой групп очень помогут вашему врачу, когда вы поступите в больницу или посетите поликлинику. Если вы живете в большом городе, где эндокринологические отделения есть в нескольких больницах, то можете попасть в то или иное из них — особенно при срочной госпитализации. Чтобы всякий раз вас не начинали лечить заново, врачу полезно ознакомиться, кто, где и как лечил вас прежде. После этих предварительных замечаний дадим стандартные формы дневника для записи сведений первой и второй групп. В представленном дневнике приведены подлинные данные одного из пациентов. Дозы инсулина отмечаются по времени (можно не записывать их ежедневно, если доза не меняется). Сахар крови измерялся натощак, в восемь часов утра, а затем — в двенадцать, шестнадцать и двадцать часов, через два часа после завтрака, обеда и ужина (естественно, каждый больной записывает здесь свои времена, соответствующие подъему и приемам пищи). С помощью дневниковых записей можно судить о дозе введенного инсулина и предыдущем приеме пищи, а также об уровне сахара перед очередным приемом пищи — и, в случае неприятностей, принять своевременные меры (съесть больше или меньше углеводов). Если нет изменений в питании и уровне физической нагрузки, нет заболеваний и самочувствие хорошее, можно не замерять сахар четыре раза в день, а делать лишь выборочные анализы. Равным образом, можно не записывать количество ХЕ на каждый прием пищи, а давать суммарную величину за день. В последнюю графу заносятся особые ситуации — гипогликемия, появление ацетона, прием алкоголя и т. д. Здесь можно отмечать результаты сложных анализов — например, гликированный гемоглобин (HbA1 = 8,1 %). Различия между двумя формами дневников сразу бросаются в глаза. При ИНСД, как отмечалось раньше, важно контролировать не количество хлебных единиц, а калорийность пищи, ограничивать животные жиры и потребление продуктов, богатых холестерином. Поэтому дневник для больного диабетом II типа включает такие параметры, как вес, калорийность и АД (артериальное давление). Сахар в крови необходимо измерять тогда, когда нет хорошей компенсации, при изменении схемы лечения. Когда компенсация достигнута, можно пользоваться полосками для определения сахара в моче (если тест-полоска не изменяет цвет, то сахар крови меньше 10 ммоль/л). Возможны иные формы дневников, отличающиеся от стандартных. Например, взгляните на записи, которые ведет Михаил Ахманов. Таблица 15.3. Форма дневника для записи результатов анализа крови в течение суток при двух инъекциях инсулина ИНСУЛИН: хумулин Р и хумулин Н 1998 год ДОЗА: 9.00 — 4 ЕД хум. Р + 24 ЕД хум. Н 20.00 — 2 ЕД хум. Р + 14 ЕД хум. Н ВЕС: 82,5 кг РЕЖИМ ПИТАНИЯ: 10.00 12.00 15.00 18.00 21.00 23.00 3 ХЕ 2 ХЕ 4 ХЕ 1 ХЕ 4 ХЕ 2 ХЕ ВСЕГО 16 ХЕ 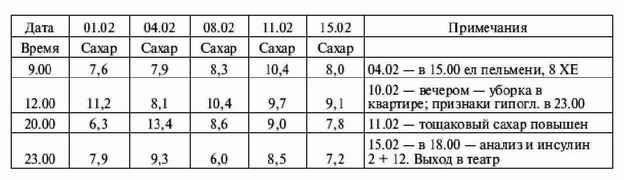 Примечания: 1. Значения сахара крови даны в ммоль/л. 2. В таблице приводятся реальные данные. Таблица 15.4. Форма дневника для записи сведений о приеме препаратов 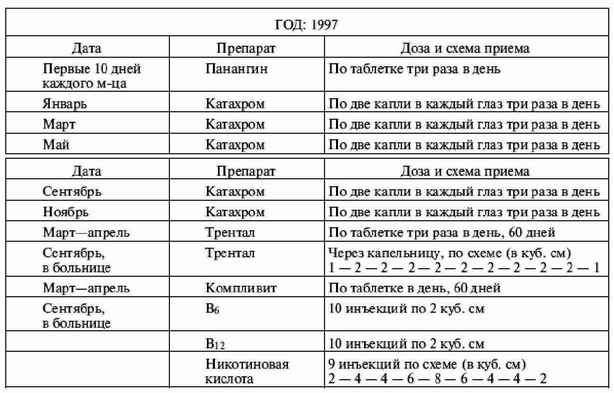 Как следует из таблицы 15.3, больным осуществлялся не ежедневный контроль, а выборочный, раз в тричетыре дня. Измерения уровня глюкозы производились: натощак в 9.00 утра, перед первой инъекцией инсулина; в 12.00 — через два часа после завтрака, перед ланчем; в 20.00 — перед второй инъекцией инсулина; в 23.00 — перед вечерним перекусом и сном. Нарушения режима, диеты и изменение дозы инсулина отмечались в примечаниях. Итак, вы, наверное, уже поняли, что можете сами сконструировать себе тот или иной дневник, в зависимости от методики приема препарата, частоты измерений и собственного желания. Главное — не в форме; главное — чтоб вы не забывали контролировать сахар в крови или в моче и вели аккуратные записи. Глава 16Методы и приборы для контроля диабета 1. Описание методовОсновой контроля диабета являются простые анализы, которые вы можете регулярно проводить в домашних условиях, определяя концентрацию глюкозы в крови или моче. По технике — то есть по тем приемам, которые вам необходимо освоить, чтобы получить результат, это действительно простые анализы. А по сути? Тут можно задаться вопросом, как мы вообще проводим количественный анализ, определяя концентрацию конкретного вещества в смеси нескольких соединений. Например, воздух — смесь газов; как определить, сколько в нем кислорода и сколько азота? Например, железная руда — смесь окислов и солей железа, и в ней присутствуют FeO, FeS и еще что-то; как определить, сколько в руде железа? Например, наша кровь: это жидкость очень сложного состава, включающая плазму, красные кровяные тельца (эритроциты), белые кровяные тельца (лимфоциты и лейкоциты), а также глюкозу, кислород, холестерин и множество иных веществ, которые кровь доставляет к нашим органам; как же определить, сколько в крови глюкозы? Несмотря на различие методов и исследуемых объектов, количественный анализ осуществляется двумя основными способами: или химическим, или спектральным. Химический метод более традиционен, его разработали в старину, применяли в восемнадцатом и девятнадцатом столетиях, и применяют до сих пор. Спектральный метод — детище двадцатого века. Химический метод предполагает создание реактивов, чувствительных к определенному химическому соединению, и методик анализов, то есть приготовления пробы исследуемого вещества, использования реактивов и оценки результатов произошедших химических реакций. Возможно, следует поместить пробу в большой сосуд, добавить строго отмеренные дозы реактивов из той, другой и еще из третьей пробирки, нагреть (в вытяжном шкафу, иначе задохнешься от испарений), потом плеснуть пять с половиной миллилитров серной кислоты или окиси меди, охладить, профильтровать, выпарить до сухого остатка, а остаток взвесить на весах — и тогда мы получим искомое, поделив вес остатка на вес исходной пробы. Сложно, не так ли? Однако вспомним, что мы все-таки живем в двадцать первом веке, и современная химия умеет делать многое без алхимической кухни. Да и в старину знали совсем простые и надежные способы анализов — хотя бы с лакмусовой бумажкой: опустите ее в раствор, и если она окрасится в красный цвет, значит, раствор кислотный, а если в синий — щелочной. По интенсивности окраски можно судить о концентрации кислоты или щелочи — правда, очень приблизительно. Спектральный метод гораздо совершеннее: достаточно сжечь щепотку вещества или получить его спектр каким-нибудь иным способом, и по интенсивности спектральных линий мы можем количественно оценить концентрацию того или иного компонента смеси. Напомним, что каждый компонент, каждое индивидуальное химическое соединение или элемент обладают своим характерным спектром, по которому можно их узнать и определить их содержание в сложном растворе, в смеси газов или в твердом веществе. Имеется великое множество приборов, работающих по спектральному или дифракционному принципу и позволяющих выполнить количественный анализ неорганических и органических веществ. Есть оптические, инфракрасные и рентгеновские спектрометры, есть дифрактометры и квантометры, есть месбауэровские и массспектрометры, и т. д. Одни — величиной с чемоданчик, другие — размером с автобус, но оба эти варианта, как и все промежуточные, нам не подходят. Есть, правда, совсем простые устройства, которыми нас осчастливили оптики. Например, экспонометр к фотоаппарату: крохотный приборчик, измеряющий интенсивность падающего света. Экспонометром он называется оттого, что позволяет определить экспозицию съемки, но по принципу действия принадлежит к фотометрам — приборам, измеряющим силу света (фотон — квант света, воспринимаемого нашим зрением электромагнитного излучения). Наверное, вы помните, что световой диапазон включает семь основных цветов, и каждый оттенок цвета характеризуется своей длиной волны (разумеется, речь идет об электромагнитных волнах). Наибольшие длины волн у красного света и его оттенков, затем идут оранжевый, желтый, зеленый, голубой, синий и фиолетовый, самый коротковолновый. Можно создать прибор, совсем несложный и миниатюрный, который будет измерять интенсивность определенного цвета или окрашенной поверхности и сообщать ее нам в виде числа. Раз можно, значит, такой прибор был создан — и даже не один. Такие устройства называют спектрофотометрами и колориметрами (от английского слова «color» — цвет). 2. Тест-полоскиВспомнив немного физику, вернемся к нашей проблеме и рассмотрим принцип «работы» тест-полосок и глюкометров, используемых для контроля диабета. Начнем с полосок. Они пропитаны специальными реактивами, чувствительными в одном случае к глюкозе в крови или в моче, а в другом — к ацетону в моче. В зависимости от концентрации глюкозы или ацетона полоска, если опустить ее в мочу или капнуть на нее кровью, принимает определенный цвет; ее окраску мы сравниваем с цветовой шкалой, нанесенной на футлярчик, в котором хранятся полоски, и таким образом определяем концентрацию сахара или ацетона. Это чисто химический метод анализа, по принципу лакмусовой бумажки. Существуют следующие виды тест-полосок (см. таблицу 16.1): — для определения уровня глюкозы в крови; — для определения уровня глюкозы в моче; — для определения уровня ацетона в моче; — комбинированные, для определения уровней глюкозы и ацетона в моче. На последних полосках имеются две чувствительные зоны индикации — для глюкозы и для ацетона. Определение глюкозы основано на ферментативной реакции, определение ацетона — на реакции Легала. Рассмотрим для примера полоски «Диабур-Тест 500» производства немецкой фирмы «Берингер Маннхайм ГмбХ». Картонная упаковка содержит футляр с полосками (50 штук) и инструкцию на русском языке. На боковой части футляра нанесены две цветовые шкалы, используемые для определения сахара в моче при концентрациях меньше 1 % и больше 1 %. 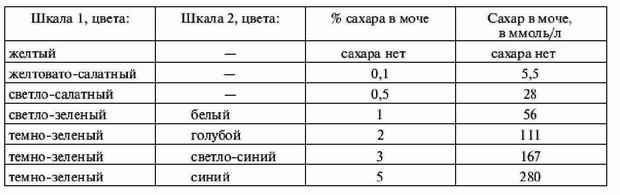 Для проведения анализа необходимо сделать следующее: 1. Приготовить пробу: тщательно вымыть посуду, набрать в нее свежую мочу, перемешать ее, осторожно вращая и потряхивая сосуд. Использовать для анализа мочу, простоявшую более четырех часов, нельзя. 2. Открыть футляр, достать полоску (не касаясь пальцами зоны индикации), плотно закрыть футляр. 3. Опустить полоску на одну секунду в мочу — так, чтобы зона индикации была смочена. 4. Удалить капли мочи с полоски — для этого провести полоской по краю сосуда с мочой. 5. Подождать две минуты, пока не закончится реакция. В результате зона индикации окрасится в определенный цвет. 6. Сравнить окраску зоны индикации с цветовыми шкалами, определив тем самым концентрацию сахара в моче. Большим удобством полосок «Диабур» является возможность их использования в струе мочи. Однако любые полоски, предназначенные для опредения глюкозы в моче или крови, позволяют выполнить анализ только «на глазок», так как цветовых градаций немного, и мы сопоставляем окраску полоски со шкалой зрительно — то есть можем допустить ошибку. Значит, полоски обеспечивают не количественный, а полуколичественный или приблизительный анализ (этого, кстати, достаточно для больных диабетом II типа). Тест-полоски для анализа мочи более дешевы (стоимость одной полоски примерно 0,1 доллара), к тому же каждую можно разрезать вдоль и использовать для двух анализов. Однако с их помощью мы можем проконтролировать только высокие значения глюкозы — ведь сахар попадает в мочу лишь тогда, когда его содержание в крови выше почечного порога. Тест-полоски для анализа крови значительно дороже (стоимость одной полоски примерно 0,4 доллара), зато они позволяют оценить содержание глюкозы в крови во всем диапазоне от низких до высоких сахаров. Для использования этих полосок (так же, как и для анализов с помощью глюкометра) необходимо иметь ланцет, прокалывать палец и выдавливать капельку крови. Таблица 16.1. Характеристика некоторых тестполосок 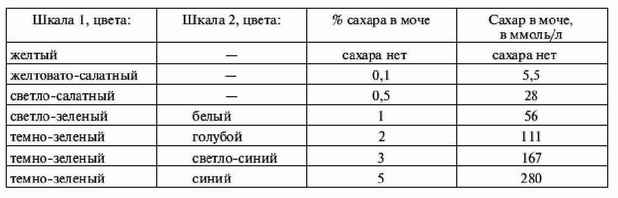 Примечания: 1. Можно также встретить тест-полоски фирм «Байер Диагностикс» («Глюкостикс»), «Бетачек» (полоски «Бетачек»), российские «Биоскан», «Уриглюк», Глюкоурихром-ДвБП-М и другие. 2. Упаковка полосок (50 шт.) для определения глюкозы и ацетона в моче стоит около пяти долларов, а для определения глюкозы в крови — около двадцати долларов. 3. ГлюкометрыПри использовании глюкометра точность результата анализа тоже не является идеальной, но все-таки ошибка гораздо меньше, чем в случае визуальной оценки изменения цвета тест-полоски. В настоящий момент существует множество глюкометров, выпускаемых различными фирмами в России и за рубежом (таблица 16.2), но большая часть из них устроена по одному и тому же принципу и относится к приборам, которые мы выше назвали колориметрами и спектрофотометрами. Принцип их работы таков: сам глюкометр никакой глюкозы крови не измеряет, а лишь более точно, чем человек, анализирует цвет полоски. Давайте рассмотрим, что представляет собой простейший глюкометр. Это небольшой приборчик, размером с ладонь, помещенный вместе с ланцетом в футляр, который удобно носить с собой. На лицевой стороне прибора находятся три основных элемента: прорезь, в которую нужно ввести тест-полоску; табло или экранчик, на котором индицируются надписи-инструкции и результат анализа; большая кнопка. Где-нибудь сбоку есть еще одна кнопка — для выставления кода партии полосок, переключения прибора в режим русского текста и других вспомогательных функций. Сзади находится крышка отсека с батарейками, которые следует менять примерно раз в год. Управляться с глюкометром гораздо проще, чем с современным телевизором, но эта процедура все-таки требует определенных навыков. Кроме самого глюкометра с батарейками, в комплект входят инструкция на русском языке, ланцет, устроенный по типу авторучки — для того, чтобы прокалывать кожу, контрольная полоска и контрольный раствор для тестирования прибора, и полоски для анализов. Без этих полосок ваш глюкометр не сможет ничего определить; следовательно, тест-полоски, как батарейки и иглы для ланцета, являются расходным материалом. Батареек хватает надолго, одной ланцетной иглой можно пользовать десять-пятнадцать и более раз, а вот одна полоска предназначена только для одного анализа, и эти полоски вам придется регулярно покупать — без них в вашем глюкометре не больше смысла, чем в пустой тарелке без еды. Полоски продаются в цилиндрических баночках-футлярчиках по 25 или 50 штук; к глюкометру каждой фирмы выпускаются свои полоски. Если нет гарантий в свободном приобретении полосок к данному конкретному глюкометру, его не стоит покупать — это будет пустой тратой крупной суммы денег. До настоящего времени в Россию надежно и аккуратно поставляются лишь полоски к глюкометрам фирм «ЛайфСкэн» (корпорация «Джонсон и Джонсон») и «Берингер Маннхайм» (ныне — «Рош Диагностика»). Отметим, что полоски с нанесенным на них химическим реактивом — деликатное изделие; даже для одной и той же модели глюкометра полоски немного различаются, и поэтому каждую конкретную партию обозначают своим кодовым номером, который указывается на футлярчике с полосками — например, КОД 7 или КОД 12. Перед использованием данной партии полосок следует установить на глюкометре нужный код (это очень просто; как именно — сказано в инструкции). Итак, рассмотрим процедуру анализа крови на сахар с помощью глюкометра, предполагая, что нужный код уже установлен. 1. ПОДГОТОВКА. а) достаете глюкометр из футляра и размещаете его на столе; рядом кладутся ланцет и футлярчик с полосками; б) пальцы той руки, откуда будет браться кровь, моете с мылом, греете под струей теплой воды, насухо вытираете и несколько раз энергично встряхиваете кистью. Согревание и встряхивание необходимы, чтобы кровь прилила к пальцам; если вы этого не сделаете, вам придется с силой выдавливать из пальца каплю крови. Если руки холодные, вы, быть может, ничего не выдавите; в) взводите ланцет (как им пользоваться, описано в инструкции к прибору), открываете футлярчик с полосками и достаете одну полоску, не касаясь пальцами зоны индикации (она же — точка теста). Футляр тут же закрываете, чтобы предохранить полоски от воздействия воздуха. 2. АНАЛИЗ. Нажимаете кнопку на глюкометре, и он начинает высвечивать в окошке инструкции на русском языке. В случае простейшего глюкометра «One Touch Basic» («Ван Тач») фирмы «ЛайфСкэн» последовательность инструкций будет такой: 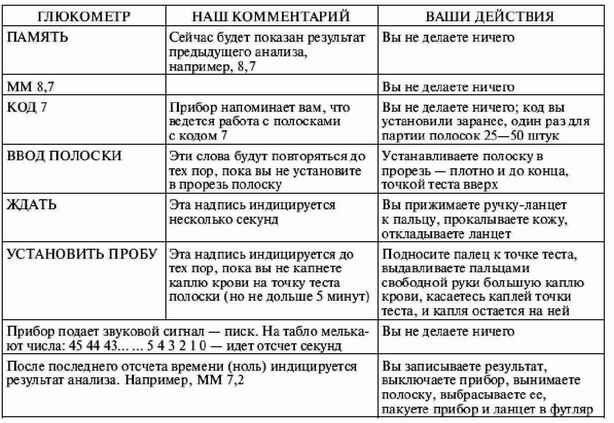 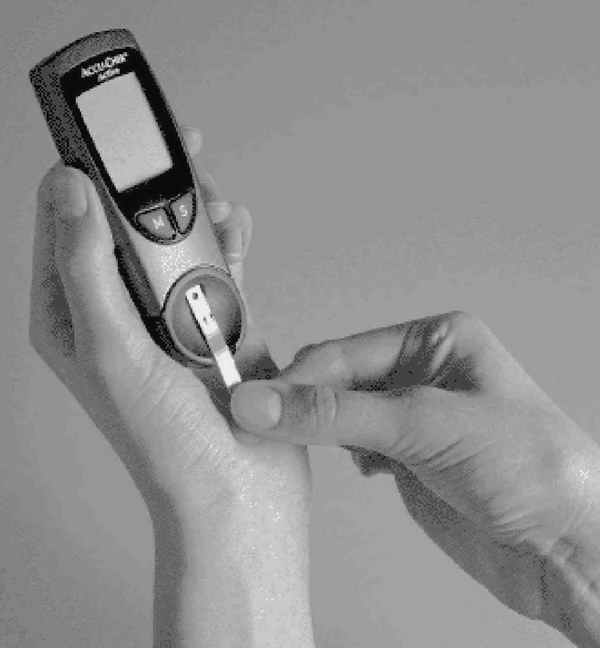 Рис. 16.1. «Акку-Чек Актив» Дадим вам несколько полезных советов в части обращения с глюкометром. 1. О необходимости нагреть руку и потрясти ею мы уже упоминали. Сделайте это обязательно; если в тот момент, когда полоска уже введена и глюкометр требует УСТАНОВИТЬ ПРОБУ, кровь из пальца у вас не пойдет, вы начнете нервничать. А, собственно, зачем?.. Глюкометр ждет вас целых пять минут; за это время можно согреть пальцы под теплой водой, вытереть их, сделать новый прокол и выдавить необходимую каплю. Вы можете также выключить глюкометр, вытащить полоску, аккуратно отложить ее в сторону и начать все сначала. Так что не спешите и не нервничайте: глюкометр — очень удобный прибор! 2. Не бойтесь прокалывать кожу ручкой-ланцетом, это не больно — гораздо менее чувствительно, чем прокол тем ланцетом, которым пользуется медсестра в поликлинике, когда берет у вас кровь для анализа. Чем сильнее прижмете головку ручки-ланцета к коже, тем глубже получится прокол. Кроме того, ручка-ланцет имеет несколько градаций — соответственно для прокола более тонкой и более толстой кожи. 3. Очень существенный момент — куда колоть. Вопервых, почему в пальцы? Потому, что из ранки на пальце удобнее всего нанести каплю крови на точку теста. Скажем, если кольнуть в колено, то с такой задачей не справится ни один гимнаст. Во-вторых, в какие пальцы колоть? В мизинец, безымянный и средний на левой или правой руке. Можно в указательный и большой, но эти пальцы считаются «рабочими», то есть больше всего заняты в повседневных делах (в них мы держим авторучку, ложку и так далее). В-третьих, куда именно колоть? Понятно, что в кончик пальца, но вот куда именно — сбоку или в мякоть (в подушечку)? Лучше всего колоть слева или справа в зону между подушечкой и ногтем, отступив от края ногтевого ложа на 3–5 мм. 4. Самый важный и ответственный момент — нанесение пробы на точку теста. Точка теста — кружок на тест-полоске диаметром 4 мм, не слишком маленький, но и не слишком большой. И вот на него-то вы должны капнуть каплю крови — хорошую каплю! В инструкции к глюкометру «Ван Тач» подробно объясняется, к а к о й должна быть эта капля: круглой, выпуклой, блестящей, полностью закрывающей точку теста. Как же этого добиться? Во-первых, оперируйте с глюкометром при ярком свете, чтобы все хорошо видеть (и, разумеется, в очках — если вы носите очки). Во-вторых, прокалывайте только сухую кожу, на влажной капля расплывется. В-третьих, проколов палец, поднесите его к глюкометру (на сантиметр к точке теста, проколом вниз), а другим пальцем этой же руки коснитесь корпуса глюкометра — это позволит вам надежнее зафиксировать проколотый палец над точкой теста. Только после этого начинайте выдавливать кровь из пальца — так, чтобы капля свисала вниз. Если ваш проколотый палец развернут проколом вбок, свисающей капли не получится — кровь растечется по коже. Повторяем: палец держите проколом вниз и давите! Когда сформируется свисающая капля крови, начинайте двигать палец к точке теста, придерживаясь другим пальцем за корпус глюкометра — это обеспечит более точное «попадание в яблочко». Коснитесь кончиком капли зоны теста и поднимите руку — капля останется на полоске, в нужном месте. Проделав этот фокус несколько раз, вы убедитесь, что удобнее всего выдавливать кровь из левой боковинки безымянного пальца, «опираясь» мизинцем о корпус глюкометра. 5. Научившись делать анализ себе самому, потренируйтесь на своих домашних. Вы убедитесь, что труднее попасть чужим пальцем в точку теста, чем своим собственным. Теперь вернемся к теории и уточним, что же, собственно говоря, измеряет глюкометр. В большинстве этих приборов совмещены два аналитических метода, химический и спектральный. В функциональном смысле полоски для глюкометра ничем не отличаются от тест-полосок для определения уровня глюкозы в крови: в том и в другом варианте зоны индикации покрыты реактивом, принимающим определенный цвет в зависимости от концентрации сахара. Но в первом случае изменение цвета оценивает глюкометр-колориметр, а во втором — мы сами, по цветовой шкале на упаковке полосок. Разумеется, глюкометр выполняет такую оценку точнее и, вдобавок, дает численный результат. В инструкции к глюкометру «Ван Тач» («One Touch Basic») принцип действия прибора описан так: «После нанесения крови на полоску компоненты последней реагируют с кровью, образуя голубую окраску, интенсивность которой затем считывается и измеряется оптикой глюкометра». Ну вот, теперь вы понимаете, что означает эта фраза. Коснемся еще нескольких моментов, связанных с глюкометрами фирмы «ЛайфСкэн». Название прибора «One Touch Basic» можно перевести так: «Одно касание, основная модель». Этот глюкометр «держит» в своей внутренней памяти только один результат предыдущего измерения, так что вам необходимо записывать его показания в дневник. Имеются более совершенные модели «One Touch II», «One Touch Profile» («Ван Тач Профиль») и «One Touch Basic Plus» («Ван Тач Плюс»); эти приборы снабжены памятью, в которой хранятся результаты предыдущих анализов, причем «One Touch Profile» позволяет вести «электронный» дневник. Приборы исключительно надежны, о чем красноречиво говорят сроки гарантии; к тому же нет никакой необходимости куда-то идти и ставить свой прибор на гарантию; где бы он ни был приобретен, сведения о покупателе будут переданы в российские представительства фирмы (главное находится в Москве), и вскоре вы получите официальное уведомление о том, что ваш прибор поставлен на гарантию, что он будет заменен на новый в случае неполадок и что телефон «горячей линии» в Москве (095) — 755-83-53, а в Петербурге (812) — 346-75-60. (Здесь мы сообщаем новые номера телефонов московского и петербургского представительств компании «ЛайфСкэн» и, несколько далее, компании «Рош Диагностика»). Последняя разработка компании «ЛайфСкэн» — миниатюрный глюкометр «SmartScan» («СмартСкэн») размером в треть ладони, который вместе с ланцетом и полосками можно носить в кармане. Характеристики этого прибора даны в таблице 15.2, однако следует отметить некоторые его важные моменты: 1. Для «СмартСкэна» необходимы особые полоски — они гораздо меньше размером, чем полоски для глюкометров «Ван Тач», и более жесткие по фактуре. Тестполоска «СмартСкэна» является электродом. 2. «СмартСкэн» включается не кнопкой, а тест-полоской, когда ее вводят в приемную щель. 3. Для анализа нужна очень маленькая капля крови. 4. Принцип работы «СмартСкэна» таков: активная зона на тест-полоске снабжена мембраной, которая отделяет плазму крови; глюкоза, содержащаяся в плазме, вступает в реакцию с химическими компонентами полоски, вызывая слабый электрический ток; сила тока измеряется прибором и представляется в виде результата анализа. Так как «СмартСкэн» измеряет уровень глюкозы в плазме крови, результат на 12–15 % выше, чем при использовании «Ван Тач» и других глюкометров, работающих по принципу колориметра. Обратимся теперь к приборам компании «Рош Диагностика», которая образовалась в 1997 г. в результате слияния двух известных фирм — «Ф.Хоффманн Ля Рош» и «Берингер Маннхайм». Как и «ЛайфСкэн», эта компания активно работает на российском рынке и выпускает следующие приборы: «Glucotrend» и «Glucotrend II» («Глюкотренд»), «Accu-Chek Easy», «Accu-Chek Active» и «Accu-Chek Plus» («Аккучек»), «Accutrend» («Аккутренд»). Рассмотрим особенности «Глюкотренда»: 1. Прибор очень компактен (размером в половину ладони, его можно носить в кармане). 2. Код партии полосок устанавливается исключительно просто — для этого надо ввести в специальный паз крохотную кодовую пластинку, которая находится в футляре с полосками. 3. Ланцет для пробивания кожи имеет 11 градаций. 4. Для анализа требуется очень маленькая капля крови, так как индикаторная зона полоски устроена по капиллярному принципу. Кровь можно наносить на любую часть индикаторной зоны, даже сбоку. Можно вначале нанести кровь на полоску, а потом вставить ее в глюкометр. Перечисленные выше достоинства сохранены в последней, наиболее совершенной модели «Рош Диагностика» — глюкометре «Аккучек Актив» (см. рис. 16.1). На лицевой поверхности этого прибора находятся: экран (в верхней части), прорезь для введения полоски (в нижней части), две клавиши, помеченные буквами M и S (под экраном). Порядок действий при анализе таков: 1. Вскрыть упаковку с полосками и кодовой пластинкой; вставить пластинку в прибор. 2. Достать полоску и тут же закрыть упаковку (контейнер, в котором хранятся полоски). Нельзя оставлять контейнер открытым, так как полоски могут испортиться (это общее правило для всех полосок и любых глюкометров). 3. Нажимать клавиши не нужно — как и в случае «СмартСкэна» вы вводите полоску в прорезь, и глюкометр включается автоматически. На экране появляется трехзначное число, код упаковки — например «540». Этот код можно сравнить с тем, который указан на контейнере (они должны совпадать), и убедиться, что прибор функционирует правильно, и что вы не забыли вставить нужную кодовую пластинку. С одной стороны на тест-полоске изображены две стрелочки — они показывают, в каком направлении вводить полоску в прорезь прибора. Делать это надо аккуратно — полоска гибкая, но прочная, и вдвигается в прорезь с небольшим усилием, до щелчка. 4. На экране появляется схематическое мигающее изображение капельки крови, что соответствует команде: «Нанесите пробу — каплю крови — на индикаторную зону полоски». Это нужно сделать в течение двух минут, и здесь имеются две возможности. 5а. Не вытаскивая полоску из прибора, вы наносите на нее (в нужное место) капельку крови. Нужное место — это маленький оранжевый квадратик (активная зона), заполненная рыхлым на взгляд веществом. Желательно коснуться каплей крови центра квадратика, но можно наносить пробу и с края — рыхлый субстрат легко впитывает кровь. Если все сделано правильно, вы услышите звуковой сигнал — знак того, что начинается измерение. 5б. Извлеките полоску из глюкометра, приблизьте ее к пальцу с каплей крови, нанесите кровь и снова вставьте полоску в прибор. На все эти операции у вас есть 20 секунд. За пять секунд до истечения этого срока начнут подаваться звуковые сигналы с интервалом в одну секунду, чтобы вас поторопить. 6. Идет измерение. На экране появляется символ песочных часов. Если вы не вытаскивали полоску из прибора, измерение занимает пять секунд, в противном случае — десять. 7. Следует звуковой сигнал, и на экране появляется результат, который будет записан в память прибора вместе с датой и временем проведения анализа. После того, как использованная полоска будет извлечена из прибора, он автоматически выключится. Клавиша S на панели прибора позволяет осуществлять различные установочные операции: включить или заблокировать звуковой сигнал, установить дату и время, указать формат их вывода на экран. Клавиша M (Memory) позволяет перейти в режим просмотра памяти («записной книжки»), в которой хранится до двухсот результатов анализа с датами и временем. Просмотр этого массива производится с помощью нажатий клавиши S. Сообщаем телефоны представительств компании «Рош Диагностика» в Москве: (095) — 258-27-90, и в Петербурге: (812) — 279-90-28, (812) — 279-91-78. Кроме того, по всем вопросам, связанным с глюкометрами этой компании, можно звонить в Москву, в информационный центр «Здоровье под контролем» по телефону: 8 — (800) — 200-88-99. Звонок бесплатный из любого города и поселка России. Выше мы рассмотрели приборы двух компаний «Рош Диагностика» и «ЛайфСкэн», так как эти глюкометры наиболее распространены в России. Их розничная стоимость примерно одинакова и колеблется около 100 долларов; стоимость упаковки с 50 тест-полосками составляет 25–30 долларов, и, следовательно, цена одной полоски не меньше 0,5 доллара. Фирмой «Рош Диагностика» выпускается также прибор «Аккутренд», который позволяет определять как глюкозу крови (диапазон 1,1–33,3 ммоль/л, время определения — 12 секунд), так и уровень холестерина (диапазон 3,88–7,75 ммоль/л, время определения — 180 секунд). Этот анализатор стоит, разумеется, дороже обычного глюкометра — 175 долларов. Гарантия на приборы «Рош Диагностики» пожизненная, гарантийный срок у «ЛайфСкэн» составляет 5–7 лет, но на самом деле это тоже пожизненная гарантия — если с глюкометром чтото случается, вам его заменяют на более современную модель. 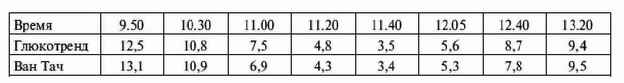 В 2000 году Михаил Ахманов произвел сравнение по точности измерений глюкометров «Ван Тач» и «Глюкотренд». Результаты (даны в ммоль/л) были вполне удовлетворительны: Отечественные глюкометры, насколько нам известно, производятся двумя фирмами: «Биоприбор» (глюкометры «Глюкофот БП-М» и «Глюкохром М») и «Элта» (глюкометр «Сателлит»). За пять лет, прошедших с момента первого издания «Настольной книги диабетика», «Сателлит» завоевал в России если не популярность, то несомненную известность — по крайней мере, о нем знают многие наши читатели. Кое-кто предпочитает «Сателлит» зарубежным приборам, так как в эксплуатации он вдвое дешевле, чем изделия «Рош Диагностики» и «ЛайфСкэн». Это большое достоинство «Сателлита»; кроме того, фирма «Элта» дает теперь пожизненную гарантию на свой прибор — значит, отвечает за его качество. Справки о глюкометре «Сателлит» можно навести в Москве по телефонам: (095) — 490-62-84 и (095) — 490-63-97. Современные глюкометры являются многофункциональными приборами, позволяющими не только определять уровень глюкозы крови, но также вести «электронный» дневник. Это означает, что в памяти прибора размещаются результаты десятков, а в некоторых случаях — сотен измерений, каждое из которых помечено соответствующей датой и временем. Кроме того анализ можно сопроводить словесным пояснением — например, таким: «натощак», «до завтрака», «после обеда», «ночью» и т. д. В некоторых моделях предусмотрено занесение в память дозы инсулина и времени инъекции, расчет среднего уровня глюкозы за последние 14 дней, вывод информационных сообщений и подача звуковых сигналов. Практически любой глюкометр можно настроить на язык пользователя — русский, английский, немецкий и др. Отметим наконец, что все используемые в настоящее время способы определения глюкозы крови требуют прокола кожи и взятия пробы и по этой причине называются инвазивными (от латинского слова «invasio» — «вторжение»). Хотя описанный в разделе 4 «Глюковоч» не нуждается в подобной процедуре, это тоже инвазивный прибор, так как он «вытягивает» клеточную жидкость через кожу. Во многих странах ведется работа над неинвазивными приборами, о которых будет рассказано в последней главе нашей книги. Взгляните теперь на таблицу 16.2 и ознакомьтесь с глюкометрами различных фирм. Таблица 16.2. Характеристика некоторых глюкометров 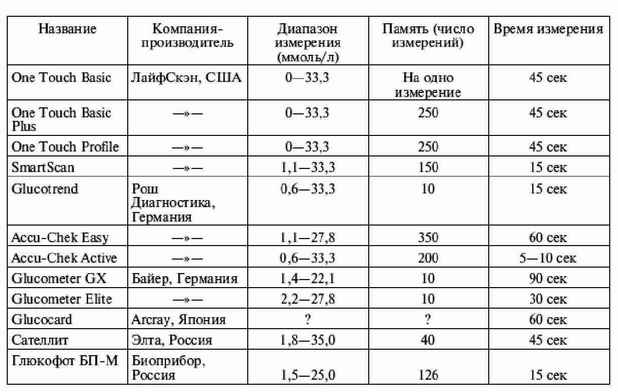 Примечания: 1. Можно также встретить глюкометры следующих фирм: «Берингер Маннхайм» — «Reflolux»; «Берингер Ингельхейм» — «Diascan»; «Медисенс» — «Exactech», «Medisense», «Precision»; «Бетачек» — «Betachek LYNX»; «КДК Корпорейшн» (Япония) — «GT-1620»; «Электроника» (Венгрия) — «Gluco Care». 2. Глюкометры «Glucometer Elite» и «Glucocard», представленные в таблице, с точки зрения эксплуатации являются самыми простыми и удобными — эти приборы не имеют ни одной кнопки, включаются введением тест-полоски и обладают другими любопытными особенностями. Например, каждая их тест-полоска упакована отдельно, так что использование одной полоски не оказывает никакого влияния на срок хранения остальных. 4. ГлюковочВ 2002 году в США появился в продаже новый прибор для контроля диабета — «Глюковоч» или глюкометрические часы. Полное название этого устройства выглядит так: «GlucoWatch G2 Automatic Glucose Biographer», выпускаемый американской фирмой «Cygnus Inc». Мы, авторы книги, и некоторые пациенты имели возможность ознакомиться с «Глюковочем» — вероятно, с первым экземпляром, появившимся в Петербурге. Отметим сразу, что больших надежд на переворот в измерениях сахара крови, связанных с этим прибором, питать не следует. 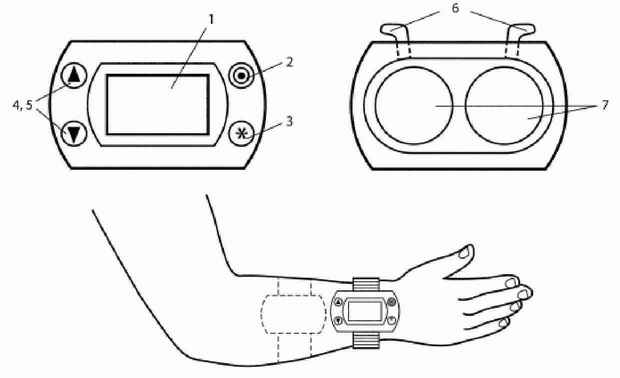 Рис. 16.2. «Глюковоч» Внешне «Глюковоч» похож на большие наручные часы из пластика, которые закрепляются на руке с помощью ремешка (см. чертеж на рис. 16.2, примерно в натуральную величину). На лицевой стороне расположены экран 1 (дисплейная панель) и четыре кнопки управления 2–5, противоположная сторона закрыта крышкой. Крышка снимается, в прибор вставляют батарейку и чувствительный элемент (сенсор — AutoSensor), затем закрепляют его на руке. Основные части сенсора — контактирующие с кожей «уши» 6 (Ears) и два диска 7. Принцип работы «Глюковоча» таков: с помощью очень слабого электрического тока датчики — «уши» вытягивают глюкозу из клеток кожи; эта глюкоза поступает в диски сенсора и измеряется там; результат пересчитывается в глюкозу крови, выдается на экран и, вместе с датой и временем анализа, записывается в память прибора. Измерения следуют через каждые 10 минут в течение 13 часов, то есть «Глюковоч» может обеспечить постоянный мониторинг больного. Кнопка 2 служит для включения прибора, нажатие кнопки 3 указывает, что пользователь хочет что-то изменить в режиме работы, кнопки 4 и 5 позволяют просматривать «вверх» и «вниз» массив результатов измерений, занесенных в память (напомним, что такая же функция есть у большинства современных глюкометров). Четыре управляющие кнопки позволяют реализовать ряд дополнительных операций, подробно описанных в инструкции пользователя. Одна из таких возможностей — подача звукового сигнала при высоком и низком сахаре. В последнем случае «Глюковоч» играет роль будильника, предупреждающего о ночной гипогликемии во время сна. Прибор позволяет избежать болезненных проколов и, по последним данным, может использоваться даже детьми. На этом, пожалуй, достоинства «Глюковоча» заканчиваются и начинаются недостатки, которых довольно много: 1. Реально прибор нельзя использовать круглые сутки, так как перед каждой установкой сенсора его необходимо калибровать в течение двух часов. Операция калибровки непростая и заключается в том, что прибору необходимо «настроиться» на кожу пользователя. 2. В десяти процентах случаев калибровка «не проходит» — возможно потому, что кожа пользователя слишком «грубая» или на его руках имеется волосяной покров, который необходимо сбривать. 3. При каждом новом 13-часовом цикле измерений необходимо не только заменять сенсор с батарейкой и проводить калибровку, но также менять позицию, в которой прибор расположен на руке. На руке взрослого человека (до локтя) таких позиций может быть шесть (см. рис. 16.2 — по три с одной и другой стороны). Две руки — 12 позиций, 24 часа калибровки и 12–13 циклов измерения; иными словами, рук хватает примерно на неделю. 4. Прибор капризен и может сам собой отключаться. При его испытаниях зимой в Петербурге были выявлены две такие ситуации: прибор отключался на холоде (когда испытатель выходил из дома на улицу) и в метро. 5. Производители утверждают, что ощущение покалывания, возникающее в тот момент, когда глюкоза «вытягивается» из кожи, безболезненно. Это так, но оно неприятно, особенно если пользователь «Глюковоча» вспотел. Возникает зуд, хочется почесаться, а снимать прибор нельзя. То есть, конечно, можно, но в этом случае следует заменить сенсор с батарейкой и провести калибровку заново. 6. Бывает так, что глюкоза крови сильно колеблется, и прибор регулярно подает звуковой сигнал. Днем это повышает уровень тревоги, а ночью просто не дает спать. Типичная ситуация такого рода — гипогликемия и рост глюкозы крови после ее купирования. 7. Прибор дорог, и его эксплуатация тоже стоит недешево: цена «Глюковоча» 300–400 долларов, цена сенсора и батарейки — 6 долларов, стоимость суточного мониторинга — примерно 12 долларов. 8. Прибор не только капризен и дорог, но также сложен в эксплуатации, и его нельзя освоить с такой же легкостью, как глюкометр. У наших петербургских испытателей сложилось мнение, что прибор вообще нельзя освоить без помощи специалиста — инструкция пользователя сложна и содержит 112 страниц. Заметим, что, например, в инструкции на глюкометр «Аккучек» тоже более ста страниц, но это книжечка размером в ладонь, текст имеется лишь на семидесяти страницах (остальное — картинки), и объем текста — 8–10 строк на страницу. В случае Глюковоча мы имеем дело с полнометражной книгой на английском языке. 9. Наконец, последнее и, возможно, самое существенное — точность. Разумеется, данные, полученные с помощью «Глюковоча», менее точны, чем измерения на глюкометре, но это не самое неприятное. Изменение уровня глюкозы в клеточной жидкости происходит с запозданием относительно изменения глюкозы крови, и в результате «Глюковоч» отстает от истинного положения дел примерно на 10 минут. При быстро меняющихся сахарах (повышение сахара после купирования гипогликемии) отмечена следующая ситуация: «Глюковоч» показывает 2 ммоль/л (т. е. гипогликемию), тогда как показания «Аккучека» — 6 ммоль/л (т. е. момент гипогликемии уже пройден и началось повышение сахара); следующее показание «Глюковоча» — 6 ммоль/л, тогда как на самом деле сахар 13 ммоль/л (показание «Аккучека»). В то же время при стабильном сахаре показания не слишком отличаются: например, 5,6 ммоль/л по «Глюковочу» и 6 ммоль/л по «Аккучеку». Отмеченный недостаток не столь важен при повышении глюкозы, но при ее понижении таит несомненную опасность — нельзя фиксировать гипогликемию с опозданием на 10 минут, особенно во сне. Вывод: «Глюковоч» не может заменить глюкометр. 5. Анализы в лабораторных условияхРассмотрим в общих чертах, как определяют концентрацию глюкозы в крови и моче и концентрацию ацетона в моче в лабораторных условиях, то есть в больнице и поликлинике. Эти способы более сложны и точны, чем применяемые в домашних условиях, но их основой также являются специфические химические реакции — иногда со скромной добавкой физических методов. Определение концентрации глюкозы основано либо на ее восстанавливающих свойствах (методы Хагедорна-Йенсена, Крицелиуса, Фолина-Ву и так далее), либо на свойстве изменять цвет при взаимодействии с определенными реактивами (метод Фрида и Гофльмайера и других — тот же принцип «лакмусовой бумажки», который рассмотрен нами в начале этой главы). В последнем случае для экспрессных анализов нередко применяют индикаторные пластинки или полоски, аналогичные тем, которые используются для глюкометров — например, полоски «Декстронал» (производства бывшей ГДР) или «Декстростикс» (английского производства). Процедура анализа такова: на покрытую реактивом часть полоски наносится кровь, затем ее равномерно распределяют в зоне индикации, через минуту смывают водой и оценивают интенсивность окраски — или визуально, по шкале цветности, или с помощью колориметра. Ошибка при визуальной оценке может составлять от 1,6 до 2,2 ммоль/л. Более совершенные способы анализа реализуются с помощью специальных аппаратов — например, «Экзана-Г», сочетающего химический и электрохимический методы. Не вдаваясь в физико-химические подробности, отметим, что «Экзан-Г» позволяет исследовать тридцать образцов в час и измерить глюкозу крови в пределах 0,5–30 ммоль/л с пятипроцентной ошибкой. Значит, если определено значение 10 ммоль/л, сахар находится в пределах 9,5–10,5 ммоль/л. Более точным считается анализатор «Бекман», но все же любой метод дает ошибку, и это вполне естественно — ведь абсолютно точных измерительных приборов в принципе не существует. Кроме того, концентрация сахара в крови, взятой из различных частей тела и даже пальцев одной руки, непостоянна; так, в венозной крови содержание глюкозы на 0,3–0,8 ммоль/л отличается от показателей в артериальной и капиллярной. Вот еще одна причина, по которой кровь берут из пальца — это позволяет унифицировать процесс взятия пробы и получить сопоставимые результаты анализов. Естественно, нас интересует вопрос, с какой же точностью измеряет сахар крови глюкометр и насколько его показания совпадают с результатами лабораторных анализов. Эти исследования проводились Михаилом Ахмановым, одним из авторов данной книги, с помощью прибора «One Touch Basic». Проверка на повторяемость результатов производилась путем трехкратного измерения уровня глюкозы в течение пяти-шести минут, причем пробы брались из одного и того же пальца. Результаты при этом были таковы (приводим в качестве примера): 15,3 16,4 15,6 — среднее '315,8 ± 0,6 16,9 17,3 16,3 — среднее 16,8 ± 0,5. Таким образом, в диапазоне более 10 ммоль/л относительная ошибка составила 3 %, а исследования в диапазоне 4–10 ммоль/л дали ошибку 2 %. Это отличный результат, который полностью согласуется с мнением медиков: наивысшая точность достигается в диапазоне нормальных сахаров 4–10 ммоль/л; при уровне сахара меньше 4 ммоль/л глюкометр немного занижает результат, а при концентрации больше 10 ммоль/л — немного завышает. Сравнение с лабораторным методом («Экзан») показало следующее: 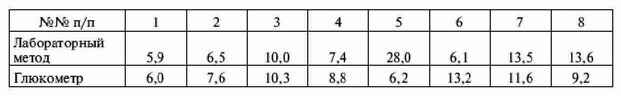 На первый взгляд результаты очень странные — как говорится, ни в какие ворота не лезут. В первом и третьем случаях зафиксировано блестящее совпадение, во втором, третьем, седьмом и даже восьмом — более или менее терпимое, но результаты под номером шесть и особенно пять — чистая загадка! Впрочем, разрешается она просто и связана с недобросовестностью лаборантки, то ли не вымывшей пробирку, то ли допустившей иную ошибку при анализе. Так что верьте своему глюкометру; он вам не солжет — разумеется, если вы научились с ним обращаться. Что касается определения сахара и ацетона в моче в лабораторных условиях, то оно тоже производится с помощью индикаторных полосок или таблеток: например, для определения сахара служат полоски «Глюкотест», а наличие ацетона и его концентрацию определяют с помощью индикаторных таблеток «Биохимреактив». Определения уровня глюкозы в крови и в моче имеют несколько разный смысл, в зависимости от периода, за который собрана моча. Это вполне понятно: ведь измерение сахара крови носит характер сиюминутного анализа, и если измерять глюкозу в моче, собранной чуть раньше или позже того момента, когда производился анализ крови, мы получим примерно сопоставимые результаты. Но если моча накапливалась в течение 12 часов или целых суток, ее анализ даст интегральный (обобщенный) результат. Итак, мы рассмотрели приборы и основные методы, используемые для контроля диабета. Теперь необходимо поговорить о том, как пациенты и медики-профессионалы применяют все эти средства, чтобы получить информацию о течении болезни, то есть заняться вопросами стратегии и тактики. Они изложены в следующей главе. Глава 17Стратегия и тактика контроля диабета 1. Острые состоянияПод стратегией контроля диабета мы будем понимать мероприятия редкого или длительного характера — лечебные процедуры, осуществляемые два-три раза в год, меры предохраненения от хронических осложнений и сложные анализы, дающие интегральную информацию о состоянии организма — например, С-пептидный тест или анализ на гликированный гемоглобин. Под тактикой контроля в данном контексте понимаются те действия, которые необходимо совершать ежедневно или раз в три-четыре дня — например, текущие анализы сахара крови. Разумеется, это деление отчасти условно, так как некоторые мероприятия являются одновременно и тактическими, и стратегическими. Скажем, вы поставили себе задачу сбросить лишний вес; для этого вы должны предпринимать ежедневные усилия в части диеты и физической нагрузки (тактика), но результата вы добьетесь не скоро, и, следовательно, вся проблема приобретает как бы стратегический характер. Ну что ж, условимся считать такие вопросы тактико-стратегическими и приступим к делу. Контроль диабета — это прежде всего контроль гипогликемии и гипергликемии. В тактическом смысле вы должны быстро ликвидировать эти острые состояния, как только они возникли, в стратегическом — стремиться, чтобы они случались как можно реже. В последней рекомендации можно усмотреть парадокс: ведь мы уже подчеркивали, что состояния гипогликемии неизбежны и что они случаются тем чаще, чем лучше компенсирован диабет. Скажем в свое оправдание, что жизнь полна парадоксов, и хоть возможность гипогликемии — реальный факт, вы должны сделать все, чтобы ее избежать — во всяком случае, своевременно купировать. Все рекомендации по борьбе с кетоацидозом и гипогликемией даны в главах 12 и 13, а сейчас мы напомним вам три основные заповеди: 1. ВЫ ДОЛЖНЫ ТВЕРДО УСВОИТЬ, КАКИМИ ПРОДУКТАМИ И В КАКОЙ ПОСЛЕДОВАТЕЛЬНОСТИ НЕОБХОДИМО КУПИРОВАТЬ ГИПОГЛИКЕМИЮ. 2. ВЫ ДОЛЖНЫ ВСЕГДА ИМЕТЬ ПРИ СЕБЕ ЭТИ ПРОДУКТЫ — ДОМА, НА РАБОТЕ, НА УЛИЦЕ, В ТРАНСПОРТЕ; ИМЕТЬ НА РАССТОЯНИИ ПРОТЯНУТОЙ РУКИ. 3. ЕСЛИ ВЫ ПОЧУВСТВОВАЛИ ПЕРВЫЕ СМУТНЫЕ ПРИЗНАКИ ГИПОГЛИКЕМИИ, А ПОД РУКОЙ НЕТ ГЛЮКОМЕТРА, ЧТОБЫ ИЗМЕРИТЬ САХАР И УТОЧНИТЬ СИТУАЦИЮ, НАЧИНАЙТЕ ЕСТЬ БЕЗ ВСЯКИХ КОЛЕБАНИЙ. 2. Определение сахара кровиЭту операцию удобнее всего выполнять при помощи глюкометра, но можно использовать тест-полоски. Кровь для анализа натощак берется утром, причем здоровый человек или больной диабетом II типа не должен есть в течение 12 часов — например, с 9 вечера до 9 утра. Страдающим диабетом I типа трудно выдержать двенадцать часов без еды, поэтому они могут определять сахар натощак спустя 9–10 часов после приема пищи. Анализы крови на сахар, в зависимости от их целей, могут относиться к следующим видам: 1. Исследование под нагрузкой или проведение «сахарной кривой» — так называемый «тест толерантности к глюкозе». Первый анализ берется натощак, затем вы выпиваете раствор глюкозы, и каждые 30 минут в течение двух-трех часов у вас берут кровь и определяют содержание глюкозы в ней. По тому, как нарастает и как спадает уровень сахара в крови, можно судить о функции вашей поджелудочной железы. У здорового человека спад будет резким, и через два часа концентрация глюкозы составит норму — 5,5–6,5 ммоль/л; при диабете сахар через два часа останется повышенным — 7,8 ммоль/л и выше. Из сказанного ясно, что этот вид анализа используется врачами для диагностики диабета, и вам ни в коем случае не надо пить раствор глюкозы и проводить этот анализ самостоятельно. 2. Контрольные измерения в течение дня — повседневные анализы. Они осуществляются тогда, когда вы уже уточнили дозу лекарства и привели ее в соответствие со своим питанием и физической нагрузкой. Теперь остается только повседневный контроль, который вы осуществляете четыре раза в день: натощак, перед утренней инъекцией; в 11–12 часов, после завтрака и перед обедом; в 19–20 часов — после ужина; в 23–24 часа — перед сном. Эти анализы помогают вам действовать гибко: корректировать дозу инсулина, уточнить количество углеводов, которое необходимо съесть, убедиться, что вы ложитесь спать с сахаром 7–8 ммоль/л, и, следовательно, риск ночной гипогликемии минимален. Но есть один практический вопрос: НЕУЖЕЛИ ПРИДЕТСЯ ДЕЛАТЬ АНАЛИЗЫ ЧЕТЫРЕ РАЗА В ДЕНЬ — ВСЮ ОСТАВШУЮСЯ ЖИЗНЬ? НЕУЖЕЛИ ПРИДЕТСЯ КОЛОТЬ ПАЛЬЦЫ ЧЕТЫРЕЖДЫ КАЖДЫЙ ДЕНЬ? Пока не появились неинвазивные глюкометры, ситуация именно такова — если вы хотите чувствовать себя уверенно в любой ситуации и добиться наилучшей компенсации диабета с минимальным риском гипогликемии. Ведь ваша поджелудочная железа, чудесная система с автоматической обратной связью, не работает! И вы трудитесь за нее сами: делаете анализы, смотрите на результаты и прикидываете, сколько ввести инсулина и что и когда съесть. В богатых странах вроде Германии и Штатов больные диабетом I типа поступают именно так — во всяком случае, некоторые из них. Но, если даже не считать затрат на покупку глюкометра (100 долларов), каждый анализ (т. е. тест-полоска) стоит, как мы уже упоминали, 0,5 доллара; значит, в день вы потратите 2 доллара, в месяц — 60 долларов, а за год — более семисот долларов — или вдвое меньше, если вы пользуетесь отечественным глюкометром. Совершенно нереальные деньги для подавляющего большинства россиян! Для гражданина Соединенных Штатов это пустяк, но остается неясным вопрос, как состоятельный американский диабетик выдерживает по четыре укола день за днем? Инсулин мы можем вводить четыре раза в день, так как поверхность зон инъекций достаточно велика — руки, бедра, живот; но для анализа крови нужно колоть пальцы, наш главный «рабочий инструмент». Полторы тысячи уколов в год — получается многовато! Мы советуем вам осуществлять полный контроль (четыре анализа в день) регулярно один-два раза в неделю; стоимость таких анализов составит 8–15 долларов в месяц. Кроме того, следует делать анализы во время «нештатных» ситуаций: — когда вы чувствуете отдаленные признаки гипогликемии и хотите убедиться, что сахар действительно упал; — когда вы больны (особенно если болезнь сопровождается высокой температурой); — когда вы меняете вид инсулина или сахароснижающего препарата (это можно делать в больнице, где все анализы бесплатные); — во время тяжелой физической нагрузки (вы можете штурмовать Эверест, но не забудьте прихватить с собой сахар и глюкометр); — после приема алкоголя (если уж вы крепко выпили, то хотя бы держите последствия под контролем). Разумеется, вместо глюкометра вы можете использовать тест-полоски, но цена их не намного меньше, чем стоимость полосок для глюкометра. Вы получите существенную экономию лишь в том случае, если удастся разрезать тест-полоску для визуального анализа пополам и использовать для двух определений сахара крови. (Внимание! Полоски для глюкометров резать нельзя!) 3. Определение сахара и ацетона в мочеВ данном случае тоже существуют различные виды анализов: 1. Анализ суточной мочи позволяет судить о среднем значении сахара крови в течение суток; если сахар в моче отсутствует, значит, за сутки ни разу не был превзойден почечный порог. 2. Те же цели преследует анализ мочи в четырех порциях, собранных за определенные промежутки времени: с 8 до 14 часов, с 14 до 20 часов, с 20 часов до 2 часов ночи, с 2 часов ночи до 8 часов утра. 3. По анализу однократно собранной мочи можно судить о сахаре крови (учитывая, что 70 % больных имеют обычный почечный порог 10 ммоль/л): 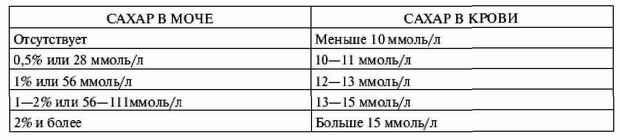 Если сахар в моче достиг двух процентов и более, то ничего определенного о сахаре крови сказать нельзя — лишь то, что он превосходит 15 ммоль/л. Таким образом, вместо глюкометра и тест-полосок для анализа крови мы можем пользоваться тест-полосками для определения сахара в моче. Разумеется, этот способ менее точен и носит ориентировочный характер, но у него есть ряд преимуществ: во-первых, не нужно колоть палец и выдавливать кровь; во-вторых, гораздо легче опустить полоску в сосуд с мочой, чем капать кровь в определенное место полоски; в третьих, тест-полоски для анализа мочи на сахар — самые дешевые, и их легче разрезать пополам, а то и на три-четыре узкие ленточки. Итак, мы можем предложить самую экономичную методику ежедневного контроля: проверяйте сахар в моче четыре раза в день и два раза в неделю, а если концентрация сахара в моче превосходит 2 %, используйте глюкометр. Разумеется, у этой методики есть недостаток: например, если глюкоза в моче отсутствует и вы не ощущаете признаков гипогликемии, нельзя сказать, какой у вас сахар — 4 или 10 ммоль/л. Следовательно, вы лишаетесь гибкости в подборе дозы инсулина и в разнообразии своей диеты. Анализы мочи и крови на сахар носят тактический характер — в том смысле, что вы делаете их часто (преследуя при этом стратегическую цель — наилучшую компенсацию диабета). Контроль за ацетоном тоже тактическая задача, хотя соответствующий анализ, как мы надеемся, вам не приходится выполнять слишком часто. Проверить, нет ли в моче ацетона, необходимо в таких ситуациях: 1. Когда вы плохо себя чувствуете (особенно если причины плохого самочувствия вам неясны). 2. Во время любой болезни или хирургического вмешательства (если поднялась температура). 3. При большой физической нагрузке (до выполнения работы и после нее). 4. Если вы контролируете сахар при помощи глюкометра, вам нужно проверить наличие ацетона в моче тогда, когда уровень глюкозы крови поднялся выше 14 ммоль/л. 4. Артериальное давлениеДавление крови необходимо измерять регулярно, раз в два-три дня, а также при плохом самочувствии. В главе 14 мы предупреждали, что сердечно-сосудистые заболевания, в том числе гипертония, являются одним из хронических осложнений при диабете. Для людей со слабым сердцем или сосудами, а также для тучных и пожилых диабетические осложнения складываются с возрастными и с теми, которые обусловлены особенностями организма. Таким больным — а это прежде всего пожилые и тучные люди с диабетом II типа — контролировать артериальное давление не менее важно, чем сахар крови. Желательно делать этот анализ тричетыре раза в день, утром, днем и вечером — тогда вы будете иметь уверенность в том, что лекарство, принимаемое для компенсации гипертонии, надежно защищает вас от повышения давления в течение суток. Прибор для измерения артериального давления называется тонометром, и сейчас мы напомним, что он, собственно, определяет. Сердце, наш «кровяной насос», то расслабляется, то сжимается; стадию расслабления называют диастолической, а стадию сжатия — систолической. Естественно, первой из этих стадий соответствует меньшее давление крови в кровеносных сосудах, а второй — большее, и эти параметры, измеряемые в миллиметрах ртутного столба (мм. рт. ст.), обозначаются как верхнее (или систолическое) давление и нижнее (или диастолическое) давление. Обычно верхнее и нижнее давление записывают через косую черту, например так: 100/70 или 130/80. Приведенные цифры являются нижней и верхней границами диапазона нормального давления крови для здорового человека. Как предельный допускается норматив 140/90, но его повышение до 160/100 является уже признаком легкой гипертонии. Умеренной гипертонии соответствует диапазон от 160/100 до 180/110, а в случае тяжелой формы заболевания давление может повышаться до 210/120 мм. рт. ст. В аптеках продаются разнообразные модели отечественных и зарубежных тонометров по цене от десяти до ста долларов. Обязательным элементом любого прибора является манжета, которая надевается на руку между плечом и локтем. В простейшем варианте манжета соединена с грушей для накачки воздуха и измерительным устройством — ртутным или стрелочным манометром. Кроме того, к прибору прилагается стетоскоп (фонендоскоп), головку которого следует приложить к локтевой впадине. Теперь нужно накачать грушей воздух в манжету, а когда воздух начнет стравливаться, внимательно слушать и смотреть на манометр. Услышав первые два-три негромких удара, заметьте показание манометра, и вы получите верхнее (систолическое) давление. По мере стравливания воздуха из манжеты удары будут становиться все более отчетливыми, пока, наконец, не оборвутся. Соответствующее показание манометра — нижнее (диастолическое) давление. Отечественный тонометр, реализующий описанную выше процедуру, стоит не дороже 250–300 руб. (около 8–10 долларов) и считается самым точным прибором — вернее, он станет для вас самым точным, когда вы научитесь ловить на слух тихие удары верхнего давления. Недостаток у него один — самому себе трудно измерить давление, нужна помощь другого человека. Измерительная часть в зарубежных полуавтоматических тонометрах (например, японский прибор UA-702) представляет собой пульт с дисплеем, на котором индицируются верхнее и нижнее давление и частота пульса. Такие приборы тоже снабжены грушей, с помощью которой нужно накачивать воздух в манжету; их цена — около 1500 руб. (40–60 долларов). Полностью автоматический прибор имеет только манжету и пульт и стоит более 3000 руб (примерно 100 долларов). Нам приходилось слышать неоднократные нарекания на импортные автоматы и полуавтоматы, которые, по мнению пользователей, сильно завышают или искажают величину давления. Отчасти это верно — опытный человек точнее измерит давление с простейшим отечественным тонометром (именно их предпочитают врачи). Но часто претензии пользователей связаны с неумением правильно пользоваться прибором. Вспомните: врач обычно измеряет вам давление два или три раза подряд. Почему? Потому что первое измерение дает иногда завышенную величину, обусловленную реакцией сосудов на компрессию — сжатие руки манжетой. Верными могут считаться второе и третье измерения, если они хорошо совпадают друг с другом, а если совпадения нет, то надо сделать четыре — восемь измерений, пока не будет достигнута устойчивая повторяемость. Эти ситуации можно проиллюстрировать такими примерами:  В первом случае давление равно среднему арифметическому второго и третьего измерений (получим 136/84), а во втором случае нужно взять четвертое или пятое измерение — они очень близки, и давление в этом случае составляет 130/78 и никак не больше 135/80. Необходимо также учитывать, что существуют не только ошибки, связанные с первоначальной реакцией организма, прибором и процессом измерения, но и с объективным обстоятельством такого рода: артериальное давление очень подвижная величина и может меняться на протяжении нескольких минут. Поэтому во время измерения расслабьтесь, не двигайтесь, не думайте о плохом или волнующем — даже воспоминания о стрессе могут повысить давление. 5. Контроль весаВес — очень важный параметр контроля диабета; если избавиться от тучности, то в некоторых случаях это приводит к компенсации диабета II типа без сахароснижающих препаратов. Чтобы контролировать вес, необходимы напольные весы и сила воли — причем без весов еще можно обойтись, а вот без воли — никак. Первое, что вы должны усвоить: препаратов, лекарств, снадобий и БАДов для надежного и простого избавления от тучности в мировой медицинской практике не существует. Все рекламируемые средства, якобы позволяющие избавиться от тучности и ожирения легким путем, — профанация. Под легким путем понимается заглатывание таблеток или поглощение «тибетских трав», «сжигателей жира», «рационов американских астронавтов» и тому подобного — если при этом вы продолжаете много есть и мало двигаться. Возможно, какое-то снадобье даст временный эффект, но когда вы закончите его принимать, то снова «наедите» свои килограммы, причем буквально за считанные дни. Второе: существует только один надежный способ борьбы с ожирением — меньше есть, больше двигаться, и так до конца жизни. Чем быстрее вы осознаете эту суровую истину, тем лучше. Совет поменьше есть означает, что вам необходимо перейти на низкокалорийную диету: вначале, для того, чтобы похудеть, — на 1000 ккал/день, а затем, чтобы снова не набрать вес, — на 1200–1400 ккал/день. Эти цифры, разумеется, приблизительные, а разумную тактику и стратегию борьбы с ожирением вам необходимо согласовать с врачом — ведь конкретные рекомендации зависят и от степени ожирения, и от вашей работы. Что же касается физической нагрузки, то она необходима в любом возрасте, однако ее также следует согласовывать с врачом — хотя бы по той причине, что ваша самодеятельность может закончиться инфарктом. Физическая нагрузка — мощный фактор борьбы с ожирением; мы видим, что люди физического труда редко бывают тучными, а лишний жир — привилегия тех, кто занимается сидячей работой и ведет малоподвижный образ жизни. Третье: вы должны правильно оценивать свой вес. Распространенное мнение о том, что в старости можно слегка располнеть и что это нормально и естественно — предрассудок; и в двадцать пять, и в сорок, и в семьдесят лет человек должен иметь один и тот же вес, соответствующий его телесной конституции и росту. В старости полнеют в основном от того, что сохранилась привычка есть как в молодости, тогда как пожилой человек ведет менее активный и подвижный образ жизни. Что касается соотношения между ростом и весом, то известный способ оценки — нормальный вес должен равняться росту в сантиметрах минус сто (т. е. двум последним цифрам роста) — далеко не точен. Имеется более реальный показатель для описания ситуации — индекс массы тела (ИМТ): ИМТ = ВЕС, ПОДЕЛЕННЫЙ НА РОСТ В КВАДРАТЕ, ВЕС — в кг, РОСТ — в метрах, десятых и сотых долях метра. Итак, если вес составляет 80 кг, а рост — 1,72 м, то ИМТ примерно равен 26,7. Шкала оценки ИМТ такова: 20,0 — 24,9 — норма; 25,0 — 30,0 — первая стадия ожирения; 30,0 — 40,0 — вторая стадия ожирения; более сорока — третья стадия ожирения. С повышением индекса массы тела более тридцати вероятность заболевания диабетом возрастает в два раза; во столько же раз больше вероятность получить инфаркт миокарда. Наконец, четвертое и последнее. Мы не приводим специальных низкокалорийных диет, так как надеемся, что любой человек, ознакомившись в главе 11 со свойствами продуктов, может самостоятельно составить такую диету. Мы полагаем, что нет смысла повторять избитые истины о том, что в этих диетах упор делается на овощи и фрукты, животные жиры заменяются растительными, мясо и рыбу варят, а не жарят, и по утрам делают физзарядку. Все это вполне понятно, но не забывайте, что вы больны диабетом и вам нельзя заниматься самолечением. Поэтому, если вам необходимо похудеть, консультируйтесь со своим врачом. Если врач плох и его советы сомнительны, найдите другого, хорошего. Только не садитесь с ходу на морковь, капусту и яблоки — особенно если вы получаете инсулин. Привычка в зрелых годах есть так же обильно, как в молодости, потреблять много мяса и жиров, очень устойчива. Вы уже не трудитесь у станка, не занимаетесь активно спортом, не ездите ежедневно на работу, не толкаетесь в переполненном транспорте, не бегаете по этажам своего учреждения — словом, не тратите килокалории, но едите, едите, едите… И отказаться от обилия вкусной еды, побороть привычку, перейти на другой режим питания очень непросто, однако — увы! — необходимо. Заметим, что диета и физические нагрузки являются важными элементами повседневного контроля диабета. Свойства продуктов и диету мы рассмотрели в главе 11, а физическим нагрузкам, ввиду важности этого вопроса, посвящен целый раздел — глава 18. 6. Вопросы стратегииТеперь мы можем перейти к долговременным задачам и определить нашу стратегическую цель: путем контроля и компенсации диабета отдалить хронические осложнения (иными словами, спасти свое зрение, сердце, ноги и почки). Но перед этим давайте коснемся вопроса взаимодействия между врачом и пациентом, ибо оно тоже относится к вопросам стратегического плана. Вы уже почти дочитали эту книгу и многое знаете о диабете. Не кажется ли вам, что это особая болезнь? Если у вас — не дай бог! — обнаружили раковое заболевание, что вы можете сделать? Молиться и надеяться на бога и врачей. Если у вас сердечно-сосудистая болезнь, вы должны беречь сердце и принимать препараты; если у вас больна печень, или почки, или желудочно-кишечный тракт, метод действий точно такой же: беречь больной орган, пить лекарства, соблюдать диету. Но во всех перечисленных случаях вы можете судить о своей болезни только по болям и плохому самочувствию, а все сложные анализы и выводы из них сделает врач. И во всех этих случаях вы не можете по своему разумению менять дозу назначенного вам лекарства. Но диабет — совсем иной случай. Во-первых (к счастью!), ничего не болит. Во-вторых, есть глюкометр и тест-полоски; значит, вы можете сами следить за своей болезнью. В-третьих, вы можете менять дозу инсулина, сообразуясь с обстоятельствами. Не просто можете, а должны! Старые, опытные эндокринологи говорят так: врач в больнице подбирает инсулин, вид инсулинотерапии и примерную дозу лекарства; пациент уточняет дозу самостоятельно. И в этом сокрыт глубокий смысл: ведь в больнице вы находитесь совсем в других условиях, чем в реальной жизни! Иное питание, иная физическая нагрузка, иной психологический настрой… Все иное! Значит, уточнить свою дозу вы должны сами — с учетом своих занятий, работы, отдыха, увлечений. Получается, диабет в самом деле особая болезнь, когда пациент активно сотрудничает с врачом в борьбе за компенсацию заболевания. Чем больше пациент знает и умеет, тем успешнее эти сотрудничество и борьба; и наконец, слово «борьба» заменяется иным понятием: образ жизни. Не правда ли, это лучше звучит и больше соответствует действительности? Итак, мы рассмотрели первый из стратегических вопросов — взаимодействие больного с врачом, которое должно строиться на знаниях больного и на доброжелательности и педагогическом таланте врача. Второй вопрос стратегии связан с превентивными мерами, предупреждающими (вместе с хорошей компенсацией диабета) хронические осложнения. Мы уже касались этой темы в главе 14 и, отчасти, в главе 15, когда приводили пример заполнения дневника. Давайте же теперь сформулируем все необходимые стратегические мероприятия в виде подробной таблицы 17.1. Таблица 17.1. Стратегические мероприятия по оценке компенсации диабета и предупреждению хронических осложнений 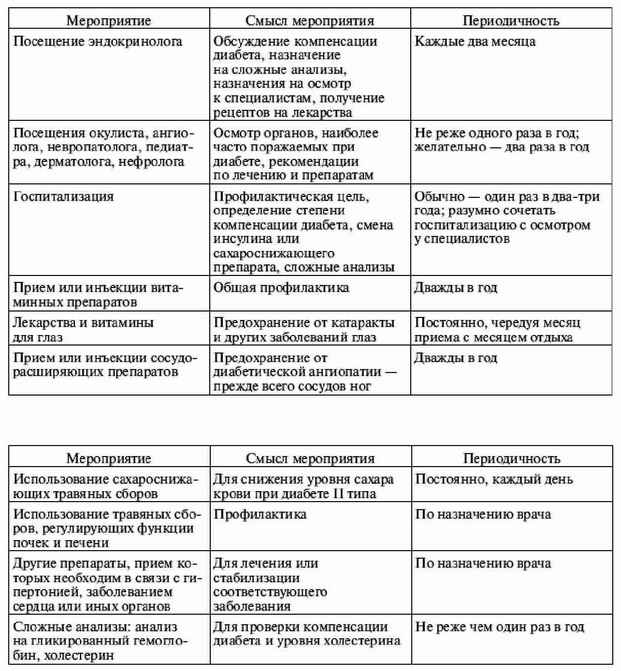 В качестве комментария к таблице 17.1 заметим, что в нашем случае диабет считается основным заболеванием, и лечить — то есть компенсировать — нужно в первую очередь диабет, а не ангиопатию, возникшую вследствие высоких сахаров. Если диабет не скомпенсирован, никакие витамины, глазные капли и сосудорасширяющие средства не спасут от осложнений. 7. Сложные анализы кровиЧеловеческая кровь — очень непростой по составу субстрат, содержащий множество компонентов, по концентрациям которых можно судить о жизнедеятельности организма. Следовательно, когда мы говорим «анализ крови», мы не говорим ничего, поскольку кровь можно исследовать многими методами и с различными целями (в этом смысле анализ крови на сахар — один из самых простейших). Существуют определенные стандарты, которым должны отвечать клинический, биохимический и другие анализы крови; вот далеко не полный перечень компонентов, которые можно определять в ее составе: белки гемоглобин и альбумин; белковые вещества протромбин и фибриноген, растворенные в плазме крови; эритроциты (красные кровяные тельца) и лейкоциты (белые кровяные тельца); тромбоциты, отвечающие за свертываемость крови; нейтрофилы — миелоциты, метамиелоциты, палочкоядерные, сегментоядерные; ретикулоциты; эозинофилы, базофилы, лимфоциты (особые формы лейкоцитов); моноциты; плазматические клетки; холестерин и его фракции (липидный спектр); глюкозу — и многое другое. Теперь вы, вероятно, понимаете, как сложна наша кровь и сколь много информации можно извлечь при ее иссследовании. Опишем несколько важных для вас видов анализов. АНАЛИЗ НА ГЛИКИРОВАННЫЙ ГЕМОГЛОБИН, ИЛИ ТЕСТ HbA1. Гемоглобин — белок, входящий в состав крови и обеспечивающий транспорт кислорода из легких ко всем внутренним органам и частям тела. Гемоглобин захватывает молекулу кислорода, но также способен захватить не кислород, а молекулу глюкозы, которой насыщена кровь. Связь гемоглобин — глюкоза очень прочна, и такое соединение, называемое гликированным гемоглобином, существует долго — не минуты, не часы, а месяцы. Таким образом, по содержанию в крови гликированного гемоглобина можно судить о средней концентрации глюкозы за длительный период — примерно за два последних месяца от даты анализа. Следовательно, анализ на гликированный гемоглобин дает интегральную оценку компенсации диабета. Нормативы в данном случае таковы (тест HbA1): 5–8 % — хорошо компенсированный диабет; 8–10 % — удовлетворительно компенсированный диабет; 10–12 % — неудовлетрорительно компенсированный диабет; более 12 % — декомпенсированный диабет. Для проверки компенсации диабета за меньший период — за две последние недели — используется более простой анализ на содержание фруктозамина. Хорошей компенсации соответствуют значения 0–285 ммоль/л, декомпенсации — более 400 ммоль/л. АНАЛИЗ КРОВИ НА ПРОТРОМБИН И ФИБРИНОГЕН отражает реологические свойства крови — ее вязкость и скорость свертывания. При диабете (особенно — II типа) эти показатели бывают повышенными, кровь становится более густой и вязкой, в связи с чем затрудняется кровоток. Нормальные показатели: протромбин — 85–105 %, фибриноген — 2–4 г на литр. АНАЛИЗ НА ХОЛЕСТЕРИН. Выше мы отмечали, что высокий уровень холестерина в крови показатель неблагополучия и что под этим названием объединяется целая группа жиров, компонентов крови, одни из которых вредны, а другие — совершенно необходимы человеческому организму. Таким образом, анализ на общий холестерин не дает полной картины происходящего; необходимо определить концентрации всех фракций холестерина — или, согласно принятой терминологии, получить липидный спектр. К сожалению, этот анализ дорог, и не в каждой поликлинике его могут выполнить (в диабетических центрах такой анализ делают). С-ПЕПТИДНЫЙ ТЕСТ. В главе 1 мы упомянули о том, что бета-клетки поджелудочной железы вырабатывают не только инсулин, но и С-пептид, причем пептида ровно столько же, сколько инсулина. Таким образом, исследуя содержание в крови С-пептида, мы получаем адекватную информацию об инсулине. Этот вид анализа используется для выяснения функции поджелудочной железы — какое количество инсулина она еще способна секретировать. Заметим, что в случае ИЗСД проводить С-пептидный тест не имеет большого смысла, так как остаточная функция поджелудочной железы несомненно мала. В заключение главы пополним словарь необходимых терминов: АНАЛИЗ НА ТОЛЕРАНТНОСТЬ К ГЛЮКОЗЕ — проведение «сахарной кривой», цикл анализов сахара крови под нагрузкой с целью диагностики диабета. АНАЛИЗ НА ГЛИКИРОВАННЫЙ ГЕМОГЛОБИН — тест HbA1, анализ, позволяющий судить о средней концентрации глюкозы в крови за два последних месяца от даты анализа; дает интегральную оценку компенсации диабета. АНАЛИЗ КРОВИ НА ПРОТРОМБИН И ФИБРИНОГЕН — отражает такие свойства крови, как ее вязкость и скорость свертывания. АНАЛИЗ НА ХОЛЕСТЕРИН — получение липидного спектра, отражающего концентрации всех фракций холестерина. С-ПЕПТИДНЫЙ ТЕСТ — определение содержания в крови С-пептида с целью получения адекватной информации об инсулине. ИМТ — индекс массы тела: вес, поделенный на рост в квадрате. Глава 18Физические нагрузки при диабете 1. Планирование и расчет физических нагрузокКак отмечалось в главе 13, физические нагрузки являются главной причиной гипогликемии — в равной степени при диабете I и II типов. Чтобы рассмотреть этот вопрос детально, нам следует вначале разобраться с самим понятием «физическая нагрузка». Этот термин охватывает весьма обширный круг действий, от километровой пешеходной прогулки, легкой утренней зарядки и небольшой уборки в квартире до бега на марафонскую дистанцию, разгрузки вагона с цементом или участия в футбольном матче на чемпионате мира. Не следует удивляться, что мы упоминаем футбольные матчи и мировые чемпионаты — прочитав главу 22, вы узнаете, что среди диабетиков были и есть спортсмены международного класса, хоккеисты, футболисты и бейсболисты. Впрочем, вполне очевидно, что пожилым диабетикам (а таких большинство) олимпийские подвиги, тяжелые спортивные тренировки и работа в качестве лесорубов или шахтеров решительно противопоказаны. Тогда возникает вопрос — как измерить более легкие и естественные нагрузки? Например, ту же километровую пешеходную прогулку. Ведь количество потраченной вами энергии будет зависеть не только от дистанции, но и от многих других факторов: — совершаете ли вы прогулку в палящий зной или при прохладной погоде; — гуляете ли вы летом или зимой (зимой вы одеты в тяжелое пальто, тонете в рыхлом снегу, и затраты энергии выше); — идете ли вы быстро или медленно; — несете ли что-нибудь с собой и каков вес ноши. В зависимости от этих обстоятельств энергетические затраты будут существенно меняться, а как в точности, сказать очень трудно. Мы может отметить лишь один бесспорный факт: затраты энергии (а следовательно, и вероятность гипогликемии) зависят не только от времени нагрузки, но и от ее интенсивности. Кроме того, вероятность гипогликемии связана с рядом других факторов: при каком значении сахара в крови вы начали работать (или, скажем, гулять), что и сколько вы перед этим съели, какова тренированность вашего организма. На первом этапе обсуждения мы разделим все физические нагрузки по самому важному принципу: плановые и внештатные нагрузки. Плановая нагрузка — такая, которую вы получаете ежедневно, и под нее нормированы ваш режим, ваше питание и дозы инсулина или сахароснижающего препарата. Плановая нагрузка не столь страшна, ибо в данном случае вы действуете «с открытыми глазами»; вы знаете, когда надо поесть, сколько съесть углеводов, сколько ввести инсулина. Вот пример плановой нагрузки: утром вы отправились на работу и добирались до нее час (шли, толкались в транспорте и т. д.); затем вы встали к станку или сели за свой рабочий стол и трудились восемь часов с перерывом на обед; затем вы отправились домой, где ничего не делали, а только смотрели телевизор или читали газеты. Но представьте, что по дороге домой вы зашли в магазин и купили десять килограммов продуктов; представьте, что в течение рабочего дня вам пришлось проехать или пройти в другое учреждение; представьте, что на работе вас попросили помочь в перетаскивании мебели. Это все внештатные нагрузки, и любая из них может привести к гипогликемии. Труднее всего приходится тем, чья работа сплошь состоит из внештатных нагрузок — например, коммивояжерам, которые постоянно находятся в разъездах. Итак, мы можем сделать три важных замечания: 1. В зависимости от тяжести заболевания те или иные профессии становятся для диабетиков нежелательными или запретными. К числу этих профессий относятся не только связанные с большими физическими нагрузками, но и такие, где требуется повышенное внимание (работа на высоте, под водой и т. д.). 2. Некоторые нагрузки — в том числе упражнения и виды спорта — могут отрицательно сказаться на сердечно-сосудистых заболеваниях и болезнях глаз и ног, которые сопутствуют диабету. 3. Всякая внештатная нагрузка должна быть заранее спланирована; вам необходимо предотвратить риск гипогликемии, съев нужное количество углеводов. Рассмотрим более детально, как реагирует организм на физическую нагрузку, и убедимся, что это очень непростой вопрос. Итак, вы поели и начали трудиться. Глюкоза сквозь стенки кишечника всасывается в кровь, а также откладывается «про запас» в печени (в виде гликогена); вместе с кровью глюкоза поступает к работающим мышцам и утилизируется ими; сахар крови понижается, и печень «выбрасывает» дополнительное «топливо» для мышц — гликоген, который расщепляется до глюкозы; сахар в крови поднимается, но мышцы продолжают работать и расходовать глюкозу. У здорового человека согласование этих процессов с секрецией инсулина происходит автоматически, но у диабетика возможна любая из следующих ситуаций: — инсулина введено в меру (с учетом физической нагрузки), сахар крови снижается, но гипогликемия не наступает; — инсулина введено слишком много, сахар крови снижается за счет физической нагрузки, и наступает гипогликемия; — инсулина введено слишком мало, сахар в крови повышается за счет выброса из печени, инициированного физической нагрузкой, но не может попасть в клетки; — инсулина совсем мало, сахар в крови был высоким и повышается за счет выброса из печени, но не может попасть в клетки. Физическая нагрузка продолжается, клеткам нужна энергия, начинается расщепление жиров — следовательно, образуется ацетон. Та или иная ситуация (будет ли сахар повышаться или понижаться и с какой скоростью) зависит от перечисленных в начале этого раздела обстоятельств: — от длительности нагрузки; — от интенсивности нагрузки; — от исходного сахара крови, который определяется дозой инсулина и количеством съеденных углеводов; — от тренированности организма, то есть от энергетических затрат на определенную работу. Проиллюстрируем сказанное рядом примеров. 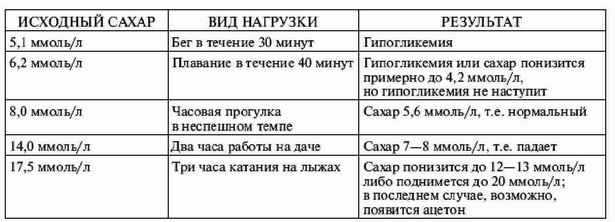 Из этих примеров мы видим, что физическая нагрузка — палка о двух концах: с одной стороны, она полезна, так как снижает сахар, с другой, может привести к неблагоприятным последствиям. Для того, чтобы нагрузка оказывала благотворное действие, нужно придерживаться определенных правил: 1. Включить определенные виды нагрузок в свой режим, то есть сделать их плановыми, согласованными с дозой лекарственного препарата и питанием. К таким нагрузкам могут относиться: ежедневная поездка на работу (а в выходные — поход в магазин), ежедневная прогулка, ежедневная уборка квартиры. 2. Перед внештатными нагрузками измерить сахар крови (вот тут-то и нужен глюкометр!) и четко спланировать свои действия: сколько ввести инсулина, когда и сколько съесть хлебных единиц. 3. Использовать равномерную, не слишком интенсивную нагрузку в течение одного-двух часов как способ лечения — снижения сахара крови от 10–14 ммоль/ л до сравнительно нормальных величин 6–8 ммоль/л. Такими нагрузками могут быть прогулка, уборка квартиры, легкая работа в саду. 4. Не применять способ пункта 3, если сахар слишком высокий — 15 ммоль/л и выше (кстати, американские эндокринологи дают более низкий порог — 13,2 ммоль/л). При сахарах выше 15 ммоль/л нельзя прогнозировать, к чему приведет физическая нагрузка: то ли сахар понизится, то ли повысится и появится ацетон в моче. 2. Таблицы для оценки интенсивности физических нагрузок Теперь давайте разберемся с классификацией физических нагрузок. Их делят на короткие, не свыше двух часов, и длительные — несколько часов или дней. Корректировка коротких внештатных нагрузок производится добавлением в рацион питания лишних хлебных единиц, корректировка длительных — снижением дозы инсулина и добавлением хлебных единиц. К коротким нагрузкам относятся: — зарядка в спокойном темпе — 20–30 минут; — уборка квартиры — обычная, не «генеральная»; — прогулка в течение одного-двух часов; — работа в саду в течение часа; — катание на велосипеде в спокойном темпе; — плавание в спокойном темпе — до часа. Вы видите, что некоторые из этих нагрузок можно ввести в ежедневный распорядок дня, то есть сделать их плановыми. Что касается длительных нагрузок, то они, как правило, внештатные. К ним, например, относятся: — спортивные игры; — поход, рассчитанный на несколько часов; — «генеральная» уборка квартиры; — многочасовая ручная стирка; — работа на даче — вскапывание огорода в течение нескольких часов; — быстрая езда на велосипеде. Корректировка нагрузки осуществляется в соответствии с таблицей 18.1. Таблица 18.1. Планирование физической нагрузки при диабете I типа 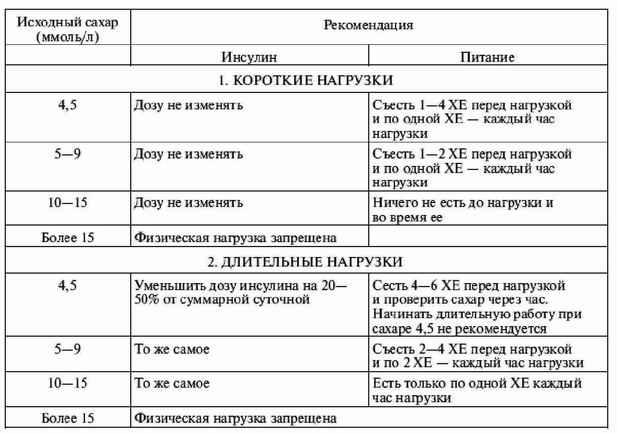 Несмотря на приблизительный характер рекомендаций, таблица 18.1 хотя бы позволит вам ориентироваться в том или ином случае. Ее могут использовать больные, страдающие диабетом II типа — с поправкой на то обстоятельство, что при длительных нагрузках им следует снижать дозу своего препарата, а не инсулина. Если нагрузка носит плавный характер, то дополнительные углеводы нужно вводить с хлебом, кашей, яблоками; если нагрузка отличается высокой интенсивностью — с сахаром, соком, лимонадом. Обычно физический труд или упражнения вызывают жажду, которую рекомендуется утолять яблочным или апельсиновым соком, разбавленным напополам водой. Учтите еще одно коварное свойство физической активности — ее результаты могут сказаться через час, два или три, так что в этот период надо ловить признаки гипогликемии. Ни в коем случае не употребляйте спиртное — ни до, ни после, ни во время работы. СОЧЕТАТЬ ФИЗИЧЕСКУЮ НАГРУЗКУ С ПРИЕМОМ АЛКОГОЛЯ НЕЛЬЗЯ! Дадим для ориентировки читателей еще одну таблицу, в которой энергетические затраты при различных физических нагрузках оценены в килокалориях. Таблица 18.2. Энергетические затраты при различных видах физической активности 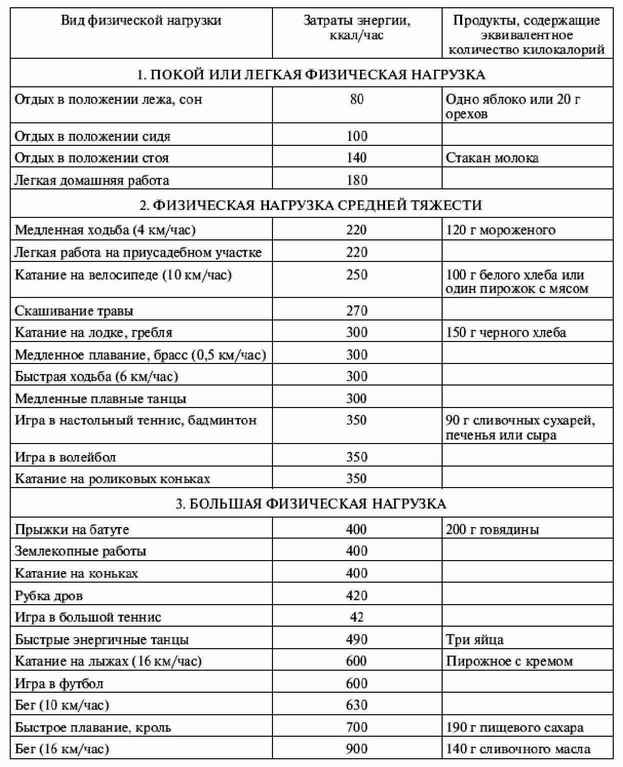 Дадим еще несколько рекомендаций. Больной диабетом может заниматься следующими видами спорта: общефизической подготовкой, аэробикой, бегом, плаванием, велосипедным спортом — разумеется, не ради спортивных разрядов и рекордов, а для поддержания жизненного тонуса. Не исключаются танцы, гребля, катание на коньках и роликах, лыжные и пешие прогулки. Утомительные тяжелые тренировки не желательны, как и силовые виды (бокс, борьба, штанга) и виды, связанные с большими перегрузками и неконтролируемыми ситуациями (альпинизм, парашютный спорт). Любые спортивные мероприятия должны быть спланированы так, чтобы за одну минуту вы могли добраться до сахара и лимонада — на случай гипогликемии. Больным, у которых имеются диабетические осложнения глазного дна, не рекомендуются парная баня, горячая ванна и горячий душ, так как при интенсивном нагреве тела расширяются кровеносные сосуды — в том числе и мельчайшие, в глазах; они могут лопнуть, что приведет к кровоизлиянию. Кроме того, в таких случаях усиливается действие инсулина, что может привести к гипогликемии. Диабетики, у которых имеется нарушение чувствительности кожи, должны избегать перегрева, особенно на юге, не загорать под открытым солнцем, стараться находиться в тени. В заключение этого раздела поговорим о ежедневных гимнастических упражнениях. В некоторых пособиях для людей с диабетом приводятся различные гимнастические комплексы, а один из авторов (А. Маловичко, книга /56/ в списке литературы) даже советует всем больным заниматься гимнастикой йогов и сидеть по нескольку минут в позе лотоса. Но мы полагаем, что определяющим фактором для выбора тех или иных упражнений и видов спорта либо отказа от них является не заболевание диабетом, а иные обстоятельства: возраст, конституция, общая физическая подготовка, склонность к тем или иным спортивным занятиям, подвижность и состояние суставов, отсутствие или наличие сердечных или иных тяжелых болезней. Если вы молодой человек спортивного склада, выполняйте усиленный комплекс упражнений, занимайтесь у-шу и гимнастикой йогов, играйте в футбол и бегайте на лыжах и коньках. Если вы человек средних лет, достаточно опытный в спортивных занятиях, то вам подойдут теннис, плавание, катание на велосипеде и та же гимнастика йогов. Но если вы не занимались ранее спортом, то делайте легкую утреннюю гимнастику и разминки в течение дня, а если это занятие вам не нравится, то бегайте трусцой или просто гуляйте. Прогулки можно рекомендовать всем, в том числе и тучным пожилым людям. В том случае, когда вы занимаетесь спортом или оздоровительной гимнастикой, полезно контролировать величину нагрузки по ударам пульса. Тут действуют два правила: 1) максимально допустимая частота пульса (число ударов в минуту) равняется 220 минус ваш возраст (190 для тридцатилетних, 160 для шестидесятилетних); 2) по реальной и максимально допустимой частотам пульса можно оценить интенсивность нагрузки. Например, вам пятьдесят лет, максимальная частота 170, реальная во время нагрузки — 110; значит, вы упражняетесь с интенсивностью (110:170)х100 % = 65 % от максимально допустимого уровня. Обычно рекомендуются нагрузки такой тяжести, чтобы частота пульса после нагрузки была в 1,5–1,7 раза больше частоты пульса до нагрузки и, в зависимости от возраста, не превосходила следующих величин: у детей и молодежи в возрасте до 20 лет — 140–170 ударов в минуту; у молодых людей в возрасте до 30 лет — 130–160; у людей более зрелого возраста от 30 до 40 лет — 120–150; у людей в возрасте от 40 до 60 лет — 100–130; у пожилых людей старше 60 лет — 90–120. Измеряя частоту пульса после тренировки, вы можете выяснить, следует ли вам уменьшить нагрузку или же допускается ее увеличение. 3. Комплексы упражненийКроме обычных занятий физкультурой и спортом, существуют особые ситуации. Если у вас болят суставы и имеются неприятности с позвоночником, то в этом случае полезен массаж и некоторые упражнения на растяжку, выполняемые по системе йогов. Но не пытайтесь изучить их по книгам и выполнить самостоятельно; упражнения вам должен подобрать врач, а выполнять их вначале следует под руководством опытного инструктора. Если же у вас больное сердце, то комплекс оздоровительных упражнений должен быть легким, их выполнение — неторопливым и плавным, дыхание — равномерным, а состав — примерно таким, как указано ниже. Упражнение 1 — разминка: ходьба на месте 1–2 минуты. Упражнение 2 — стоя: медленно поднять руки вверх, прогнуться, опустить руки; повторить 4–6 раз. Упражнение 3 — стоя, руки перед грудью: отвести их назад, сделав глубокий вдох, с выдохом вернуться в исходное положение; повторить 4–6 раз. Упражнение 4 — стоя, опираясь одной рукой на спинку стула: поочередно с выдохом подтягивать колени к животу, со вдохом возвращаться в исходное положение; повторить 4–6 раз. Упражнение 5 — медленно приседать, опираясь одной рукой о спинку стула; повторить 4–6 раз. Упражнение 6 — стоя: медленные наклоны вперед, ладонями коснуться коленей; повторить 4–6 раз. Упражнение 7 — стоя: подниматься на носки, придерживаясь рукой за спинку стула; повторить 4–6 раз. Упражнение 8 — потрясти кистями рук, поочередно потрясти ногами, слегка сгибая их в коленях, походить по комнате 1–2 минуты. Упражнение 9 — сидя: поднять руки через бок вверх; повторить 4–6 раз. Упражнение 10 — сидя: опираясь о край стула поочередно левой и правой руками, наклонять туловище влево и вправо; повторить 4–6 раз. Упражнение 11 — сидя: поочередно выпрямлять ноги, поднимая их на уровень сиденья стула; повторить 4–6 раз. Упражнение 12 — сидя: медленно встать, затем сесть; повторить 4–6 раз. Упражнение 13 — сидя: опереться ступнями о пол, приподнять колени, опираясь о пол носками ног; повторить 8–10 раз. Упражнение 14 — сидя: откинуться на спинку стула, руки на коленях, расслабиться, в течение двух минут делать глубокие вдохи и выдохи. Упражнение 15 — лежа на спине, руки вытянуты вдоль туловища: поочередно поднимать руки вверх; повторить 6–8 раз. Упражнение 16 — лежа на спине: поочередно медленно сгибать ноги; повторить 4–6 раз. Упражнение 17 — лежа на спине: согнуть и разогнуть обе стопы; повторить 12–16 раз. Упражнение 18 — лежа на спине с распростертыми руками: медленно сгибать руки, касаясь пальцами середины груди; повторить 6–8 раз. Особые упражнения нужны для ступней ног, чтобы стимулировать в них кровообращение. Этот комплекс, рекомендованный немецкими врачами, приведен в брошюре И. Дедова /3/, и мы даем его ниже, в соответствии с указанным источником (см. рисунки 18.1 — 18.10). ЕЖЕДНЕВНЫЙ КОМПЛЕКС УПРАЖНЕНИЙ ДЛЯ СТУПНЕЙ НОГ Выполняется сидя на стуле; каждое упражнение делать десять раз.  Рис. 18.1. Согнуть пальцы стопы и снова выпрямить их. 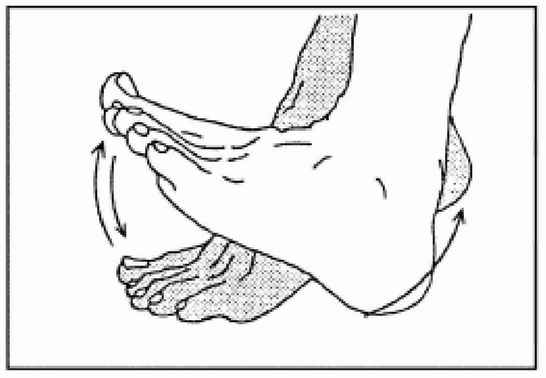 Рис. 18.2. Поднять носок, пятка остается на полу; опустить носок, поднять и опустить пятку. 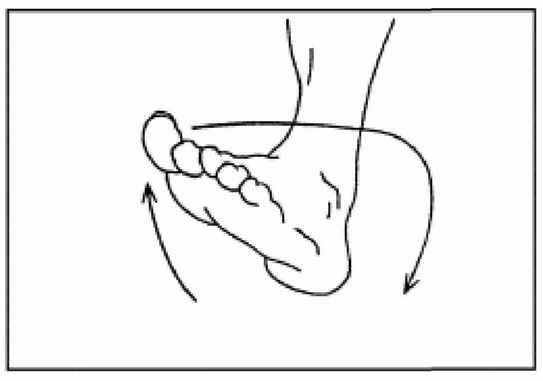 Рис. 18.3. Поставить ноги на пятки, носки поднять. Затем развести носки в стороны, опустить носки на пол и сдвинуть их вместе. Получатся круговые движения носками, причем пятки остаются на полу. 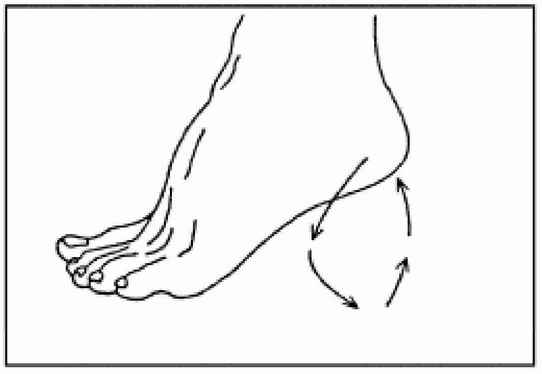 Рис. 18.4. Поставить ноги на носки, поднять пятки. Затем развести пятки в стороны, опустить пятки на пол и сдвинуть их вместе. Получатся круговые движения пятками, причем носки остаются на полу. 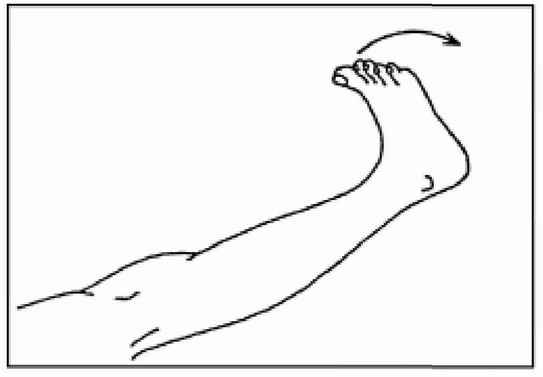 Рис. 18.5. Поднять колено, выпрямить ногу, вытянуть носок, опустить ногу на пол. Выполнять попеременно правой и левой ногами. 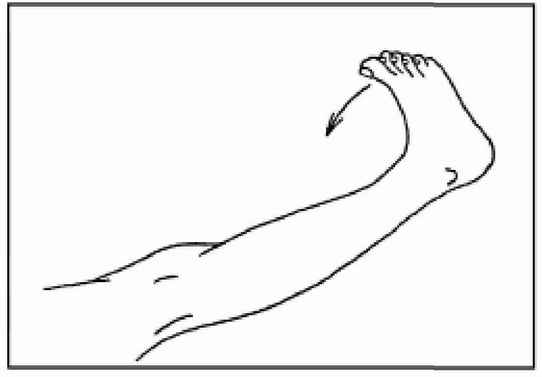 Рис. 18.6. Вытянуть ногу, касаясь пола, затем поднять вытянутую ногу, потянуть носок на себя, опустить ногу пяткой на пол. Выполнять попеременно каждой ногой. 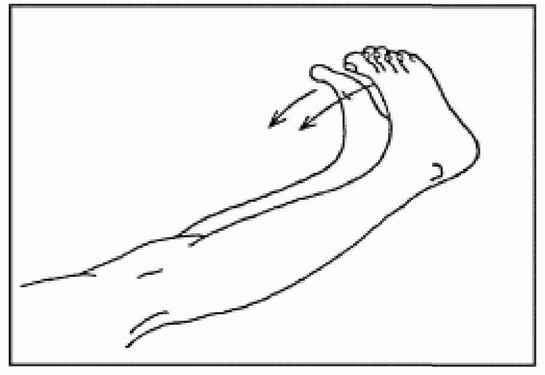 Рис. 18.7. Выполняется так же, как предыдущее упражнение, но двумя ногами одновременно (пожилым людям не рекомендуется делать это упражнение без разрешения врача, так как движения обеими ногами дают нагрузку на позвоночник). 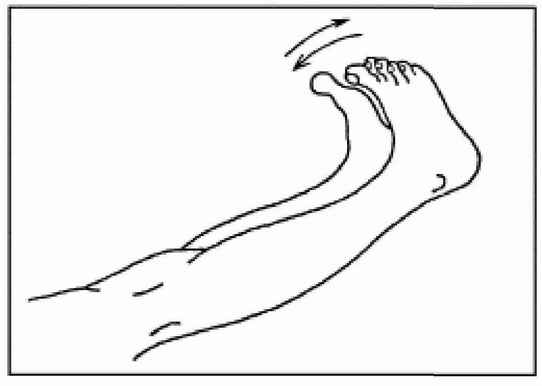 Рис. 18.8. Обе вытянутые ноги держать на весу, сгибать и разгибать их в голеностопном суставе, делая стопами движения на себя и от себя (пожилым людям не рекомендуется делать это упражнение без разрешения врача по той же причине — слишком велика нагрузка на позвоночник). 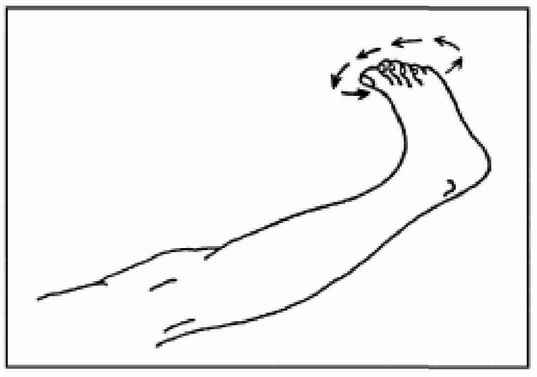 Рис. 18.9. Поднять и выпрямить ногу, затем делать круговые движения стопой и носками стоп писать в воздухе цифры.  Рис. 18.10. Босыми ногами скатать бумажное полотенце, бумажную скатерть или обычную газету из мягкой бумаги в плотный шар, затем разгладить бумагу ступнями и порвать ее. Использовать для этой цели газету, плакат или любое издание на плотной глянцевой бумаге не рекомендуется — можно порезать ступни. |
|
|||
|
Главная | В избранное | Наш E-MAIL | Добавить материал | Нашёл ошибку | Наверх |
||||
|
|
||||
