|
||||
Часть 2Лечение диабета Глава 7Предварительные сведения о лечении и контроле диабета 1. Понятие о лечении и контроле диабета Эта глава является введением ко второй, третьей и четвертой частям, в которых последовательно рассматриваются все методы лечения и контролируемые параметры диабетического заболевания. Лечение и контроль диабета являются единым и неразрывным комплексом мер, направленных на поддержание вашего организма в нормальном состоянии — насколько это возможно в условиях полной или частичной инсулиновой недостаточности. Лечение и контроль прежде всего означают, что вы помогаете своей поджелудочной железе или трудитесь вместо нее, стараясь поддержать сахар крови на том же уровне, что у здорового человека. Когда это удается, ваш диабет считается компенсированным. Лечение и контроль диабета включают различные процедуры и анализы, одни из которых вы должны делать ежедневно, другие — раз в два-три дня или раз в неделю (но самостоятельно), а третьи совершаются раз в шесть месяцев в поликлинике или больнице. Скажем сразу, что добиться идеальной компенсации диабета сложно, и в обыденной жизни можно лишь приблизиться к ней. Почему? Это непростой вопрос, и, чтобы разобраться с ним, мы включили в книгу главу 23, предназначенную для больных, еще не забывших курс вузовской высшей математики. Если же вы его забыли или вовсе не изучали, то поверьте нам на слово. Мы, однако, отметим, что вполне достаточно приблизиться к идеальной компенсации; это уже предохранит вас от диабетических осложнений, которые развиваются в том случае, если сахар был высоким длительное время. В дальнейшем мы будем считать лечение и контроль диабета единым и неразрывным комплексом мер. Однако по сложившейся традиции некоторые процедуры больше соответствуют понятию лечения, а другие — контроля. Начнем с лечения и укажем, что оно включает три главных компонента — лекарство, питание и физические нагрузки, но различается для двух категорий больных, страдающих диабетом I и II типа. В случае ИЗСД совокупность лечебных процедур, расположенных в порядке их важности, выглядит так: 1. Ежедневные инъекции инсулина. Это самое главное обстоятельство; при диабете I типа своего инсулина нет, и без его введения извне больной погибает. 2. Диета — более разнообразная, чем при диабете II типа, но все-таки с ограничениями на некоторые виды продуктов. Количество пищи (в пересчете на ХЕ, хлебные единицы) должно быть строго определенным, причем режим питания (т. е. когда и сколько раз есть) определяет схему инъекций инсулина (т. е. когда и сколько вводить инсулина). Режим питания может быть жестким или более свободным; этот вопрос мы подробно рассмотрим в главах 9 и 11. 3. Умеренные физические нагрузки — для поддержания тонуса мышц и понижения уровня сахара. Для больных ИНСД список лечебных процедур, опять-таки в порядке их важности, выглядит иначе: 1. Диета — более жесткая, чем при диабете I типа. Так как в данном случае не нужно «гасить» введенный извне инсулин, режим питания может быть достаточно свободным по времени, но нужно со всей строгостью избегать некоторых продуктов — прежде всего содержащих сахар, жиры, холестерин. 2. Умеренные физические нагрузки. 3. Ежедневный прием сахароснижающих препаратов — манинила, диабетона и так далее, согласно предписаниям врача. Почему такая разница? Почему при лечении ИЗСД на первом месте стоит инсулин (т. е. лекарство), а в случае ИНСД все наоборот? Отчасти мы уже ответили на этот вопрос. В первом случае больной не может жить без инъекций инсулина, а введенный инсулин нужно «гасить» пищей, достаточно обильной и содержащей не меньшее число углеводов, чем потребляет здоровый человек. Единственное ограничение диеты фактически заключается в том, что углеводы необходимо вводить с такой пищей, которая перерабатывается в глюкозу как можно медленнее и плавнее — то есть, условно говоря, есть черный хлеб, а не белую булку, но есть его в тех же количествах, что и здоровые люди. В случае ИНСД у больного имеется собственный инсулин, но его недостаточно (несмотря на помощь лекарств) или он плохо работает, поэтому нельзя нагружать организм излишними углеводами. Отсюда вытекают ограничения на хлеб, картофель, каши и все мучные продукты, которые нельзя потреблять в тех же количествах, как это делает здоровый человек. К тому же при диабете II типа часто наблюдается избыточный вес, поэтому больному нужно учитывать энергетическую ценность продуктов (их калорийность). Пища должна включать больше овощей, почти не поднимающих уровень сахара в крови, — капусту, морковь, свеклу, кабачки, огурцы, помидоры и т. д. Вполне понятно, что диабетик, получающий инсулин, имеет возможность поддерживать нормальный вес или поправиться, а диабетик с ИНСД имеет все шансы похудеть, что для него во многих случаях является благом. Но он может испытывать постоянный стресс из-за жесткой диеты, что особенно заметно в том случае, когда нашему «диабетику II типа» (мужчине или женщине — неважно) всего лишь сорок — пятьдесят лет, то есть он далеко не стар, крепок телом, деятелен, энергичен, не страдает избытком веса и к тому же любит поесть. В такой ситуации нужно подумать о смешанном лечении инсулином и сахароснижающими препаратами, что позволит увеличить количество углеводов в пище. Этот вопрос — переходить или не переходить на инсулин — мучает многих. Причины чисто психологические и связаны с незнанием элементарных фактов, касающихся как самого заболевания, так и методов его лечения. Во-первых, больному кажется, что переход на инсулин будет как бы признанием того факта, что его болезнь обострилась, а этот вывод далеко не всегда верен: можно дожить до старости с весьма стабильным диабетом II типа, но пользоваться инсулином и разнообразить свою диету. Во-вторых, больной полагает, что, согласившись на инъекции, он лишится мобильности и независимости — ведь таблетку он способен проглотить сам, а вот кто, где и когда сделает ему укол? Ведь уколы — это такая сложная вещь, их умеют делать только медсестры! В-третьих, больного мучает страх перед иглой — именно перед иглой, а даже не перед болью, доставляемой уколом. Надо сказать, что эти страхи необоснованны; все они остались в прошлом, вместе с гигантскими стеклянными шприцами, с иглами толщиной в палец, с плохим инсулином и с несчастными медсестрами, которые в любую погоду бегали по домам и кололи несчастных диабетиков. Как уже отмечалось нами, в конце двадцатого столетия почти каждый диабетик способен сам ввести себе инсулин — причем хороший инсулин. Он может сделать это дома или на улице, специальным шприцом с тончайшей иглой или шприц-ручкой, которой колют прямо сквозь одежду; он не испытает при этом боли и никого не шокирует. Двадцать первый век на дворе, сестры и братья диабетики! Нет причин для уныния и страха! Во всяком случае, для страха перед уколами! Бояться надо совсем иного — не уколов, а диабетических осложнений, которые сокращают жизнь. Но об этом мы поговорим позже, а сейчас вернемся к нашему второму вопросу: что понимается под контролем диабета. Тут, как и в случае лечения, существует ряд процедур, которые мы перечислим в порядке их важности: 1. Контроль за признаками надвигающегося состояния гипер— или гипогликемии. Это главный момент, так как гипер— и гипогликемия грозят диабетику летальным исходом: гипергликемия — сравнительно медленным (часы или дни), гипогликемия — очень быстрым. Вот ситуации, когда больной с ИЗСД умирает именно по причине диабета (разумеется, в цивилизованной стране); во всех остальных случаях причиной его смерти являются поздние осложнения диабета, а при ИНСД — чаще всего сердечно-сосудистые заболевания, вызванные преклонным возрастом и, конечно, все теми же диабетическими осложнениями. 2. Контроль уровня глюкозы в крови путем проведения анализов с помощью тест-полосок или глюкометра. Предыдущий пункт можно было бы рассматривать как частный случай данной процедуры, однако мы выделили его по двум причинам: во-первых, он исключительно важен, поскольку состояния гипер— или гипогликемии могут привести к гибели, а во-вторых, вы не всегда ощутите признаки этих состояний без анализов. Анализы нужны для того, чтобы не ощущать даже признаков надвигающегося бедствия. 3. Контроль уровня глюкозы в моче путем проведения анализов с помощью полосок. В нормальном состоянии сахар в моче должен отсутствовать. 4. Контроль наличия в моче ацетона путем проведения анализов с помощью полосок. Ацетон в моче — признак надвигающегося кетоацедоза; это очень тревожный сигнал, получив который вы должны немедленно принимать меры или госпитализироваться. 5. Контроль за давлением крови, осуществляемый с помощью приборов для измерения артериального давления (что особенно важно для пожилых людей, страдающих диабетом II типа). 6. Контроль за весом. Ваш вес должен быть стабилен и соответствовать определенным нормам. Эти нормы в современной медицине даются не для веса как такового, а для показателя, называемого «индексом массы тела» (ИМТ). ИМТ можно рассчитать по простой формуле; этот индекс зависит от веса и роста и не зависит от возраста (см. главу 17). 7. Контроль за физическими нагрузками. Выше мы отнесли этот вопрос к лечению, но лечение и контроль диабета — единый комплекс мер, и физические нагрузки можно считать одним из параметров контроля. Мы рассмотрим их в части четвертой, главе 18, а здесь, во второй части, ознакомимся с лекарственными препаратами для диабетиков, свойствами продуктов и диетой. 8. Контроль за уровнем гликированного гемоглобина. Это интегральный анализ, позволяющий судить о степени компенсации диабета за два последних месяца. Его нельзя провести в домашних условиях, и для контроля за этим параметром вам придется обращаться в Диабетический центр или в поликлинику. 9. Контроль холестерина и его фракций. Этот анализ позволяет следить за нарушением обмена жиров и развитием атеросклероза — закупорки кровеносных сосудов. Анализ сложный, и выполнить его самостоятельно нельзя, за одним исключением: прибор компании «Рош Диагностика», называемый «Акутрендом», позволяет измерить как глюкозу крови, так и уровень холестерина в домашних условиях. О глюкометрах компании «Рош Диагностика» и других фирм будет рассказано в главе 16. Итак, мы выделили девять параметров контроля за диабетом и обозначили соответствующие виды анализов и измерений. Эта тема будет подробно рассмотрена в частях третьей и четвертой, а сейчас отметим, что семь из девяти параметров вы можете проконтролировать своими силами. Отсюда следует вывод: КОНТРОЛЬ ДИАБЕТА ЯВЛЯЕТСЯ ПРЕЖДЕ ВСЕГО САМОКОНТРОЛЕМ. 2. Курортное лечение сахарного диабетаЭтот вид лечения рекомендован больным диабетом I и II типа в легкой и среднетяжелой форме, успешно компенсирующим свою болезнь. Собственно, он рекомендован всем диабетикам, но при отсутствии компенсации (что чаще наблюдается при тяжелой форме диабета) больному не следует пускаться в долгий путь на Украину или на Кавказ, тем более в наши нелегкие времена. Особенно полезно курортное лечение тем больным, у которых диабет сочетается с болезнями органов системы пищеварения, печени и желчевыводящих путей, мочевыделительной системы, опорно-двигательного аппарата, периферической нервной системы и органов кровообращения — в том числе с начальными формами микроангиопатий (о них будет рассказано в главе 14). Главным положительным фактором курортного лечения для диабетиков являются минеральные воды, принимаемые как внутрь, так и наружно, в виде ванн. Они оказывают положительное действие на углеводный обмен, снижают сахара (в случае диабета II типа), способствуют лучшему проникновению глюкозы в ткани. Минеральные ванны воздействуют на кожные нервные окончания, а газы, которые выделяются из воды, — на слизистые оболочки дыхательных путей. Что касается грязелечения, то оно не противопоказано людям с диабетом, однако не занимает столь важного места, как лечение минеральными водами. В целом положительный эффект от пребывания на курорте связан и с такими факторами, как климат, лечебная физкультура, физиотерапевтические процедуры. Словом, вы должны иметь информацию о курортах и минеральных водах, которые подходят диабетикам, и мы приводим ее в таблице 7.1. Таблица 7.1. Сведения о курортах, рекомендуемых диабетикам 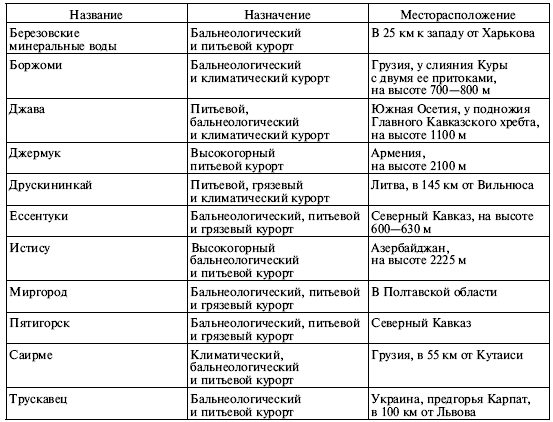 Мы с сожалением отмечаем, что большинство из перечисленных выше мест сейчас труднодоступны россиянам, и рекомендуем обратить внимание на отечественные курорты. Так, на Северном Кавказе, в Краснодарском и Ставропольском краях функционируют более десятка санаториев с отделениями для больных диабетом — «Надежда», «Предгорья Кавказа», «Украина», «Москва», «Жемчужина Кавказа» и др. Пять санаториев находятся в Подмосковье — среди них большой известностью пользуется «Малаховка», принимающая детей и подростков. Отделения для юных диабетиков имеются также в санаториях «Белокуриха» (Алтайский край), «Сосновый бор» (Владимирская область), «Оболсуново» (Ивановская область), «Светлогорск» (Калининградская область) и в ряде других мест Средней России и Северного Кавказа. Адреса и телефоны этих санаториев вы можете найти в справочнике /20/ и на сайте газеты «ДиаНовости». Глава 8Диабет I типа. Инсулин и его инъекции 1. Инсулин В этой главе мы рассмотрим виды инсулинов и комплекс мероприятий, исключительно важных для диабетика, получающего инсулин: как вводить лекарство, куда вводить и какие возможны последствия после уколов. Инсулин является белковым веществом с молекулярной массой 6000. В его молекулу входит 51 аминокислотный остаток шестнадцати различных аминокислот. Аминокислоты в молекуле инсулина соединены таким образом, что они составляют две цепочки: короткую цепь А (21 аминокислотный остаток) и длинную цепь В (30 аминокислотных остатков). Цепи А и В в свою очередь соединены между собой так называемыми «дисульфидными мостиками»; еще один такой мостик имеется в цепи А (см. рис. 8.1). Это далеко не полное биохимическое описание молекулы инсулина может показаться абракадаброй, но мы извлечем из него один и самый главный для нас факт: белковая молекула инсулина очень сложна. Следовательно, синтезировать ее химическим путем из каких-то более простых органических и неорганических компонентов пока неосуществимая задача. Откуда же тогда берется инсулин? Как его производят? К счастью, человек — не единственное живое существо на Земле. Есть еще и животные, в первую очередь — млекопитающие теплокровные, организм которых тоже вырабатывает инсулин. Правда, у каждого вида животных — у кошек, собак, слонов, верблюдов и т. д. — свой инсулин, отличающийся от инсулина другой разновидности млекопитающих аминокислотным строением. У человека тоже свой инсулин, и мы будем называть его в дальнейшем человеческим инсулином. Второе счастливое обстоятельство заключается в том, что инсулины свиньи и коровы близки по своему молекулярному строению к человеческому. Можно сказать, очень близки: говяжий инсулин отличается от человеческого на три аминокислотных остатка, а свиной — на один. В принципе, говяжий и свиной инсулины подходят человеку — они также понижают сахар крови. В главе 19, посвященной истории лечения диабета, мы расскажем вам, как канадские медики Бантинг и Бест в 1921 году выделили инсулин из поджелудочной железы собаки, а затем теленка и осуществили успешное лечение; в России же подобный инсулин был впервые получен в 1922 году группой специалистов под руководством Г.Л. Эйгорна. 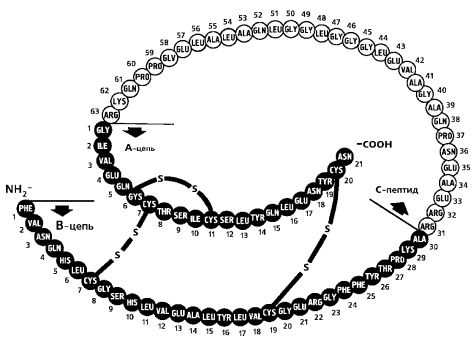 Рис. 8Л. Строение молекулы инсулина. С тех пор производство инсулина стало важнейшей отраслью фармацевтической промышленности, которая пятнадцать — двадцать лет назад уже вырабатывала более пятидесяти различных препаратов инсулина. Для всех них исходным сырьем являлись поджелудочная железа свиньи или коровы (точнее, поросенка или теленка), из которой путем сложного процесса очистки изготовляли соответственно свиной или говяжий инсулин (животные инсулины). В настоящее время рядом фармацевтических компаний, из которых крупнейшими являются «Ново Нордиск» (Дания), «Эли Лилли» (США) и «Авентис» (Германия — Франция, бывшая компания «Хехст»), освоена технология генной инженерии. Заключается она в следующем: фрагмент ДНК, который отвечает за синтез инсулина, пересаживают в клетку дрожжей или других микроорганизмов, и они начинают выделять инсулин. Этот процесс идет по нарастающей: клетки делятся, и дочерние клетки тоже секретируют инсулин, точно такой же, как у человека. Этот искусственный человеческий инсулин подвергается трехступенчатой очистке и считается самым лучшим. Отметим, что препараты инсулина дороги; раньше, чтобы обеспечить одного больного инсулином на год, требовались железы сорока тысяч свиней. Итак, в первом приближении инсулины делятся на говяжий, свиной и человеческий, и это обусловливает важнейшее их свойство — насколько хорошо они подходят человеку. Одно из частых осложнений инсулинотерапии — появление антител к вводимому инсулину — связано с тем, что животный инсулин все-таки отличается по своему строению от человеческого и, следовательно, обладает антигенными свойствами, что проявляется у некоторых больных. Теперь вспомним о том, что у здорового человека инсулин вырабатывается непрерывно со скоростью от 0,25 ЕД/час до 2 ЕД/час и что скорость секреции инсулина поджелудочной железой регулируется уровнем глюкозы в крови. То есть, как говорилось ранее, это автоматический процесс с обратной связью: когда уровень сахара невысок, инсулина секретируется немного, но стоит поесть, как содержание глюкозы в крови увеличивается, по этому сигналу выработка инсулина возрастает, он поступает в кровь, транспортирует сахар в клетки, и в результате уровень сахара в крови уменьшается. Срок действия инсулина — то есть время, за которое он «отрабатывается» полностью, — составляет 2–3 часа, причем активная фаза, когда инсулина много и он действует с наибольшей эффективностью, равна всего лишь 1–2 часам. Таким образом, если мы вводим инсулин извне, то необходимо делать инъекции четыре-пять раз в сутки, перед каждой едой. Тогда активная фаза действия инсулина «погасится» пищей и еще останется его небольшое количество, чтобы «дотянуть» до следующей инъекции. Обратите внимание, что мы не можем ввести сразу большую дозу инсулина — такую, чтобы ее хватило на сутки. Если доза велика, инсулин все равно будет действовать не больше восьми часов, зато с такой эффективностью (ведь его много!), что нам придется либо съесть за один прием всю суточную норму пищи, либо погибнуть от гипогликемии — резкого понижения уровня сахара. Поэтому мы вынуждены вводить инсулин в течение суток небольшими дозами, но несколько раз, полностью имитируя жизненный цикл кругооборота сахаров и инсулина. 2. Классификация инсулиновТак, совершая несколько инъекций, поступали в сравнительно недавние времена, когда имелся только инсулин короткого действия, «работающий» не более шести-восьми часов. Но выяснилось, что действие инсулина можно продлить, а его активную фазу как бы сгладить, сделать более продолжительной и «мягкой», если добавить к «короткому» инсулину вещество-пролонгатор. В качестве пролонгатора в настоящее время используются цинковая суспензия или белковое вещество протамин. В результате мы имеем на сегодняшний день целую гамму инсулинов, которые по сроку их действия классифируются на три категории: препараты инсулина короткого действия; препараты инсулина промежуточного действия; препараты инсулина длительного действия. Таким образом, мы можем «сконструировать» разнообразные методики применения инсулина — или, говоря иными словами, различные виды инсулинотерапии, наилучшим образом подходящие конкретному больному. Так, для одного достаточно вводить «длительный» инсулин раз в сутки, для другого — «промежуточный» два раза в день, утром и вечером; для третьего — немного «длительного» по утрам и «короткий» перед каждой едой; для четвертого — смесь «короткого» и «промежуточного» утром и вечером и т. д. Эти вопросы мы рассмотрим в следующей главе, а сейчас отметим, что инсулины разных сроков действия можно смешивать в различных пропорциях — для того, чтобы с максимальной точностью имитировать процесс секреции инсулина поджелудочной железой. Итак, мы можем охарактеризовать инсулин следующим набором параметров: 1. Название. 2. Фирма и страна выпуска. 3. Вид — говяжий, свиной или человеческий (Г, С, Ч). 4. Категория — инсулин короткого, промежуточного, длительного действия или смешанный. 5. Интервал времени, через который инсулин начинает действовать, — так называемое время развертывания инсулина, отсчитанное от момента инъекции. 6. Интервал времени максимального действия (интервал МД), определяемый началом и концом, отсчитанными от момента инъекции. 7. Длительность действия, также отсчитанная от момента инъекции. 8. Для инсулинов промежуточного и длительного действия — тип пролонгатора, цинк или белок. 9. Для смешанных инсулинов — названия двух смешиваемых препаратов и их пропорция. (Отметим, что желательно смешивать инсулины одной и той же фирмы.) 10. Способ «упаковки» инсулина — во флаконе (Фл), откуда препарат нужно набирать шприцом, или в виде пенфилльной гильзы (Пн), предназначенной для шприц-ручки. Относительно пункта 6 сделаем важное замечание — подчеркнем еще раз, что в данном случае мы определяем интервал МД его началом и концом, отсчитанными от момента инъекции. Например, если взять данные для хумулина Р, то он начинает действовать через 30 минут после укола, достигает максимума в промежутке между часом и тремя после укола, а его полное действие длится пять — семь часов. Однако некоторые производители указывают интервал МД просто сроком максимального действия — абсолютной величиной, не отсчитанной от момента инъекции. В случае хумулина Р эта величина равняется двум часам, и ясно, что такой способ гораздо менее информативен, чем принятый нами. Теперь нужно составить список инсулинов с их параметрами, который будет нам чрезвычайно полезен во многих случаях жизни. Мы уже делали это в предыдущих изданиях «Настольной книги», а сейчас предлагаем вашему вниманию расширенную и уточненную таблицу 8.1, где приведены характеристики инсулинов различных фирм (в том числе препаратов, недавно поступивших на российский рынок). Таблица 8.1. Препараты инсулина, классифицированные в соответствии со сроком их действия 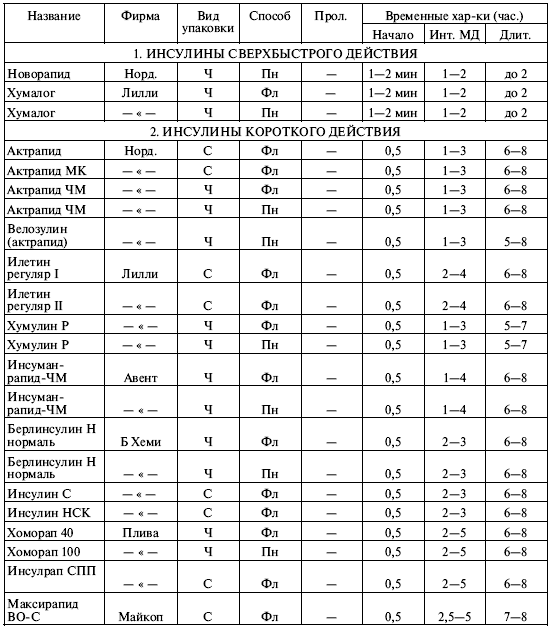 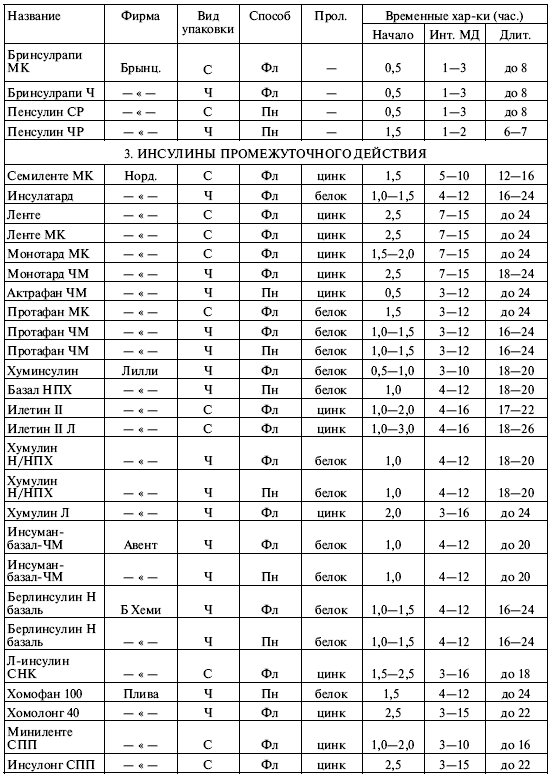 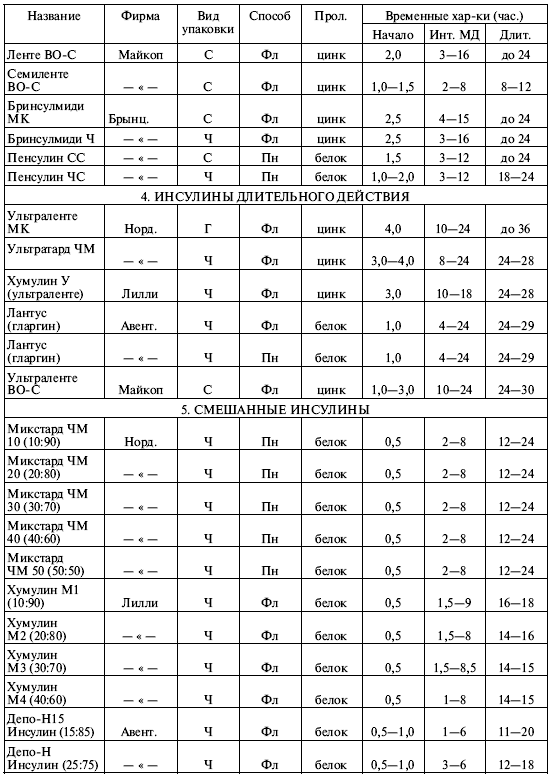 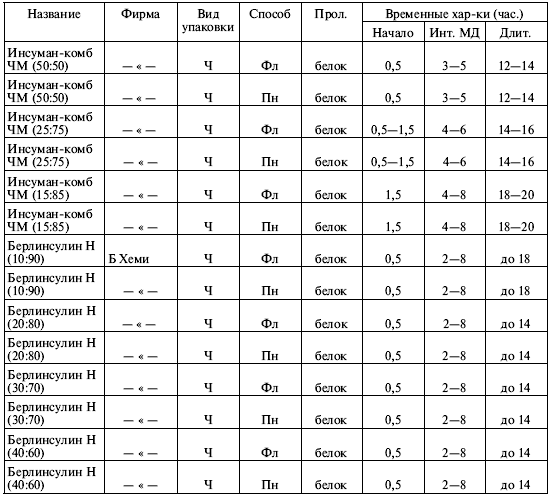 Примечания: 1. Вид инсулина: Г — говяжий, С — свиной, Ч — человеческий; способ упаковки — Фл — флакон, Пн — пенфилльная гильза; в скобках после названий смешанных инсулинов указано соотношение (в процентах) инсулинов короткого и промежуточного действия. 2. Расшифровка аббревиатур, которые стоят после названий инсулинов: ЧМ (НМ на латыни) — человеческий монокомпонентный; ВО-С — высокоочищенный свиной; МК (MC на латыни) — монокомпонентный свиной. 3. Обозначения фирм: Норд. — «Ново Нордиск», Дания (инсулины производства Дании и Индии); Лилли — «Эли Лилли», США (инсулины производства США и Индии); Авент. — «Авентис», Германия — Франция (бывшая «Хехст»); Б Хеми — «Берлин-Хеми», Германия; Плива — «Плива», Хорватия; Майкоп — «Российский инсулин», Россия, г. Майкоп; Брынц. — «Брынцалов А», «Ферейн», Россия. 4. Депо-инсулины — смесь рапида и базаля. Инсуман-комб — смесь рапида и базаля. Микстард — смесь актрапида и протафана. Хумулин М1-М4 — смесь хумулина Р и хумулина Н. Изучая таблицу 8.1, мы можем обнаружить в ней вещи ясные и понятные и вещи странные и совершенно непонятные на первый взгляд. К понятному относятся усредненные характеристики инсулинов различных категорий. Мы видим, что «короткие» инсулины начинают разворачиваться через 30 минут после инъекции, достигают максимума через час или два, а через пять — восемь часов их действие прекращается. Инсулины промежуточного действия распадаются на две подгруппы: в одну (маленькую) входят только семиленте МК и семиленте ВО-С, а в другую (большую) — все остальные. Все «промежуточные» инсулины разворачиваются через один-два часа, но большая часть действует около суток, тогда как срок действия инсулинов семиленте порядка двенадцати часов. Это позволяет выделить их в особую подгруппу «инсулинов полусуточного действия». Наконец, «длительные» инсулины начинают работать через три-четыре часа после инъекции, достигают наиболее эффективного действия обычно к восьмому — десятому часу и действуют дольше суток. Эти обобщенные сведения можно проиллюстрировать графиками 2 и 3, приведенными на рис. 8.2, и нам совершенно понятно, что кривая действия для «короткого» инсулина имеет резкие подъем и спад и сжата по оси времени, а кривая для «промежуточного» инсулина более плавная и растянутая во времени. Однако в табл. 8.1 есть масса непонятного. Перечислим, что именно. 1. Почему во многих случаях указан временной интервал для начала и окончания действия инсулина, а не точное число? Например, для протафана ЧМ: начало — от одного до полутора часов (а не точно 1,25 часа), окончание — через 16–24 часа (а не точно через 20 часов). 2. Почему так велик разброс значений? Можно примириться с тем, что инсулин начинает действовать в промежутке от часа до полутора (неопределенность — 30 минут), но вот окончание действия 16–24 часа дает неопределенность целых восемь часов! И хоть относительная ошибка в обоих случаях одинакова (20 %, если отсчитывать от среднего), это нас не утешает. По чисто практическим соображениям: не столь уж важно, когда начнет разворачиваться инсулин, через час или полтора, а вот насколько его хватит? На шестнадцать часов? На восемнадцать или двадцать? Или все-таки на полные сутки? 3. Не очень понятно, чем различаются между собой смешанные инсулины одной и той же серии. У инсуманов-комб временные характеристики в общем-то различны, но у хумулинов М1-М4 они очень близки, а у микстардов ЧМ вообще одинаковы! Зачем же тогда делать несколько смесей разной концентрации? Чтобы ответить на эти вопросы (назовем их так: вопрос первый, второй и третий), нам необходимо еще многое узнать. Начнем, как говорится, по порядку и рассмотрим в последующих разделах некоторые важные проблемы. 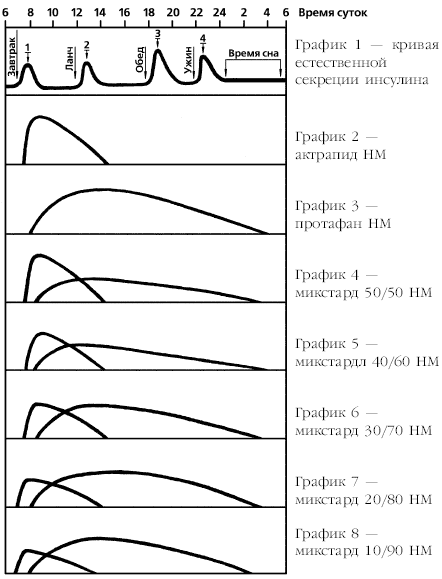 Рис. 8.2. Кривая естественной секреции инсулина (график 1), сопоставленная с графическими характеристиками «короткого» инсулина (график 2), «промежуточного» инсулина (график 3) и смешанных инсулинов (графики 4–8). 3. Достоверность информации об инсулинахОткуда нам известно, что временные характеристики инсулинов именно таковы, как в приведенной выше таблице? Мы взяли их из проспектов фирм-производителей и инструкций, вложенных в упаковки с инсулинами. Например, сведения, касающиеся семи пенфилльных инсулинов «Ново Нордиск» (актрапид НМ, протафан НМ и серия микстардов НМ) взяты из проспекта «НовоПен 3 — удобная и точная инсулинотерапия». Данные, приведенные в проспектах и инструкциях, носят сугубо ориентировочный характер, и только долгая лечебная практика может подтвердить или откорректировать их. Например, хотя для «длительных» инсулинов указываются сроки действия до 26–30 часов, реально они действуют не дольше суток. Равным образом «промежуточные» инсулины действуют скорее не 22–24 часа, а 16–18 часов. Теперь возникает законный вопрос: почему бы не уточнить эти показатели на практике? Ведь инсулин получают миллионы людей, так что статистическая база поистине огромна! Но не будем обвинять врачей в нерадивости и продолжим наше рассмотрение. 4. Зоны для инъекций инсулина и кинетика всасывания инсулинаЭти зоны представлены на рис. 8.3, и мы назовем их так: «живот» — зона пояса слева и справа от пупка с переходом на спину; «рука» — наружная часть руки от плеча до локтя; «нога» — передняя часть бедра от паха до колена; «лопатка» — традиционное место уколов «под лопатку». Оказывается, эффективность действия инсулина зависит от места инъекции, и эту зависимость вам необходимо знать: — с «живота» всасывается и идет в работу 90 % введенной дозы инсулина, и, кроме того, инсулин начинает действовать (разворачиваться) быстрее; — с «руки» или «ноги» всасывается 70 % введенной дозы, и инсулин разворачивается медленнее; — с «лопатки» всасывается только 30 % введенной дозы, и инсулин разворачивается медленнее всего. 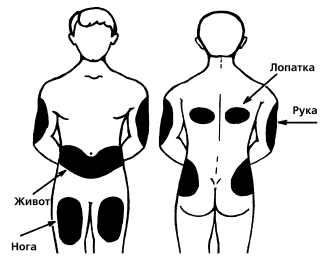 Рис. 8.3. Зоны для введения инсулина. Усвоив этот важный факт, двинемся дальше и рассмотрим несколько рекомендаций относительно зон инъекций: 1. Лучшие точки для инъекций расположены слева и справа от пупка на расстоянии двух пальцев. Эти точки лучшие в том смысле, что отсюда инсулин всасывается почти полностью и быстрее всего. 2. Вы не можете колоть все время в эти «лучшие места»; необходимо, чтобы между точками предыдущей и последующей инъекций было расстояние не меньше трех сантиметров. Повторить укол вблизи прежней точки инъекции можно лишь через двое-трое суток. 3. Не колите «под лопатку», это неэффективное место. Чередуйте уколы в «руку», в «ногу» и в «живот». Каждое из этих мест имеет свои особенности: инъекция в «руку» совершенно безболезненна, в «ногу» — более заметна, а в «живот» — наиболее чувствительна. Колите в складки живота ближе к бокам. 4. Если вы используете «короткий» и пролонгированный инсулины, то лучше всего вводить «короткий» в живот (откуда он быстро всасывается, и в результате вы можете скорее поесть), а пролонгированный — в руку или в ногу. Но это означает, что вам придется делать два укола, что большинству диабетиков не нравится. Это консервативное большинство предпочитает пользоваться уже готовыми смешанными инсулинами, или, если они не подходят, смешивать два вида инсулина в шприце и делать один укол. Как смешивать инсулины, мы расскажем в конце этой главы. 5. Если вы вводите инсулин шприц-ручкой, то практически любая зона на теле для вас досягаема. Если вы вводите инсулин с помощью шприца, то можете сами сделать укол в ногу или в живот, а вот в руку самого себя колоть неудобно. Поэтому научите делать уколы своих домашних, и пусть они колют вас в руку. 6. Ощущения и наблюдения при уколах, особенно в чувствительную область живота, могут быть самыми разными. Иногда вы не ощутите ни малейшей боли, как бы вы ни вводили иглу, быстро или медленно; значит, игла очень острая и вы не попали в нервное окончание. Если попали в нерв, почувствуете слабую боль. Если увидите маленькую капельку крови, значит, попали в кровеносный сосудик. Если сделаете укол тупой иглой, ощутите боль, а потом в месте укола образуется небольшой синяк. Не пугайтесь! Для большинства больных в этом нет ничего страшного. Боль вполне терпима, а синяки быстро рассасываются. Разумеется, не надо колоть в место синяка. Что касается кинетики всасывания инсулина, то это дело весьма сложное и неоднозначное. Под кинетикой в данном случае подразумевается продвижение инсулина в кровь, и мы только что узнали, что данный процесс зависит от места инъекции, но это обстоятельство далеко не единственное. В общем и целом время развертывания инсулина и эффективность его действия зависят от следующих факторов: — от места инъекции, о чем упоминалось выше; — от того, куда попал инсулин, под кожу, в мышцу или в кровеносный сосудик; — от температуры окружающей среды. Холод замедляет действие инсулина, тепло — ускоряет, и поэтому, приняв теплый душ, вы можете ощутить признаки гипогликемии; — от массажа места инъекции — при легком поглаживании кожи инсулин всасывается быстрее; — от накопления запаса инсулина в определенном месте под кожей и в прилегающих тканях, если вы сделали в это место несколько уколов подряд. Этот «запас» может внезапно проявиться на второй-третий день и понизить уровень сахара в крови; — от реакции организма на конкретную марку инсулина и на инсулин вообще (иногда организм «сопротивляется» чужому инсулину, вводимому извне); — от иных причин, вследствие которых инсулин «не доходит» или, наоборот, «доходит» с большей эффективностью, чем обычно и чем предсказывают теоретические цифры. Под «теоретическими цифрами» в данном случае понимаются те характеристики препарата, которые даны в проспектах и инструкциях и сведены нами в таблицу 8.1. 5. Доза инсулинаНапомним, что у взрослого здорового человека скорость синтеза инсулина составляет около 40–50 ЕД в сутки, а его почасовая выработка колеблется в пределах от 0,25 ЕД до 2 ЕД в час, то есть инсулин из поджелудочной железы поступает в кровь п о с т е п е н н о. Вводя препарат извне, мы сразу даем значительную дозу, и в результате часть инсулина не воспринимается организмом и не работает на снижение сахара в крови. Какая именно часть? Тем большая, чем больше одномоментная доза. Например, при вводе пролонгированного инсулина в количестве 20–22 ЕД он используется полностью — или почти полностью, с учетом факторов, рассмотренных в предыдущем разделе. Если вводить одномоментно 50–70 ЕД пролонгированного инсулина, то 30–40 % этой дозы «не доходят». В то же время увеличение дозы инсулина увеличивает длительность его действия — в пределах тех границ, которые указаны в таблице 8.1. Эта зависимость примерно такова: — «короткий» инсулин: реально действует 4–5 часов при дозе менее 12 ЕД; при дозе 12–20 ЕД продолжительность увеличивается до 6–7 часов; дозу более 20 ЕД вводить одномоментно не рекомендуется — во-первых, велик риск гипогликемии, во-вторых, излишек инсулина все равно не всасывается; — «промежуточный» инсулин: реально действует 16–18 часов при дозе менее 22 ЕД; при дозе 22–40 ЕД срок действия увеличивается и может стать больше 18 часов; дозу более 40 ЕД вводить одномоментно не рекомендуется — по тем же причинам, что и для «короткого» инсулина; — «длительный» инсулин: действует около суток, не имеет выраженного сахароснижающего действия, поддерживает сахар в крови на определенном уровне в промежутках между едой и поэтому называется фоновым или базальным (от слова «база» — основание, фундамент). Базальный инсулин обычно используется в комбинации с «коротким». Вводится один раз в сутки, доза не превышает 14 ЕД. Сколько же инсулина необходимо диабетику с ИЗСД? Вообще говоря, это зависит от состояния его поджелудочной железы — способна ли она секретировать хотя бы небольшое количество собственного инсулина или же «села» полностью и окончательно. Этот факт можно выяснить с помощью специального анализа (С-пептидного теста), но есть и более простой способ. Выше мы отмечали, что у здорового человека бета-клетки производят столько инсулина, чтобы на каждый килограмм веса тела приходилось по 0,5–0,6 ЕД. Таким образом, если диабетику весом 75 кг приходится вводить для достижения компенсации суммарную суточную дозу в 40 ЕД, это свидетельствует о полном отказе бета-клеток. Подчеркнем еще раз: в данном случае речь идет не о дозе одномоментной инъекции, а о суммарной суточной дозе инсулинов всех категорий («короткий» плюс «промежуточный» или «длительный»), которые вводит больной. Необходимые суточные дозы ранжируются так: 0,3–0,5 ЕД на килограмм веса тела — начальная доза, для проверки реакции больного на инсулин (если достигнута компенсация, на этой дозе можно остановиться); 0,5–0,6 ЕД на килограмм веса тела — обычная доза для пациентов, у которых секреция инсулина прекратилась (эту дозу можно вводить десять лет и далее, если со временем не нарушается компенсация); 0,7–0,8 ЕД на килограмм веса тела — повышенная доза через десять лет, когда организм начинает хуже «отзываться» на конкретный вид инсулина (возможно, в этот момент стоит сменить инсулин); 1,0–1,5 ЕД на килограмм веса тела — сверхдоза для взрослого человека (но не для ребенка — у детей доза может быть высокой, так как они растут). Сверхдоза — свидетельство инсулинорезистентности, то есть плохой чувствительности периферийных тканей к инсулину. Это очень неприятное явление, возникающее, в частности, когда обычных доз не хватает, чтобы понизить уровень сахара. Итак, мы рассмотрели нормы ввода инсулина для больных с абсолютной инсулинной недостаточностью, а в следующей главе поговорим об инсулинотерапии, то есть о тактике введения инсулина: какой именно инсулин использовать, когда его вводить и в каких количествах. Что же касается первого и второго вопросов, то на них мы уже ответили, объяснив, что временные характеристики и эффективность действия всех препаратов зависят от множества привходящих факторов, начиная от места инъекции и кончая отторжением чужого инсулина. Как говорят эндокринологи, нет двух похожих диабетиков, у каждого свой диабет и своя реакция на инсулин. То, что хорошо одному, плохо для другого, и тут возможны удивительные случаи. Например, мы уже отмечали, что лучшими являются человеческие инсулины — лучшими в том смысле, что они усваиваются организмом с большей легкостью и полнотой. Однако бывает так, что пациент предпочитает отечественный свиной «майкопский» инсулин, а импортный хумулин ему не подходит. Дело в том, что животные инсулины всасываются медленнее, чем человеческий, и для некоторых больных это обстоятельство важнее, чем полнота усвоения препарата. Словом, человеческий организм — не машина с заранее известными допусками; тут все неопределенно, смутно, и пока не существует строгих формул, позволяющих описать болезнь и реакцию любого из миллиардов людей, населяющих Землю, на то или иное лекарство. Напомним, что у нас еще остался третий вопрос — чем различаются между собой промежуточные инсулины одной и той же серии. С этой проблемой нам не совладать без графиков. Действительно, временные параметры у всех смешанных инсулинов серии микстард одинаковы, а у хумулинов М1-М4 очень близки, но это говорит лишь о следующем: данные в таблице 8.1 не описывают инсулин с необходимой подробностью. Более полная характеристика — график, подобный тем, какие представлены на рис. 8.2. Мы должны разобраться с этими графиками, так как без них нельзя обсудить вопросы инсулинотерапии. 6. Графическая зависимость эффективности действия инсулина от времениСоответствующие графики бывают двух видов, которые можно назвать количественным и качественным представлением интересующей нас информации. В обоих случаях по горизонтальной оси (оси иксов) откладывается время в часах — обычно 24 часа и в редких случаях — 36 часов (для характеристики инсулинов длительного действия). Точка «ноль» обозначает момент введения инсулина, и мы будем условно считать, что в реальном времени она соответствует шести часам утра. Таким образом, горизонтальная ось нашего графика от 0 до 24 соответствует суткам — от шести утра текущего дня до шести утра следующего дня (или от семи до семи, от восьми до восьми и т. д. — смотря по тому, в какое время пациент вводит инсулин). По вертикальной оси (оси игреков) откладывается: в количественном варианте — содержание инсулина в крови обычно в долях инсулинной единицы (ЕД) на миллилитр крови; в качественном варианте — ось игреков не размечена и не озаглавлена каким-либо конкретным параметром, и по ней откладывается качественно эффективность действия инсулина. Для дальнейшего обсуждения нам вполне хватит качественного варианта, представленного на графиках рис. 8.2. Мы видим, что кривые суточного действия «короткого» и «промежуточного» инсулинов (графики 2 и 3) резко отличаются от кривой естественной секреции инсулина (график 1). Чем же именно? На естественной кривой несколько пиков, соответствующих секреции инсулина после еды, а на графиках 2 и 3 — только один пик, крутой или более пологий, в зависимости от периода действия инсулина. Совсем не похоже на природный процесс, не так ли? Но у некоторых смешанных инсулинов (графики 4–8) два пика: первый пик дает «короткий» инсулин, а второй — «промежуточный» инсулин. Это уже больше напоминает естественную секрецию, и мы начинаем понимать, в чем преимущество смешанных инсулинов. Мы также видим, что начало и конец действия и период максимальной эффективности у всех микстардов одинаковы, но они различаются соотносительной величиной первого и второго пиков. Обратившись к графику 1, назовем эти пики так: первый — пик завтрака, второй — пик второго завтрака (ланча), третий — пик обеда, четвертый — пик ужина. Теперь снова посмотрим на графики 4–8, и нам станет ясно, что разные препараты микстарда позволяют по-разному распределить количество пищи. А именно: микстард ЧМ 50 (50:50) — плотный завтрак, скромный ланч; микстард ЧМ 40 (40:60) — примерно то же самое; микстард ЧМ 30 (30:70) — завтрак и ланч примерно одинаковы; микстард ЧМ 20 (20:80) — ланч плотнее завтрака; микстард ЧМ 10 (10:90) — скромный завтрак, плотный ланч. Вы спросите, а как же быть с обедом и ужином, которые приходятся на дальний «хвост» наших кривых? Очень просто: сделать вечером вторую инъекцию инсулина, и на суммарной кривой появятся пики в районе 18–22 часов — пики для обеда и ужина. Итак, мы получили ответ на третий вопрос. Кроме того, мы можем сделать вывод, что графические характеристики инсулинов (типа представленных на рис. 8.2) дают нам более полную информацию, чем данные в таблице 8.1. Где же взять эти графики? Для инсулинов «Ново Нордиск» они приведены в нашей книге, а в остальных случаях ищите их в фирменных проспектах, которые вы можете получить бесплатно — у своего врача, на выставке диабетических товаров, а также отправив запрос по адресу компании-производителя или ее российского представительства. Теперь рассмотрим еще несколько важных вопросов, связанных с инсулинами. 7. Информация о новых инсулинахВ предыдущих изданиях нашей книги в таблице 8.1 приводились сведения об инсулинах компаний «Лилли», «Ново Нордиск», «Хехст» (ныне «Авентис») и «Берлин-Хеми». Напомним, что в данный момент потребности российских диабетиков в основном удовлетворяются за счет препаратов этих четырех фирм. Теперь мы включили в таблицу сведения об инсулинах хорватской компании «Плива» (хоморап, хомофан, хомолонг и т. д.), которые по своим характеристикам аналогичны продукции других зарубежных производителей. Принципиально новым моментом является появление на российском рынке сверхбыстрых инсулинов, сначала хумалога («Лилли»), а в самое последнее время новорапида («Ново Нордиск»). Можно сказать, что это препараты для диабетиков-лакомок, позволяющие, при определенном навыке, есть сладкое и другие продукты с обилием легкоусвояемых углеводов. Хумалог и новорапид разворачиваются стремительно, за считанные минуты, и эффективно действуют в течение часа-двух, то есть весьма точно имитируют ответ здоровой поджелудочной железы на увеличение глюкозы крови. Предупреждаем, что пользоваться этими инсулинами нужно умеючи: после инъекции сразу есть, иначе быстрая гипогликемия становится неизбежной. Вы также должны представлять, какую ввести дозу сверхбыстрого инсулина, чтобы «погасить» пирожное, порцию торта, банан или тарелку картофеля. Чтобы выяснить это, на первых порах необходимо пользоваться глюкометром и тщательно оценивать в хлебных единицах тот продукт, которым вы собираетесь полакомиться. К новым препаратам относится также лантус (инсулин гларгин), который начал выпускаться компанией «Авентис». Этот уникальный беспиковый инсулин длительного действия требует одной инъекции в сутки; он начинает разворачиваться через час после укола, достигает полной эффективности через 4–5 часов, и его действие, не снижаясь, длится 24 часа. Раз нет снижения эффективности, то, следовательно, нет и пика — максимума кривой, подобного изображенным на графиках рис. 8.2. Лантус «работает» плавно, примерно на одном уровне в течение почти суток, что достигается добавкой к активному веществу гларгину ряда компонентов, постепенно и весьма равномерно высвобождающих небольшие порции инсулина. Лантус можно использовать как монопрепарат или сочетать его с «коротким» инсулином (при диабете I типа) и таблетками (при диабете II типа). Его нельзя смешивать в шприце с другими инсулинами. Из отечественных препаратов в таблице 8.1 присутствовали раньше инсулины завода «Российский инсулин», Майкоп, о судьбе которого нам ничего не известно — во всяком случае, мы не знаем больных, получающих сейчас майкопский инсулин. Но в последние годы в России появился еще один производитель инсулина — компании «Брынцалов А» и «Ферейн». Мы включили соответствующие инсулины в таблицу 8.1, но должны предупредить, что ситуация с ними весьма неясная. Человеческие и свиные инсулины, выпущенные компаниями Брынцалова, поставлялись в основном в российские регионы (например, в Волгоград, Воронеж, Тамбов, Тольятти, в районные и областные центры) и во многих случаях вызвали нарекания больных, сильное сопротивление ассоциаций диабетиков и плохую прессу. СМИ и диабетическая общественность полагают, что виной тому низкое качество этих препаратов и неясность их происхождения. Если верить публикациям в прессе, компания «Ферейн» начала строить завод совместно с «Ново Нордиск», и первые партии препарата, изготовленные из датского сырья, были вполне удовлетворительны. Но после дефолта дружба с датчанами расстроилась, поползли слухи об их финансовых претензиях к «Ферейну», и качество бр-инсулинов резко упало. Из писем читателей мы знаем о том, что наши корреспонденты пользовались этими инсулинами в 2000–2001 гг. (поскольку другие в российской глубинке не предлагались), но как обстоят дела в настоящий момент, нам неизвестно. Мы придерживаемся того мнения, что России необходимы собственные заводы, производящие широкую гамму инсулинов, но эти препараты должны быть качественными. Проверить их качество достаточно просто: если Россия, подобно Индии, выдержит конкурентную борьбу и начнет поставлять свои инсулины на зарубежный рынок, значит, эти препараты заслуживают полного доверия. Вы уже прочитали шестую главу и представляете, что доверие врачу и лекарству — существенный компонент лечения. Особенно важно доверять лекарству, то есть репутации его производителя; такое доверие копится не годами, а десятилетиями. В то же время необходимо понимать, что производители всевозможных лекарств, как отечественные, так и зарубежные, пекутся в первую очередь не о нашем здоровье, а о своих прибылях. «Диабетический рынок» России — это сотни миллионов долларов, крупные суммы и крупные заказы, из-за которых ведется конкурентная борьба. В результате ситуация становится неясной и неоднозначной, ибо конкурирующие стороны не скупятся на черный пиар. Типичный случай такой неясности — белорусские и украинские инсулины, относительно которых мы хотели бы вас сориентировать. Один из наших читателей, бывший житель Украины, переехавший в Германию, пишет о том, что белорусский инсулин некогда спас ему жизнь. С другой стороны, в прессе есть сообщения о диабетиках, лечившихся белорусским инсулином и едва не расставшихся с жизнью. В Киеве действует завод «Индар», способный обеспечить всю Украину собственным инсулином, из-за чего в этой братской державе разыгралась настоящая инсулинная война: одни чиновники, медики и журналисты поддерживают «Индар», другие отстаивают интересы зарубежных компаний. Ситуация опять же неясная. Перед нами два документа: разгромная статья по поводу инсулинов «Индара» в «Киевском телеграфе» от 18.02.03 и письмо нашего читателя, который оценивает продукцию и деятельность «Индара» весьма положительно. Читатель (тот самый житель Украины, перебравшийся в Германию) четверть века болен диабетом в тяжелой форме и, на наш взгляд, является человеком опытным и беспристрастным. Мы ему верим, однако не имеем повода сомневаться и в некоторых положениях статьи в «Киевском телеграфе» — например, в том, что родители больных детей предпочитают «Индару» компании «Ново Нордиск» и «Лилли» и что больной в принципе должен иметь право выбора инсулина. Ни чиновничье лобби, ни ангажированные журналисты не должны навязывать диабетику препарат фирмы-монополиста. Пока с инсулинами ближнего зарубежья и отечественными нет полной ясности, подождем набирать их в шприц. Время рассудит спорщиков, а мы спешить не будем. 8. Срок годности инсулина, его упаковка, маркировка, концентрация и хранение. взаимозаменяемость инсулиновВсе инсулины зарубежных фирм, поступающие в Россию, имеют маркировку на русском языке. Дата изготовления и дата срока годности проставлена дважды: на коробочке (т. е. на упаковке) и на самом флаконе или стеклянной гильзе (в случае пенфилльного инсулина). Обычно срок годности составляет полтора-два года от даты изготовления. Но вам надо смотреть не только на дату, но и на сам инсулин — на то, что вы набираете в шприц и вводите в свой собственный неповторимый организм. «Короткий» инсулин должен быть на вид чистым, как слеза, без каких-либо пятен, вкраплений или помутнения. «Промежуточный» и «длительный» инсулины должны выглядеть мутноватыми и белесоватыми — этот эффект создается добавкой пролонгатора. Запомните следующие правила: 1. НЕ ПОЛЬЗОВАТЬСЯ СИЛЬНО ПРОСРОЧЕННЫМ ИНСУЛИНОМ. 2. НЕ ПОЛЬЗОВАТЬСЯ ИНСУЛИНОМ, КОТОРЫЙ ВЫГЛЯДИТ ПОДОЗРИТЕЛЬНО (НАПРИМЕР, «КОРОТКИЙ» ИНСУЛИН МУТНОВАТ). 3. НЕ ПОКУПАТЬ ИНСУЛИНА С РУК; ЕСЛИ УЖ НЕ МОЖЕТЕ ПОЛУЧИТЬ ЕГО БЕСПЛАТНО, КУПИТЕ В КОММЕРЧЕСКОЙ АПТЕКЕ. 4. ОЧЕНЬ ОСТОРОЖНО ОТНОСИТЬСЯ К ИНСУЛИНУ, ДАЖЕ ИЗВЕСТНОМУ ВАМ, НО ПРИВЕЗЕННОМУ ИЗ-ЗА РУБЕЖА. Последнее правило кажется странным, но с ним мы вскоре разберемся. Что касается инсулина надежной фирмы, просроченного на месяц, два или три, то им можно пользоваться, если вы правильно его хранили и если внешний вид препарата не внушает подозрений. Чтобы проверить такой инсулин, можно воспользоваться глюкометром и убедиться, что лекарство вовремя разворачивается и в должной мере понижает сахар. Эту рекомендацию насчет просроченного инсулина мы даем с тяжелым сердцем, но что поделаешь! Dira necessitas — суровая необходимость, как говорили латиняне. Лучше иметь слегка просроченный инсулин, чем вообще никакого. Все инсулины содержатся либо в небольших стеклянных флаконах (объемом 5–10 миллилитров — см. рис. 8.4), либо в небольших цилиндрических стеклянных гильзах (объемом 1,5–3 мл). Флаконы используются для набора инсулина в шприц, а гильзы вставляются в шприц-ручку (поэтому инсулин, расфасованный в гильзы, называется пенфилльным). Флаконы вкладываются в картонные коробочки, а гильзы пакуются в пластик обоймами по нескольку штук, и каждая такая обойма тоже вкладывается в коробочку. Коробки окрашены в разный цвет в сответствии с категорией инсулина — «короткий», «промежуточный» и т. д. Аналогичные цветные маркировки имеются на флаконах и гильзах. В коробке находится вкладыш — инструкция по применению препарата, а на коробке (также на флаконах и гильзах) приведены его название, данные о сроке годности, условиях хранения и концентрация. Хранить инсулин полагается в холодильнике, при температуре от плюс двух до плюс восьми градусов Цельсия, и ни в коем случае не замораживать. Обычно врач выписывает вам несколько флаконов инсулина, и этот запас лежит на длительном хранении в холодильнике. Но тот флакон, который вы используете в настоящий момент, не нужно прятать в холодильник, а следует хранить при комнатной температуре.  Рис. 8.4. Вид флаконов с инсулином разной концентрации — 40 и 100 ЕД в одном миллилитре. Инсулины выпускаются в различной концентрации, то есть на один миллилитр препарата может приходиться разное количество инсулинных единиц (ЕД) — 40, 80, 100 и 500 ЕД/мл. Это настолько важное обстоятельство, что умные производители сообщают о нем крупным шрифтом: КОНЦЕНТРАЦИЯ ИНСУЛИНА ВО ФЛАКОНЕ — 40 ЕД/МЛ! Такая концентрация — 40 ЕД/мл — принята в России и в отдельных европейских странах для инсулинов во флаконах, а в США и в большинстве стран Европы используются флаконы с более концентрированным инсулином — 100 ЕД/мл. (такие инсулины уже появились и у нас). Пенфилльный инсулин в гильзах в Европе и в России тоже имеет концентрацию 100 ЕД/мл, то есть в два с половиной раза больше, чем во флаконах. Запомним это: КОНЦЕНТРАЦИЯ ИНСУЛИНА В ГИЛЬЗЕ ДЛЯ ШПРИЦ-РУЧКИ — 100 ЕД/МЛ! Почему мы подчеркиваем обстоятельства, связанные с концентрацией инсулина? Потому, что результат ошибки лежит в узком диапазоне между гипогликемией и смертью. Шприцы, которые мы используем, маркированы в инсулинных единицах (ЕД), мы привыкли вводить себе строго отмеренную дозу (например, 30 ЕД утром), и мы привыкли видеть, как поршенек в шприце останавливается на отметке «30». Теперь представьте, что вы пользуетесь хумулином Н или НПХ с принятой в России концентрацией 40 ЕД/мл, но ваш запас иссяк, а этого инсулина временно нет в аптеках. В отчаянии вы пишете родичам в Америку, и они срочной почтой присылают вам этот хумулин из Штатов. Вы набираете его в шприц до привычной отметки «30» и… ОСТАНОВИТЕСЬ! СЕЙЧАС ВЫ ВВЕДЕТЕ СЕБЕ НЕ 30, А 75 ЕДИНИЦ ИНСУЛИНА! ЭТО ПОЧТИ САМОУБИЙСТВО! КОНЦЕНТРАЦИЯ АМЕРИКАНСКОГО ИНСУЛИНА НЕ СОРОК, А СТО ЕДИНИЦ НА МИЛЛИЛИТР! Для тех, кто пользуется шприц-ручками и пенфилльным инсулином, вероятность ошибки ничтожна: они привыкли к тому, что их инсулин более концентрированный, чем во флаконах. Но если вы пользуетесь и ручками, и обычными шприцами, будьте внимательны — особенно теперь, когда нам стали выдавать инсулин во флаконах с концентрацией 100 ЕД/мл. Передозировка инсулина более страшна, чем его недостача. В недавние времена, до августовского кризиса 1998 года, перебоев с поставками импортного инсулина практически не было, и врачи выписывали его по десять — двадцать флаконов. Теперь ситуация, к сожалению, изменилась, и препарат отпускают в количестве шести флаконов. Давайте подсчитаем, на сколько вам хватит этих шести флаконов инсулина при суточной дозе 40 ЕД. В одном флаконе содержится 40 ЕД х х10 мл = 400 ЕД; значит, его хватит на десять дней, а всего запаса — на шестьдесят дней. Исходя примерно из этого расчета, врач выписывает вам инсулин — чтобы хватило на два месяца. Несколько слов о взаимозаменяемости инсулинов. Обычно диабетик использует один или два инсулина определенного наименования и в следующих сочетаниях: только «промежуточный» инсулин; «промежуточный» и «короткий» инсулины (например, хумулин Р и хумулин Н, или актрапид ЧМ и протафан ЧМ); «длительный» и «короткий» инсулины; смешанный инсулин. Если конкретный инсулин вам подходит, то вы можете пользоваться им годами и десятилетиями. Но вдруг с поставками этого инсулина наметился перебой, и вы вынуждены — временно или навсегда — перейти на препараты другой фирмы. Делать это следует, посоветовавшись с врачом, а при необходимости — лечь в больницу. Но, для успокоения души, вы должны знать, что инсулины различных фирм взаимозаменяемы, хотя и не полностью эквивалентны. Мы приводим таблицу возможных замен с некоторыми комментариями: Таблица 8.2. Взаимозаменяемость препаратов инсулина разных фирм 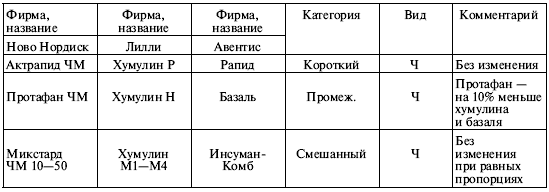 Обозначения — те же, что в таблице 8.1. 9. Шприцы и шприц-ручкиВ этом разделе мы рассмотрим виды шприцов и шприц-ручек, то есть средств для введения инсулина. Инсулиновый шприц представляет собой небольшое изящное изделие из прозрачной пластмассы, совсем не похожее на те шприцы, которыми колют противостолбнячную сыворотку (рис. 8.5). Шприц состоит из четырех частей: цилиндрического корпуса с маркировкой; подвижного штока: один его конец с поршнем ходит в корпусе, а другой имеет нечто вроде рукоятки, с помощью которой вы двигаете шток и поршень; иглы и надетого на нее колпачка (в некоторых моделях шприцов игла может быть съемной, в других игла наглухо соединена с корпусом). Впрочем, лучше один раз увидеть, чем семь раз услышать: если вы не видели шприц для инсулина, идите в аптеку и купите его в качестве учебного пособия, а затем продолжайте читать дальше. (Конечно, это замечание относится лишь к тем, кто раздумывает, стоит ли ему переходить на инсулин.) 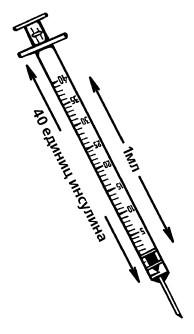 Рис. 8.5. инсулинный шприц, рассчитанный на 40 ЕД инсулина. Шприцы производятся многими фирмами и во многих странах, в том числе в России, но особенно славятся своим качеством шприцы американской компании «Бектон Дикинсон». Инсулиновые шприцы стерильны и являются предметом одноразового пользования; стоимость хорошего шприца составляет примерно 10 центов США, но вам их должны выписывать бесплатно. Тем не менее старайтесь купить хорошие импортные шприцы в аптеке, так как по рецепту и бесплатно вам могут выдать наши отечественные. Игла в них толстовата и длинновата; не то чтоб предназначена для диабетиков-носорогов, но где-то близко. Стандартный шприц (рис. 8.5) рассчитан на один миллилитр инсулина концентрацией 40 ЕД/мл, то есть при полном заполнении вмещает 40 единиц инсулина. Вам не нужно отсчитывать доли миллилитра, так как маркировка на корпусе шприца нанесена в инсулинных единицах, с единичным шагом и цифрами 5, 10, 15, 20, 25, 30, 35, 40 — точно, как на самой обычной линейке. Значит, если вам надо ввести 26 ЕД, смело двигайте поршень на соответствующую отметку, заполняйте инсулином и колите. Для тех, кому надо вводить однократно больше сорока единиц, имеются шприцы покрупнее, рассчитанные на два миллилитра и вмещающие 80 ЕД инсулина концентрации 40 ЕД/мл. Если такой шприц не достать, делать нечего — приходится колоть два раза. Кроме привычных нам американских и европейских шприцов, описанных выше, имеются корейские, рассчитанные на 80 ЕД/мл и снабженные весьма невнятной маркировкой. Игла в них тонкая, но при наборе инсулина нужно быть очень внимательным из-за нестандартной маркировки. В последнее время вместе с инсулинами концентрации 100 ЕД/мл появились и соответствующие шприцы объемом один миллилитр, на которых нанесена маркировка: 10, 20, 30, 40, 50, 60, 70, 80, 90, 100. Ниже мы приводим таблицу характеристик некоторых шприцов, отечественных и поставляемых в Россию. Мы ввели в эту таблицу три градации «качества» (А — отлично, В — хорошо, С — средне), отражающие главный момент: сколько раз можно делать укол одним и тем же шприцом, чтобы не было больно. Разумеется, лучше пользоваться шприцом один раз. Таблица 8.3. Характеристика инсулиновых шприцов  Как отмечалось выше, инсулиновые шприцы являются предметом одноразового пользования, и если колоть ими действительно ОДИН раз, вы не почувствуете боли. Разумеется, речь идет об импортных шприцах — таких, как превосходные «Микро-файн плюс» американской фирмы «Бектон Дикинсон». На самом деле таким шприцом можно колоться три-четыре раза, и, хотя он тупится от укола к уколу, даже на шестой-седьмой раз он лучше нового отечественного. Колите так: первые два-три раза, пока шприц острый, — в живот, в наиболее чувствительную область; затем — в руку или в ногу. После укола шприц не надо стерилизовать; просто наденьте колпачок на иглу и поставьте шприц в стаканчик. Если вы нашли в продаже хорошие шприцы, покупайте сразу сотню или две — вам их хватит на срок от года до четырех лет. О цене справьтесь в различных аптеках, ибо времена у нас нынче коммерческие, и был в Петербурге такой случай, когда в одной аптеке продавали «Микро-файн плюс» по полтиннику, а в другой — отечественные «Луер» по рублю. Шприц-ручки являются более сложным агрегатом, чем обычный инсулиновый шприц. Они были впервые разработаны фирмой «Ново Нордиск», и первая модель появилась в продаже в 1983 году. В настоящее время несколько фирм (в том числе — «Бектон Дикинсон») выпускают шприц-ручки, и нам надо рассмотреть, в чем заключаются их преимущества и недостатки. По конструкции и внешнему виду шприц-ручка напоминает обычную поршневую авторучку для чернил. Такая шприц-ручка, как «НовоПен 3», состоит из следующих частей: корпуса, открытого и полого с одного конца. В полость вставляется гильза с инсулином, а с другой стороны имеются кнопка спуска и механизм, позволяющий установить дозу с точностью 1 ЕД (механизм при установке дозы щелкает: один щелчок — одна единица); иглы, которая надевается на кончик гильзы, торчащий из полости ручки, перед инъекцией (после инъекции игла снимается); колпачка, который надевается на ручку, когда она находится в нерабочем состоянии; коробочки-футляра, очень похожего на футляр для обычной авторучки. Пользоваться шприц-ручкой исключительно просто: а) открываем футляр, достаем ручку, снимаем с нее колпачок; b) надеваем иглу, снимаем с нее колпачок (игла со своим колпачком тоже размещается в футляре); c) перекатываем ручку в ладонях или переворачиваем вверх-вниз десять раз, чтобы перемешать инсулин в гильзе; d) выставляем дозу 2 ЕД и нажимаем на спусковую кнопку — выбрасывается капля инсулина, чтобы в игле не остался воздух; e) выставляем нужную дозу, колем в плечо, в живот, в ногу (при неоходимости — прямо сквозь одежду, предварительно собрав кожу в складку); f) давим на спусковую кнопку и ждем семь — десять секунд. При этом не следует отпускать кожную складку, пока не будет введен весь инсулин. g) Все! Инсулин попал куда надо. Снимаем иглу, надеваем на ручку колпачок, прячем все это хозяйство в футляр. Современный способ, весьма удобный, но не лишенный, однако, недостатков — особенно для российского пользователя. Давайте же посмотрим, что говорится в проспекте «Ново Нордиск» о преимуществах шприц-ручки «НовоПен-3» перед шприцами и флаконами: 1. Использование шприцов и флаконов требуют хорошей координации движений и остроты зрения. 2. Даже квалифицированный персонал может испытывать трудности с точным набором дозы инсулина. 3. Смешивание двух различных типов инсулина создает проблемы, которые могут привести к нарушению пациентом назначений врача. 4. Использование шприца сопряжено со многими трудностями, занимает много времени и часто ставит пациента в неловкое положение. Прокомментируем эти утверждения: 1. Верно, но большая часть диабетиков вполне может с этим справиться — либо сами, либо с помощью родственников. Шприц-ручки абсолютно необходимы одиноким людям с ослабленным зрением или слепым — они устанавливают дозу по щелчкам. 2. Не совсем верно — хотя бы потому, что потеря точности на одну единицу большой роли не играет (хотя, разумеется, бывают исключения). 3. Неверно; смешивание никаких проблем не создает, если глаза видят и руки не трясутся. 4. «Многих трудностей» нет, время — примерно две-три минуты, а вот неловкое положение — это правда. Главное преимущество шприц-ручки в том и заключается, что можно ввести инсулин где угодно, не раздеваясь. И есть еще один важный момент, почему-то не отмеченный в проспекте: игла шприц-ручки еще тоньше иглы в хорошем шприце, и она практически не травмирует кожу. Мы, однако, надеемся, что в практику войдет инсулин перорального применения (т. е. в таблетках), и тогда шприцы и ручки станут ненужной архаикой. А теперь поговорим о недостатках шприц-ручек. 1. Шприц-ручка — прибор многократного применения, и рано или поздно она ломается. Ремонтировать ее невозможно и не нужно — если нарушится точный механизм установки дозы, последствия могут быть самыми неприятными. 2. Шприц-ручка — дорогой прибор, стоимостью примерно 50 долларов, а диабетику надо иметь три ручки: две — рабочих, одну — на замену. За 150 долларов можно купить 1500 хороших шприцов, которых хватит на десять лет. 3. Снабжение пенфилльным инсулином организовано в России хуже, чем инсулином во флаконах, и это вполне понятно: шприц-ручки имеют у нас немногие, прежде всего дети и инвалиды по зрению. Кроме того, некоторые компании выпускают свои шприц-ручки и гильзы, подходящие только к ним (даже разные гильзы к разным модификациям своих ручек — см. таблицу 8.4). 4. Готовые смеси инсулинов задают больному жесткую программу действий. Лучше смешивать инсулин самому; захотели вы съесть лишнее яблоко — добавили две лишние единицы инсулина. 5. Для некоторых людей шприц-ручки неприемлемы по психологическим причинам. Они хотят сами набрать дозу и видеть, сколько они набрали, а ручка вводит инсулин «втемную». Нельзя отрицать, что шприц-ручка — удобная вещь, но пусть ее техническое совершенство не заставляет забыть о главном. А главное формулируется так: ГДЕ И ЧЕМ ВЫ СДЕЛАЕТЕ ИНЪЕКЦИЮ — НЕ СТОЛЬ УЖ ВАЖНО; ВАЖНО, ЧТО И СКОЛЬКО ВЫ ПОТОМ СЪЕДИТЕ, ЧТОБЫ ИЗБЕЖАТЬ ПРИЗНАКОВ ГИПОГЛИКЕМИИ ИЛИ, НАОБОРОТ, ГИПЕРГЛИКЕМИИ. Так что насчет ручек думайте сами, решайте сами. А мы предложим вашему вниманию таблицу 8.4, в которой представлена информация о шприц-ручках. Таблица 8.4. Характеристика шприц-ручек 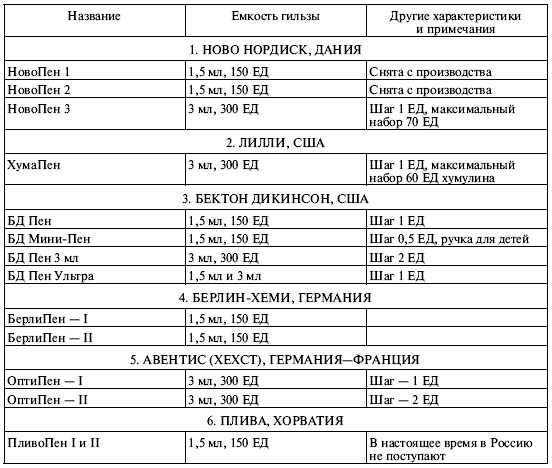 Примечания: Шприц-ручки «Бектон Дикинсон» используются с гильзами ряда фирм. Так, в частности, шприц-ручка «БД Пен Ультра» на 1,5 мл используется с инсулинами «Лилли» и «Ново Нордиск», а «БД Пен Ультра» на 3 мл — с инсулинами «Лилли» и «Берлин-Хеми». 10. Методика инъекций инсулина. Смешивание инсулинов. Последствия инъекцийМетодика инъекций является очень важным, но сравнительно простым моментом, так что через пять-шесть дней диабетик уже уверенно пользуется шприцом. Рассмотрим все операции, связанные с инъекциями, по пунктам: 1. Подготовка кожи. Не надо протирать место инъекции спиртом — спирт сушит кожу. Просто вымойте теплой водой с мылом тот участок, куда собираетесь сделать укол. 2. Подготовка флакона. Флакон закрыт сверху резиновой пробкой, которую снимать не надо — пробку прокалывают шприцом и набирают инсулин. Резина прочнее кожи, и при каждом прокалывании шприц тупится. Чтобы этого не происходило, возьмите толстую иглу для медицинского шприца и проколите несколько раз пробку в самом центре. В дальнейшем старайтесь ввести иглу инсулинового шприца в этот прокол. 3. Подготовка инсулина. Цилиндрический флакон инсулина энергично покатайте между ладонями секунд тридцать. Для инсулинов промежуточного и длительного действия эта операция обязательна, так как пролонгатор в них оседает на дно флакона, и его надо перемешать с инсулином. Но флакон с «коротким» инсулином тоже рекомендуется покатать — инсулин нагреется, а его лучше вводить теплым. 4. Подготовка шприца. Шприц — с колпачком, предохраняющим иглу, — лучше держать в стаканчике. Дастаньте шприц, снимите колпачок и выдвиньте шток — так, чтобы поршень встал на отметку необходимой вам дозы. 5. Набор инсулина. Возьмите флакон в левую руку, а шприц — в правую. Введите иглу шприца в проколотую область в пробке и опустите шток до конца — тем самым вы введете во флакон такой объем воздуха, который равен вашей дозе инсулина. Это нужно затем, чтобы создать во флаконе избыточное давление — тогда будет легче набирать инсулин. Держа флакон по-прежнему в левой руке, а шприц — в правой, переверните флакон горлышком вниз, потяните за поршень и наберите в шприц нужную вам дозу плюс еще немного — одну-две ЕД. Вытащите иглу, отставьте флакон и установите точную дозу, аккуратно подвинув шток — при этом на кончике иглы появится капелька инсулина. Это означает, что воздуха под поршнем нет. Внимательно делайте эту проверку; стравив лишний инсулин, еще раз проверьте точность дозы. 6. Инъекция. Пальцами левой руки оттяните кожу на животе или ноге и введите иглу в основание кожной складки под углом примерно сорок пять градусов; можно вводить шприц вертикально в вершину кожной складки (рис. 8.6). Плавно нажмите шток и введите инсулин, а потом подождите еще пять — семь секунд (сосчитайте до десяти). 7. Завершающие операции. Вытащите иглу и несколько раз энергично прокачайте поршень, чтобы избавиться от остатков инсулина в игле и высушить ее изнутри потоком воздуха. Наденьте колпачок и поставьте шприц в стакан. Полезно бросить в стакан какой-нибудь мелкий предмет — шарик или спичку; количество спичек в стакане подскажет вам, какой раз вы делаете инъекцию этим шприцом. Но, как говорилось раньше, предпочтительней делать шприцом только одну инъекцию. Все эти операции, вместе с мытьем, занимают минут пять, а собственно инъекция — секунд двадцать. Если игла тонкая и еще не затупилась, вы не почувствуете боли, как бы вы ее ни вводили, быстро или медленно. Но лучше всего — золотая середина: не колите с размаха, вводите иглу плавно, однако не медлите. Можете использовать «технику пробного касания» — чуть-чуть кольните иглой в выбранное место, и если укол ощутим, значит, вы попали в нервное окончание. Но это вполне терпимая боль. 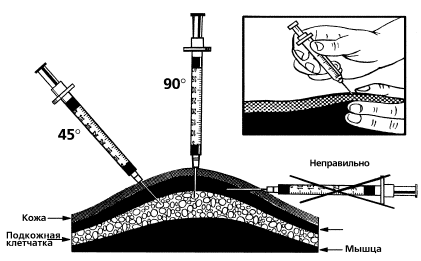 Рис. 8.6. Инъекция инсулина в кожную складку. О смешивании инсулинов. Если вы пользуетесь двумя инсулинами, например «коротким» и «промежуточным», то вам предстоит выбрать один из следующих вариантов: — вводить каждый инсулин по отдельности, последовательно набирая его в шприц или пользуясь двумя шприц-ручками, с «коротким» и пролонгированным инсулинами (т. е. делать два укола); — вводить подходящую вам готовую смесь инсулинов — один укол шприцом или шприц-ручкой; — самостоятельно смешивать два инсулина в шприце. Правила смешивания таковы: 1. Первым набирается «короткий» инсулин, вторым — «промежуточный». Если поменять наборы местами, то вы, вдувая воздух во флакон с «коротким» инсулином, неизбежно впустите туда чуть-чуть мутного «промежуточного» инсулина с пролонгатором. В результате «короткий» препарат тоже станет мутноватым, а это недопустимо — в нем не должно быть следов пролонгатора. Поэтому «короткий» инсулин всегда набирают первым. 2. Завершив инъекцию, энергично прокачайте шприц, чтобы избавиться от остатков инсулина в игле. Если этого не сделать, при следующей инъекции вы введете вместе с воздухом во флакон «короткого» инсулина остатки смешанного препарата, который находится в игле. Проделав это пять-шесть раз, вы увидите, что ваш «короткий» инсулин помутнел. (Вот дополнительный довод за то, чтобы пользоваться шприцом только один раз.) 3. Если в качестве пролонгатора использована цинк-суспензия, то такой «промежуточный» или «длительный» инсулин нельзя смешивать с «коротким» в одном шприце. Цинк связывает часть «короткого» инсулина, превращая его в пролонгированный, и в результате время развертывания «короткого» инсулина возрастает. Разумеется, ряд правил, изложенных выше, важны, если вы пользуетесь одним и тем же шприцом несколько раз. Если вы делаете шприцом только одну инъекцию, то нет необходимости прокачивать его, хранить в специальном стакане и заранее надкалывать толстой иглой резиновую пробку флакона. В завершение скажем несколько слов о последствиях инъекций инсулина, которые в некоторых случаях довольно неприятны. Во-первых, возможна аллергия на определенный тип инсулина или на инсулин вообще. Аллергия вызывает зуд — либо в зонах инъекций, либо по всему телу. Зуд на голенях особенно опасен, так как крайне нежелательно расчесывать ноги — любая ссадина и царапина заживает долго и может быть чревата неприятностями, вплоть до трофической язвы, гангрены и потери конечности. С аллергией приходится бороться противоаллергенными препаратами. Вторая опасность связана с липодистрофиями, которые иногда образуются в местах уколов. Липодистрофии могут быть двух видов: атрофические — «ямы» или «провалы» в результате исчезновения подкожной жировой клетчатки в местах инъекций; гипертрофические — уплотнения и некрасивые на вид образования, однако безболезненные. Чтобы предотвратить липодистрофии, нужно менять места инъекций, не протирать кожу спиртом и не вводить инсулин, взятый из холодильника. Заканчивая восьмую главу, пополним наш словарь терминов: ИНСУЛИН, НАЗВАНИЯ И СВОЙСТВА — смотри в таблице 8.1. ИНСУЛИНОТЕРАПИЯ — конкретная методика (или тактика) введения инсулина в течение суток. ИНСУЛИНОРЕЗИСТЕНТНОСТЬ — пониженная чувствительность тканей к инсулину. В результате обычной дозы инсулина не хватает, и приходится вводить повышенные дозы препарата. ПРОЛОНГАТОР — вещество, которое добавляют к инсулину, чтобы продлить срок его действия. ВРЕМЯ РАЗВЕРТЫВАНИЯ ИНСУЛИНА — время от момента инъекции до начала действия инсулина. ДЛИТЕЛЬНОСТЬ ДЕЙСТВИЯ ИНСУЛИНА — термин понятен без пояснений. ВРЕМЯ (ИНТЕРВАЛ) МАКСИМАЛЬНОГО ДЕЙСТВИЯ ИНСУЛИНА — термин понятен без пояснений. БАЗАЛЬНЫЙ ИНСУЛИН — инсулин промежуточного или длительного действия, на фоне которого в течение дня три-четыре раза добавляют «короткий» инсулин перед едой. ПЕНФИЛЛЬНЫЙ ИНСУЛИН — инсулин, упакованный в гильзы для шприц-ручек. Глава 9Диабет I типа. Дозировка и схемы введения инсулина 1. Схемы инсулинотерапии В этой главе мы рассмотрим вопросы инсулинотерапии — то есть различные методики инъекций инсулина в течение суток, комбинации различных видов инсулина и его дозировку. Отметим, что определить наилучшую методику и рассчитать необходимую больному дозу чисто теоретическим путем не представляется возможным — в силу причин, перечисленных в предыдущей главе. Реакция разных больных на одну и ту же дозу одного и того же инсулина различна; эти различия заключаются и в эффективности действия препарата, и в сроке его действия, и в том, за какой период он разворачивается и когда достигает максимума. Все эти параметры могут колебаться даже в том случае, когда препарат вводится одному и тому же пациенту. Поэтому, говоря о действии инсулина, мы всегда имеем в виду некую усредненную ситуацию и среднюю суточную дозу, равную 40 ЕД. Число таких ситуаций (методик, схем или тактик введения инсулина) ограничено, и мы рассмотрим их в порядке возрастания сложности. Подбор конкретной схемы и дозы для каждого больного осуществляется эмпирическим (опытным) путем, обычно — в больнице; в домашних условиях пациент уточняет или варьирует дозу, сообразуясь с физической нагрузкой и количеством необходимой ему пищи. Разумеется, чтобы уточнить дозу, необходимо контролировать уровень сахара в крови с помощью глюкометра. Итак, рассмотрим основные схемы инсулинотерапии, пользуясь для иллюстрации графиками на рисунке 9.1. Напомним, что точка «ноль» обозначает момент введения инсулина (условно — шесть часов утра), а горизонтальная ось графика от 0 до 24 соответствует суткам — от шести утра текущего дня до шести утра следующего дня (как это было принято раньше). По вертикальной оси откладывается эффективность действия инсулина. На графике 1 (уже знакомая нам кривая естественной секреции инсулина) пометим период сна и четыре пика: первый — пик завтрака, второй — пик второго завтрака (ланча), третий — пик обеда, четвертый — пик ужина. Отметим, что если завтрак, ланч, обед и ужин следуют в 7, 12, 18 и 22 часа, то соответствующий инсулинный пик достигает максимума на 30–60 минут позже. ОДНОКРАТНАЯ ИНЪЕКЦИЯ инсулина промежуточного или длительного действия производится утром, перед завтраком (рис. 9.1, график 2). Это самая простая и самая несовершенная схема. Такая методика инъекций редко подходит при диабете I типа; обычно ее рекомендуют при диабете II типа — с тем, что вечером, перед ужином, больной принимает сахароснижающий препарат, т. е. использует смешанную терапию. 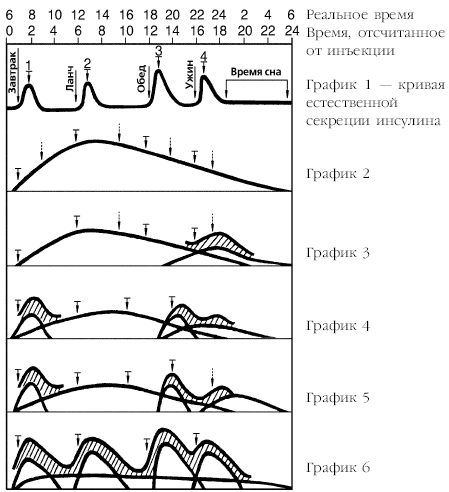 Рис. 9.1. Суточные колебания инсулина у здорового человека и у диабетика при различных вариантах инсулинотерапии. Обозначения: 1) сплошная стрелка указывает время основного приема пищи, пунктирная стрелка — время дополнительного перекуса; 2) заштрихованные области — период совместного действия «короткого» и пролонгированного инсулинов. Недостатки этой схемы: 1. Инсулинная кривая менее всего соответствует кривой естественной секреции инсулина. 2. Одномоментное введение большой дозы инсулина — порядка 40 ЕД и больше. 3. Отсюда — жесткий режим питания, как по времени приема пищи, так и по ее количеству. Скромный завтрак, очень обильный ланч, менее обильный обед, скромный ужин. В промежутках приходится дополнительно перекусывать, и в целом больной должен принимать пищу шесть — восемь раз в день, всякий раз соотнося ее количество и состав с эффективностью действия инсулина в данный момент и физической нагрузкой. Учесть все эти факторы чрезвычайно трудно. 4. Значителен риск гипогликемии — как в период максимальной эффективности инсулина, так и во время сна. После ночной гипогликемии поднимается сахар, и увеличение дозы инсулина с целью сбить этот эффект лишь увеличивает риск гипогликемии. 5. Лишний инсулин нарушает обмен жиров в организме и может вызвать другие неприятности. ДВУКРАТНАЯ ИНЪЕКЦИЯ инсулина промежуточного действия производится перед завтраком и перед ужином (рис. 9.1, график 3). Эта схема, сравнительно с предыдущей, более физиологична, так как обеспечивает еще один инсулинный пик — пик ужина, и ее можно использовать при лечении диабета I типа. Ее достоинства (сравнительно с предыдущей схемой): 1. Доза инсулина 40 ЕД делится на две части — например, 30 и 10 ЕД или 26 и 14 ЕД; следовательно, препарат лучше доходит, а днем в организме циркулирует меньше инсулина. 2. Меньше риск гипогликемии. Однако, как показала медицинская практика, при такой схеме сравнительно редко достигается удовлетворительная компенсация диабета в течение суток. Недостатки очевидны: 1. Кривая графика 3 все-таки значительно отличается от естественной кривой (график 1). 2. Пациент по-прежнему вынужден придерживаться жесткого режима питания как в смысле времени приема пищи, так и ее количества. Завтрак — скромный, ланч — обильный, обед — менее обильный, чем ланч, ужин — примерно такой же, как обед. В период интенсивного действия инсулина приходится дополнительно перекусывать — особенно в том случае, если снижению сахара в крови способствует физическая нагрузка. Возможно, обед надо перенести с 18 часов на 15–16, а в 18–19 часов — перекусить; или же перекусить в 15 часов, а также перед сном. В целом же, как и в предыдущем случае, больной вынужден есть многократно — не менее шести раз в день. 3. Больному приходится делать две инъекции, а в таком случае целесообразней выбрать более гибкую схему, включающую смесь «короткого» и «промежуточного» инсулинов. ДВУКРАТНАЯ ИНЪЕКЦИЯ инсулина короткого и промежуточного действия также производится перед завтраком и перед ужином (рис. 9.1, график 4). Эта схема более сложная и более физиологичная, так как обеспечивает четыре инсулинных пика — для завтрака, для ланча и обеда (совместный пик), для ужина и для небольшого перекуса перед сном. Обед в этом случае рекомендуется перенести на 16 часов, а ужин — на 20 часов. Данную методику используют весьма часто при лечении диабета I типа в пожилом возрасте, и при условии двух инъекций инсулина в день она является наиболее оптимальной. Ее достоинства: 1. Суточная доза инсулина 40 ЕД делится на две части: например, утром — 4 ЕД «короткого», 26 ЕД «промежуточного» инсулина, вечером — 2 ЕД «короткого» и 8 ЕД «промежуточного» инсулина; или утром — соответственно 6 и 20 ЕД, вечером — 4 и 10 ЕД; препарат лучше доходит, а в течение суток в организме циркулирует такое количество инсулина, которое больше приближено к фоновому или базовому значению естественной кривой. 2. Меньше риск гипогликемии. 3. Больной имеет возможность гибко варьировать дозу. Например, он может перераспределять доли «короткого» и «промежуточного» инсулинов или, не уменьшая долю «промежуточного», увеличить долю «короткого». Таким образом достигается лучшая компенсация диабета в следующих ситуациях: — днем предстоит прогулка или иная физическая нагрузка. В этом случае целесообразно увеличить на 2 ЕД утреннюю долю «короткого» инсулина (чтобы плотнее позавтракать), а долю «промежуточного» инсулина уменьшить на 4–6 ЕД (так как дополнительное снижение сахара будет достигнуто за счет физической нагрузки); — вечером предстоит посидеть за праздничным столом. В этом случае, не уменьшая долю вечернего «промежуточного» инсулина, нужно увеличить на 4 ЕД долю «короткого» инсулина. В результате больной получает «свободу маневра», позволяющую разнообразить диету манипулированием с «коротким» инсулином. Это снимает ряд ограничений на количество и состав пищи, которое можно съесть в том или ином случае; можно позволить себе пельмени, блины, арбуз, дыню и другие излишества «на грани риска». Разумеется, во всех этих случаях надо подсчитывать хлебные единицы (ХЕ) и соотносить съеденное с дополнительной дозой короткого инсулина. Стандартный режим питания в этом случае может быть пятиразовым: завтрак, ланч, обед, ужин и перекус перед сном. При такой схеме достигается лучшая компенсация диабета, чем при двухразовом введении только пролонгированного инсулина. Однако и этот способ не свободен от недостатков, и главный из них связан с режимом питания. В данном случае, как отмечалось выше, допускаются вариации количества и состава пищи, но не времени ее приема. Давайте соотнесем эти времена с реальным рабочим расписанием при следующих исходных данных: человек с диабетом работает на заводе, где рабочий день начинается в восемь часов утра; он живет в большом городе и тратит на дорогу около часа. Его расписание таково: 6.00 — подъем и утренняя инъекция инсулина («короткий» плюс «промежуточный»); 7.00 — плотно позавтракав, он выходит из дома; 8.00 — приступает к работе; 12.00–13.00 — перерыв, плотный ланч или обед (возможно, в период с семи до двенадцати ему нужно съесть яблоко); 15.00 или 16.00 — рабочий день еще не закончился, но ему опять надо поесть, так как он «находится на широком пике» пролонгированного инсулина (а есть во время работы неудобно); 17.00 — конец рабочего дня; 18.00 — диабетик добирается домой; 19.00 — вечерняя инъекция смеси инсулинов; 20.00 — ужин; 23.00 — перекус перед сном и сон. Для служащего, который начинает свой рабочий день в 9.00 или в 10.00, время инъекций и приема пищи сдвинется на час или полтора, но с той же неизбежностью он обязан есть в строго определенный момент — иначе, промедлив с приемом пищи на 30–40 минут, он почувствует признаки гипогликемии. ТРЕХКРАТНАЯ ИНЪЕКЦИЯ «короткого» и пролонгированного инсулина является более прогрессивной и самой распространенной схемой инсулинотерапии (рис. 9.1, график 5). В этом случае смесь пролонгированного и «короткого» инсулинов вводят утром; в 18–19 часов, перед ужином, делают инъекцию «короткого» инсулина; в 21–22 часа, перед сном, делают инъекцию небольшой дозы пролонгированного инсулина. В утренний и дневной периоды данная схема совпадает с предыдущей, но в вечернее время она отличается большей гибкостью: время ужина можно менять и дозу промежуточного инсулина на ночь можно уменьшить, так как время его введения сдвинуто на три часа. Кроме того, инсулиновые пики ужина и последней еды перед сном разделены более четко и лучше соответствуют пикам естественной кривой. ИНТЕНСИВНАЯ ИЛИ БАЗИС-БОЛЮСНАЯ ИНСУЛИНОТЕРАПИЯ является закономерным развитием предыдущей методики. Эта схема наиболее перспективна, так как ставит задачей максимально приблизиться к той естественной кривой секреции инсулина, которая изображена на графике 1 рис. 9.1. Прокомментируем вид этой кривой более детально. 1. Она содержит почти плоские участки, соответствующие периодам, когда здоровый человек ничего не ест — и, следовательно, инсулина выделяется мало (нет причин для его быстрой и значительной секреции). Эти участки образуют как бы подставку под кривой, ее базис, и если мы мысленно объединим их, продолжив под пиками, то получим базисную линию — плавную и почти параллельную горизонтальной оси. 2. Участки базисной линии разделены пиками. Пики резкие, причем передний фронт нарастает быстрее, чем спадает задний. Пики, как нам уже известно, соответствуют выделению инсулина после еды. 3. На графике 1 изображена ситуация, когда человек питается четыре раза в день и в определенное время. Эта ситуация не совсем отвечает реальности — ведь здоровый человек может передвинуть время приема пищи, может совместить ланч с обедом, может пропустить завтрак или обед, может лечь спать голодным. Наконец, в перерывах между основными приемами пищи он может съесть яблоко, банан, пирожное, выпить сок или лимонад — и тогда между большими пиками на графике 1 появятся пики помельче. Но в целом естественную кривую можно описать как совокупность острых резких пиков, разделенных плоскими участками базиса. Задача базис-болюсной схемы состоит в том, чтобы максимально сымитировать процесс естественной секреции инсулина с помощью внешних его инъекций. В принципе, ознакомившись с предыдущими методиками, мы уже представляем, как это сделать, как использовать те разновидности инсулинов, которые имеются в нашем распоряжении. Для создания базиса у нас есть две возможности: 1) ввести утром «длительный» инсулин в небольшой дозе; 2) ввести утром и вечером «промежуточный» инсулин двумя небольшими дозами. Малые дозы не приведут к гипогликемии и обеспечат наличие в крови базового количества инсулина. Резкие пики мы получим, если введем перед едой «короткий» инсулин — за 30 минут до еды и в таком количестве, чтобы скомпенсировать поглощенные углеводы. Тогда мы получим график 6, изображенный на рис. 9.1, который уже весьма похож на график 1. Нам остается лишь отметить, что появление новых видов инсулинов, таких, как сверхбыстрые хумалог и новорапид и беспиковый долгодействующий лантус, может изменить наши представления о достоинствах и недостатках различных схем инсулинотерапии. Не исключается, что в ближайшие годы надо ждать еще больших перемен, связанных с появлением перорального и аэрозольного вдыхаемого инсулинов. 2. Выбор дозы и показатели компенсацииРассмотрим теперь, какие дозы в рамках базис-болюсной схемы необходимо вводить в течение суток, если суммарная доза составляет 40 ЕД. Обычно 40–50 % суммарной дозы составляет пролонгированный инсулин, две трети которого вводятся утром и одна треть — вечером. «Короткий» инсулин составляет 60–50 % суммарной дозы и делится пропорционально количеству пищи. Вот один из типичных вариантов: вечером — 16 ЕД «длительного» инсулина, или утром и перед сном — 10 и 6 ЕД «промежуточного» инсулина; утром, перед завтраком — 7 ЕД «короткого» инсулина; днем, перед обедом — 10 ЕД «короткого»; вечером, перед ужином — 7 ЕД «короткого». Если уровень сахара в крови перед едой был уже высоким, необходимо увеличить дозу «короткого» инсулина на: 2 ЕД — при сахаре 11–12 ммоль/л; 4 ЕД — при сахаре 13–15 ммоль/л; 6 ЕД — при сахаре 16–18 ммоль/л; 12 ЕД — при сахаре больше 18 ммоль/л. Отметим, что приведенные выше величины носят среднестатистический характер. Лучше, если каждый диабетик определит опытным путем дополнительную дозу инсулина, необходимую ему для нейтрализации высокого сахара. Достоинства базис-болюсной схемы очевидны: она позволяет исключить жесткую зависимость питания от времени, разнообразить меню и — казалось бы! — достичь наилучшей компенсации диабета. Последнее обстоятельство представляется несомненным — ведь кривая 6 лучше всего соответствует кривой 1, то есть естественной секреции инсулина! Значит, мы победили диабет? Если говорить о графиках и кривых, то несомненно. Но практика несколько отличается от теории. В чем же именно? Мы не можем в точности согласовать количество введенного перед едой «короткого» инсулина с количеством и составом еды и физической нагрузкой перед приемом пищи или после него. Мы можем сделать это лишь примерно, имитируя с помощью шприца и собственного разумения работу поджелудочной железы, которая выполняла эту операцию точно — тогда, когда мы были здоровы. Железа секретирует ровно столько инсулина, сколько надо, чтобы «погасить» сахар, автоматически учитывая состав пищи, ее количество, а также интесивность и продолжительность физических нагрузок; железа — элемент системы обратной связи с точным откликом на уровень сахара в крови. Мы так работать не умеем. Если мы введем слишком много инсулина, возможна гипогликемия; если введем слишком мало или переедим, сахар сильно повысится. Поэтому нельзя обольщаться могуществом базис-болюсной терапии; в этом случае, как и во всех остальных, необходимы умеренность и равномерность. Строго определенная физическая нагрузка, строго определенный состав пищи, строго определенная дозировка блюд, то есть такие стабильные и известные нам условия, при которых мы знаем, сколько надо ввести инсулина. Откуда знаем? Установив это опытным путем, проконтролировав уровень сахара до и после еды. Существует, однако, примерная зависимость между количеством хлебных единиц (ХЕ), которые мы собираемся поглотить, и необходимым для их погашения количеством инсулина. Базис-болюсная схема дает наилучшие (сравнительно с прочими методами) шансы использовать эту зависимость и получить максимальную свободу в выборе меню — что, согласитесь, совсем не мало. Недостатки рассматриваемой схемы таковы: 1. Необходимость инъекций перед каждой едой, то есть четыре-пять раз в сутки. 2. Необходимость делать уколы днем, на работе или в ином общественном месте — следовательно, нужна шприц-ручка. 3. Риск гипогликемии после укола «короткого» инсулина — если вы задержались с едой, мало поели, ввели слишком много инсулина или перетрудились. Зато риск ночных гипогликемий минимален. Теперь поговорим о цифрах — о тех показателях компенсации, к которым надо стремиться диабетику при любой схеме инсулинотерапии. Напомним содержание сахара в крови здорового человека:  Для диабетиков верхняя граница выше и зависит от возраста:  Как мы уже отмечали, больным диабетом с детства необходимо до пожилого возраста ориентироваться на показатели для здорового человека (ситуацию А), чтобы задержать развитие хронических осложнений. Ведь к преклонным годам они уже болеют тридцать — сорок и более лет, и если в этот период они шли на максимальных показателях ситуации Б, то вполне возможны поражения сосудов почек, ног и глазного дна. У тех, кто заболел диабетом после 40–50 лет, уровень сахара может быть несколько повышен (ситуация Б, вторая колонка), так как за оставшийся период жизни хронические осложнения или не успеют развиться, или разовьются к моменту естественной кончины. Чтобы этот прогноз стал реальностью, больным пожилого возраста надо удерживать сахар в пределах 9 ммоль/л (желательная ситуация) или 10 ммоль/л (необходимая ситуация). Если уровень сахара в крови часто и надолго превосходит 10 ммоль/л, хронические осложнения развиваются весьма быстро. Особое значение имеет уровень сахара вечером, перед сном. Связано это с гипогликемией, которая наиболее страшна в ночной период, когда больной спит и не способен контролировать признаки надвигающегося бедствия. Ночные гипогликемии сопровождаются кошмарами, и сон может перейти в бессознательное состояние, а затем — в кому, если рядом с вами не окажется близкого человека. Поэтому запомните: СЛЕДУЕТ ЛОЖИТЬСЯ СПАТЬ С САХАРОМ 7–8 ММОЛЬ/Л. ПРИ САХАРЕ МЕНЬШЕ 5,7 ММОЛЬ/Л ВЕРОЯТНОСТЬ НОЧНОЙ ГИПОГЛИКЕМИИ СОСТАВЛЯЕТ 70 %. Еще одна рекомендация, для ваших родственников: ПРИЗНАКОМ НОЧНОЙ ГИПОГЛИКЕМИИ ЯВЛЯЕТСЯ НЕСПОКОЙНЫЙ СОН И ОБИЛЬНАЯ ПОТЛИВОСТЬ. ЕСЛИ ВЫ НАБЛЮДАЕТЕ ЭТИ ПРИЗНАКИ, НУЖНО НЕМЕДЛЕННО РАЗБУДИТЬ БОЛЬНОГО И ДАТЬ ЕМУ ТЕПЛОЕ СЛАДКОЕ ПИТЬЕ. Выбор вечерней дозы инсулина и времени инъекции весьма деликатный и непростой момент: передозировка ведет к ночной гипогликемии, а слишком малая доза — к высокому сахару натощак. Основное правило, которое должно соблюдаться больными, которые не используют базис-болюсную терапию, связано со временем инъекции: ее не рекомендуется делать после десяти часов вечера. Если укол сделан в одиннадцать часов, если вы поели в двенадцать и тут же легли спать с достаточно высоким сахаром, помните, что пролонгированный инсулин развернется до максимальной эффективности в два часа ночи. Целесообразнее сделать укол в девять часов вечера, чтобы перекусить в десять-одиннадцать, когда вы находитесь «на инсулиновом пике» в бодрствующем состоянии. Для пациентов, использующих базис-болюсную терапию, оптимальное время вечерней инъекции пролонгированного инсулина — десять часов, а иногда инъекцию можно делать в одиннадцать и даже в двенадцать вечера. При этом виде терапии вечерняя доза невелика и подбирается так, чтобы, с одной стороны, не было риска ночной гипогликемии, а с другой — чтобы сахар натощак соответствовал норме. Отметим, что если вы испытали ночную гипогликемию, сахар натощак будет таким же высоким, как при недостаточной вечерней дозе инсулина. Если доза была слишком малой, события могут развиваться по такому сценарию: вечер, 20–22 часа — уровень глюкозы 16 ммоль/л; вечер, 24 часа, перед сном — уровень глюкозы 10 ммоль/л; ночь, 2 часа — уровень глюкозы 12 ммоль/л; утро, 8 часов, натощак — уровень глюкозы 13 ммоль/л. Если доза была слишком большой, то показатели окажутся такими: вечер, 20–22 часа — уровень глюкозы 16 ммоль/л; вечер, 24 часа, перед сном — уровень глюкозы 10 ммоль/л; ночь, 2 часа, гипогликемия — уровень глюкозы 3 ммоль/л; утро, 8 часов, натощак — уровень глюкозы 14 ммоль/л. С чем это связано? С тем, что после гипогликемии уровень сахара всегда повышается — организм защищается от нее, освобождая сахар из хранящихся в печени запасов. Мы рассмотрим это явление подробно в главе 13, а пока отметим, что порог гипогликемии разный у разных больных. Обычно он составляет 3,3–4,0 ммоль/л, но некоторые диабетики ощущают признаки гипогликемии при сахарах 6–7 ммоль/л. Самый сложный и неясный случай высокого сахара натощак связан с синдромом «утренней зари», когда вечерняя доза инсулина вполне достаточна, ночных гипогликемий не наблюдается, нарушений диеты нет — и, тем не менее, уровень сахара утром слишком высок. Это связано с суточным ритмом человеческого организма, в котором в рассветный период вырабатываются гормоны-антагонисты инсулина (глюкагон, адреналин, кортизол и т. д.). Если, в силу индивидуальных особенностей организма, секреция этих гормонов протекает быстро и бурно, сахар в крови повышается. Здоровому человеку это явление ничем не угрожает и означает лишь то, что после ночного отдыха его организм активно готовится к новой фазе жизнедеятельности — бодрствованию. Однако человеку с диабетом избыточная секреция гормонов-антагонистов грозит утренней гипергликемией. Синдром «утренней зари» встречается довольно редко и, к сожалению, не лечится. Все, что можно сделать в таком случае — ввести ранним утром (в 5–6 часов) 2–6 ЕД «короткого» инсулина и спать дальше. Слишком высокий уровень сахара может наблюдаться и в других ситуациях: после слишком плотной еды, во время простудного заболевания, воспалительного процесса или иной болезни, в состоянии волнения и стресса. Способов понижения сахара мы знаем только два: физическая нагрузка и дополнительная инъекция инсулина, причем второй способ является основным. Интенсивная физическая нагрузка (бег, быстрая ходьба, продолжительная физзарядка) допустима лишь в том случае, если диабетик не болен (разумеется, не считая диабета) и если уровень сахара составляет 12–15 ммоль/л. При сахарах больших 15 ммоль/л необходимо использовать «короткий» инсулин. Если уровень сахара перед едой слишком велик, следует ввести дополнительную дозу инсулина (что всегда возможно в рамках интенсивной инсулинотерапии). Эта доза рассчитывается по следующей формуле (так называемая формула «тысяча пятьсот»): 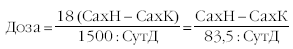 Здесь: СахН — начальный или исходный уровень сахара (до еды), СахК — конечный или желаемый уровень сахара (через два часа после еды), СутД — общая суточная доза инсулина, которую вводит больной. Поясним эту формулу на примере. Пусть общая суточная доза составляет 32 ЕД, исходный уровень сахара равен 14 ммоль/л, а желаемый — 8 ммоль/л. Тогда: 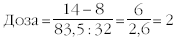 Это означает следующее: если до еды у вас был сахар 14 ммоль/л, а после еды вы хотите иметь 8 ммоль/л, то к обычной дозе «короткого» инсулина, рассчитанного на эту еду, необходимо добавить еще 2 ЕД. Например, вы собираетесь съесть в обед 4 ХЕ и знаете, что для этого вам нужно ввести 8 ЕД «короткого» инсулина. Однако вы садитесь обедать уже с высоким сахаром 14 ммоль/л, поэтому ввести надо не 8, а 10 ЕД. В заключение главы сделаем небольшое добавление к нашему списку терминов: ИНТЕНСИВНАЯ, ИЛИ БАЗИС-БОЛЮСНАЯ, ИНСУЛИНОТЕРАПИЯ — схема инсулинотерапии, которая ставит задачей максимально приблизиться к естественной кривой секреции инсулина. СИНДРОМ «УТРЕННЕЙ ЗАРИ» — утреннее повышение сахара крови, связанное с суточным ритмом человеческого организма. Глава 10 Диабет II типаСахароснижающие препараты, лечение травами, витамины и минеральные вещества 1. Сахароснижающие препараты Эта глава содержит четыре раздела. Первый и второй, в которых разбираются вопросы, касающиеся сахароснижающих препаратов, интересны больным ИНСД; третий и четвертый, где говорится о траволечении, целебных сборах, витаминах и минеральных веществах, полезно изучить всем диабетикам независимо от их классификационной принадлежности. Отметим, что информацию о витаминах и минеральных веществах можно с равным основанием отнести к питанию и диете или к лекарствам. Мы выбрали второе, поскольку существует довольно много комбинированных препаратов, содержащих витамины и минеральные вещества, и эти препараты обычно продаются в аптеках, а не магазинах с диабетическими продуктами, то есть воспринимаются больными как лекарство. Что касается питания, диеты и содержания в продуктах полезных веществ, то это мы обсудим в следующей главе. Выше уже не раз отмечалось, что при лечении диабета I типа ведущая роль отводится инсулину, а вспомогательная — рациональному питанию; в случае же диабета II типа все обстоит наоборот: на первом месте — диета, на втором — лекарства. Основным лекарством является тот или иной сахароснижающий препарат (в просторечии — таблетки), который назначается врачом-эндокринологом. Этих препаратов существует довольно много, но правильней было бы сказать так: различных препаратов ограниченное количество, но для каждого из них имеется несколько торговых названий. Таким образом, необходимо знать как медицинское (общее) название препарата, так и конкретные наименования, под которыми он выдается вам в аптеке. Сахароснижающие пероральные препараты можно охарактеризовать таким же образом, как инсулины: началом их действия (считая от момента приема); временем, когда препарат начинает действовать с полной эффективностью; длительностью периода эффективного действия; и, наконец, полным сроком действия препарата. Кроме того, в зависимости от своего химического состава и молекулярного строения сахароснижающие пероральные препараты разделяются на следующие группы: 1. Лекарства, стимулирующие секрецию инсулина. К этой группе относятся традиционные препараты сульфонилмочевины (ПСМ) и появившиеся недавно новонорм (репаглинид, производное бензойной кислоты) и старликс (натеглинид, производное фенилалалина). 2. Бигуаниды, повышающие чувствительность клеток к инсулину. 3. Ингибиторы альфа-глюкозидазы, замедляющие всасывание глюкозы из кишечника в кровь. 4. Сенситайзеры — глитазоны, которые также повышают чувствительность периферийных тканей к инсулину. ПСМ, наиболее часто применяемые при лечении диабета II типа, включают три подгруппы (см. таблицу 10.1): препараты первого поколения, которые сейчас практически не используются (самым известным из них был бутамид); препараты второго поколения, такие, как манинил и диабетон, действующие с большей эффективностью; препарат третьего поколения амарил, у которого имеется ряд преимуществ сравнительно с более ранними ПСМ. В рамках этой категории лекарств существует девять основных препаратов (их названия приведены в таблице 10.1 крупным шрифтом), известных больным примерно под сорока различными наименованиями (они даются в таблице 10.1 обычным шрифтом). Бигуанидов гораздо меньше, чем ПСМ, тричетыре разновидности, и в настоящее время в практике лечения диабета применяется только метформин (сиофор). Почему? По той причине, что многие лекарства, в том числе сахароснижающие препараты, могут вызывать неприятные побочные действия. Перед назначением тех или иных препаратов, особенно бигуанидов, врач должен оценить все противопоказания, чтобы препарат не ухудшил состояние больного. В случае приема бигуанидов такое наблюдалось, и поэтому тридцать лет назад препараты этой группы были запрещены в Соединенных Штатах. Затем выяснилось, что при правильном назначении они помогают некоторым больным (особенно имеющим лишний вес) нормализовать сахара, и сейчас бигуаниды вернулись в медицинскую практику. Их ценная особенность заключается в том, что препараты этой группы не заставляют поджелудочную железу вырабатывать больше инсулина, но уменьшают всасывание сахаров и жиров из кишечника и, как отмечалось выше, способствуют лучшему усвоению сахара клетками. При их использовании не бывает гипогликемий. Ингибиторы альфа-глюкозидазы представлены акарбозой (препарат глюкобай немецкой фирмы «Байер») и миглитинолом (глисетом). У них особая роль: если ПСМ и появившиеся недавно новонорм и старликс снижают уровень сахара в крови, заставляя поджелудочную железу секретировать больше инсулина, то акарбоза-глюкобай и миглитинол не воздействуют на бета-клетки или периферийные ткани, а просто замедляют расщепление сложных сахаров в кишечнике. Что это значит? Сложные сахара, содержащиеся в пище, должны расщепиться в верхнем отделе кишечника до простого сахара (глюкозы), и только после этого глюкоза всасывается в кровь в нижнем отделе кишечника. Ингибиторы альфа-глюкозидазы тормозят действие расщепляющего фермента, так что, попав в нижний отдел, сложные сахара в кровь не поступают. Изза этого возможны неприятные побочные эффекты — вздутие живота и понос. Отметим, что данные препараты можно сочетать с сахароснижающими лекарствами и с инсулином, но не по собственной инициативе, а по совету врача. Эти препараты назначаются только взрослым; принимают их трижды в день перед едой, однократная доза глюкобая составляет от 0,05 до 0,2 г. Сенситайзеры (глитазоны) — это, как уже указывалось, вещества, которые повышают чувствительность периферийных тканей к инсулину, снижая инсулинорезистентность. Несколько лет тому назад в США и ряде других стран начали применять троглитазон (резулин) — вероятно, первый или один из первых сенситайзеров. Имелась надежда, что резулин способен изменить жизнь больных с ИЗСД, которые плохо переносят инсулин, так как с его помощью можно снижать дозы и количество инъекций. В предыдущих изданиях «Настольной книги» мы предупреждали читателей, что в России резулин не зарегистрирован, не используется нашими медиками и что с ним нужно быть очень осторожным — этот препарат может вызывать поражение печени, его принимают под контролем врача и ежемесячно делают биохимический анализ крови (за рубежом были смертельные случаи). В настоящее время резулин повсеместно изъят из лечебной практики. Что касается актоса, сенситайзера следующего поколения, то его уже используют в нашей стране. Актос могут назначить как единственное средство лечения или же, в рамках комплексной терапии, в сочетании с ПСМ, метформином (диабет II типа) и инсулином (диабет I типа). Актос не только повышает чувствительность мышечных и жировых тканей к инсулину, но также снижает образование глюкозы в печени и уменьшает риск сердечно-сосудистых заболеваний. Недостаток актоса заключается в том, что он способствует увеличению веса пациентов. Отметим, что это новый препарат, и медики еще продолжают набирать опыт в его эффективном использовании. После этих предварительных замечаний ознакомьтесь с таблицей 10.1, в которой даются сведения о сахароснижающих препаратах. 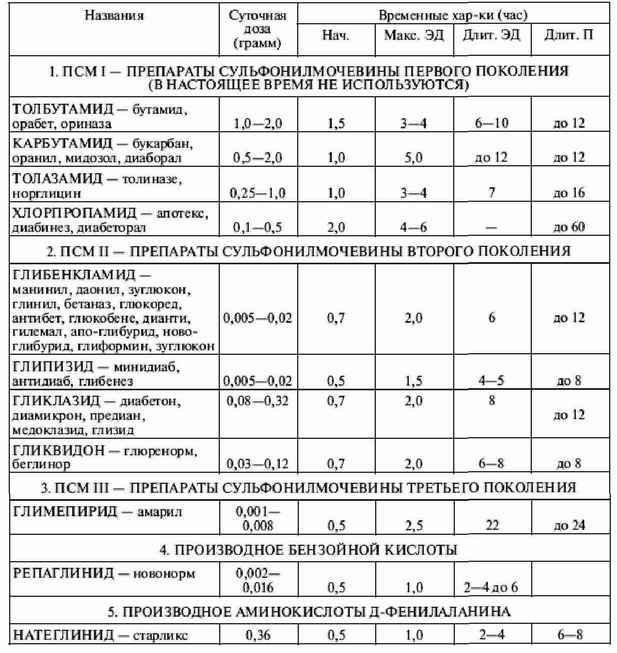 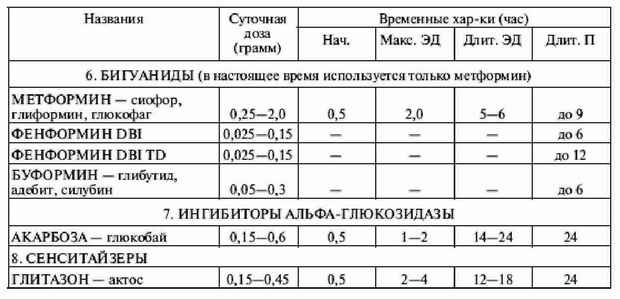 Таблица 10.1. Пероральные сахароснижающие препараты Примечания: 1. Расшифровка сокращений и аббревиатур: ПСМ — препараты сульфонилмочевины; Нач. — начало сахаропонижающего действия (начало разворачивания препарата с момента приема); Макс. ЭД — время достижения эффективного действия (время полного разворачивания с момента приема); Длит. ЭД — срок эффективного действия; Длит. П — полный срок действия препарата. Суточная доза приведена в минимальном и максимальном значениях — через тире. 2. В России можно встретить таблетированные сахароснижающие препараты производства следующих стран: Россия, Украина, Белоруссия, США, Канада, Германия, Венгрия, Финляндия, Хорватия, Индия, Израиль и др. 3. Самые новейшие препараты производятся следующими компаниями: амарил — «Авентис», Германия — Франция; новонорм — «Ново Нордиск», Дания; старликс — «Новартис»; актос — «Лилли», США. Теперь давайте прокомментируем таблицу 10.1. Прежде всего отметим, что лекарства содержатся во флаконах или на пластмассовых планках, а планки и флаконы находятся в картонных коробочках, на которых написаны названия препаратов, условия хранения, срок годности и все прочие сведения — точно так же, как в случае инсулинов. Разумеется, пользоваться просроченными лекарствами нельзя. Второе обстоятельство: лекарства имеют вид таблеток, предназначенных для приема внутрь, но один и тот же препарат может выпускаться в виде «малых» и «больших» таблеток. Например, манинил: есть таблетки, в которых содержится 0,0015 г препарата, а есть таблетки, содержащие 0,005 г. Поэтому доза в таблице 10.1 дается не в числе таблеток, а в граммах и долях грамма. Вы должны внимательно следить за тем, сколько препарата принимаете; его содержание в каждой таблетке обозначено на флаконе и на упаковке. Третье. Мы видим, что типичные ПСМ второго поколения — например, глюренорм, диабетон, манинил — разворачиваются тридцать-сорок минут, достигают эффективного действия через 1,5–2 часа, действуют с полной эффективностью от 6 до 8 часов, при полной длительности действия 8–12 часов. После изучения главы 8 мы уже знаем, что эти цифры достаточно условны; на разных больных, и даже на одного и того же больного в различных состояниях, одно и то же лекарство действует несколько по-разному. Мы можем также отметить, что временные характеристики ПСМ различаются не в такой степени, как у «короткого» и пролонгированного инсулинов (исключением является хлорпропамид, действующий до шестидесяти часов). Возникает закономерный вопрос: зачем же нужно такое количество препаратов? Почему бы не обойтись одним — например, манинилом? Но напомним вам, что нет двух одинаковых диабетов. Если обратиться к диабету II типа, то болезнь может носить совсем легкий характер (достаточно диеты и трав), может быть немного более сильной (достаточно диеты и легкого ПСМ), может быть средней тяжести, но не прогрессировать (достаточно диеты и приема определенного препарата), может прогрессировать (тогда необходимо переходить от препаратов слабого действия к более сильным и даже к инсулину). Таким образом, мы нуждаемся в целой гамме лекарств, чтобы воспользоваться тем или иным средством в зависимости от ситуации. Главное же различие между сахароснижающими препаратами заключается в силе их воздействия, в их сахароснижающей активности: так, бутамид — одно из самых слабых средств, диабетон — средство более сильное, а манинил — самое сильное. Однако не только в этом заключаются различия, есть еще и другие факторы: — насколько хорошо препарат всасывается из кишечника; — за какой период он выводится из организма (точнее, говорят о периоде полувыведения препарата); — выводится ли препарат печенью и почками или только печенью, как глюренорм (при этом почки защищены); — на какой фазе секреции инсулина лекарство действует с наибольшей активностью; — как переносится препарат различными категориями больных (например, пожилыми людьми); — насколько значителен эффект привыкания к препарату; — каковы побочные действия препарата, вредные или благотворные. Что касается последнего пункта, отметим в качестве примера, что диабетон и ряд других препаратов попутно защищают сосуды, но это благотворное свойство не является главным показателем к их назначению. Предположим, диабетическая болезнь протекает в мягкой форме, с невысокими величинами сахара крови, которые, в принципе, можно было бы компенсировать диетой. Если же больной нарушает диету, то для компенсации нужно применять слабое средство — глюкобай, так как более сильное вызовет у него гипогликемию. Да, ту самую гипогликемию, о которой мы уже не раз говорили! Она бывает не только при ИЗСД, но в тех случаях, когда больной принимает лекарство, стимулирующее секрецию инсулина — ПСМ второго или третьего поколений, новонорм или старликс. Опишем вкратце и качественно механизм действия этих сахароснижающих препаратов. Прежде всего напомним, что диабет II типа, в отличие от ИЗСД, связан не с отсутствием собственного инсулина, а с иными причинами. Инсулина вполне достаточно, но он частью дефектен и — опять-таки частично! — не способен выполнять свою функцию «ключа», то есть открывать перед молекулами глюкозы «дверцы» клеток. Таким образом, лечебный препарат должен либо увеличить общую секрецию инсулина (с тем чтобы количество «хорошего», бездефектного инсулина тоже стало больше), либо повысить чувствительность клеток к инсулину — с тем, чтобы имеющийся в наличии «хороший» инсулин пропускал в клетки больше молекул глюкозы. На этой стадии наших рассуждений необходимо заметить, что секреция инсулина поджелудочной железой является весьма сложным биохимическим процессом. Он состоит из двух этапов или фаз, которые медики называют соответственно первым и вторым пиком секреции инсулина. Теперь мы можем представить себе действие инсулинстимулирующих препаратов следующим образом: — все ПСМ, сходные по своему химическому строению, а также новонорм и старликс действуют на поджелудочную железу, «выжимая» ее и заставляя секретировать больше инсулина; — диабетон и старликс более активны на первой фазе секреции (как говорят медики, они восстанавливают первый или ранний пик секреции инсулина); — такие препараты, как манинил и ПСМ первого поколения, более активны на второй фазе секреции; — все препараты (в первую очередь — манинил) могут вызывать гипогликемию. Отметим особенности новейших препаратов, к которым относятся амарил, старликс и новонорм. Амарил, разработанный немецкой компанией «Хехст» (ныне «Авентис»), применяется в США и Германии с 1995 года, в России разрешен для применения с 1998 года и уже доступен нашим больным диабетом II типа. Его преимущества сравнительно с препаратами ПСМ второго поколения таковы: — амарил не способствует увеличению веса, и его отрицательное влияние на сердечно-сосудистую систему меньше, чем у других ПСМ; — амарил можно принимать в меньших дозах, чем, например, манинил, и только один раз в день, независимо от времени еды. Он обеспечивает регуляцию сахара в крови в течение 24 часов; — амарил — «плавный» препарат, он в меньшей степени стимулирует резкое выделение в кровь инсулина, делает этот процесс более равномерным, что снижает риск гипогликемий. Следует особо отметить редкость гипогликемий и тот факт, что больные, принимающие амарил и выполняющие тяжелую физическую работу, могут не опасаться внезапного понижения сахара крови. Старликс и новонорм являются первыми инсулиностимулирующими препаратами, которые не относятся к производным сульфонилмочевины. Старликс довольно быстро разворачивается, достигая пика действия за один час, не влияет на почки и печень, не вызывает прибавку веса, снижает риск гипогликемии. Этот препарат действует в течение 6–8 часов, поэтому необходимо принимать его три раза в день, перед завтраком, обедом и ужином. Подбирать дозу не требуется: она всегда стандартная — 120 мг. Что касается новонорма, который тоже принимают три-четыре раза в день, перед каждой едой, то его дозу нужно регулировать от минимальной 0,5 мг до максимальной однократной 4 мг. При использовании этого препарата также отмечается низкий риск гипогликемий; побочные эффекты — такие же, как в случае ПСМ второго поколения. Обратимся теперь к бигуанидам и напомним, что механизм их действия иной, чем у ПСМ, — они не стимулируют продукцию инсулина поджелудочной железой, а повышают чувствительность клетки к инсулину. Этот механизм до сих пор не вполне ясен, но известно, что метформин (сиофор) способствует понижению массы тела, так что им обычно лечат тучных больных с диабетом II типа. Наличие обширной гаммы сахароснижающих препаратов позволило разработать новую стратегию компенсации диабета II типа — «комби» — терапию, в рамках которой сочетают лечение двумя препаратами. Так, инсулинстимулирующие новонорм и старликс назначаются совместно с метформином; кроме того, появился препарат глибомет компании «Берлин-Хеми», каждая таблетка которого содержит 2,5 мг глибенкламида и 400 мг метформина. Такой комплексный подход к лечению диабета II типа позволяет одновременно увеличить секрецию инсулина бета-клетками и снизить инсулинорезистентность периферийных тканей. Разобравшись с лекарствами, перейдем к вопросу их применения, то есть к терапии и возможным сценариям течения диабета II типа. 2. Лечение диабета II типа с помощью сахаропонижающих препаратовМожет показаться, что это более простая проблема, чем инсулинотерапия, так как нет необходимости делать инъекции. В самом деле, проглотить таблетку проще, чем сделать укол шприцом, но это ли главное? Главное по-прежнему заключается в том, какую таблетку глотать, сколько глотать и как вы будете себя чувствовать — при условии соблюдения диеты и стабильности физических нагрузок. Поистине, диабет — это не болезнь, а образ жизни! Итак, у вас обнаружен диабет II типа, и врач, сообразуясь с результатами анализов, предписывает вам диету и препарат — для начала не очень сильный, типа диабетона, в минимальной или средней дозе. Возможно, вам хватит только диеты, чтобы скомпенсировать болезнь; возможно — если вы склонны к тучности — вам рекомендуют похудеть. Во многих случаях тучные больные при диабете II типа добиваются компенсации, сбрасывая вес и придерживаясь в дальнейшем низкокалорийной диеты. Избавиться от ожирения очень нелегко, и в части четвертой мы дадим рекомендации по этому поводу. Предположим, что вам все-таки прописали лекарство. Таблетки обычно принимают два раза в день, утром и вечером, либо три раза, перед основными приемами пищи, и после них необходимо поесть — не позже чем через час (иначе вы можете ощутить признаки гипогликемии). Далее события могут разворачиваться следующим образом. 1. Быть может, вы сразу почувствуете себя хорошо, что подтвердится анализами; если нет, врач увеличит вам дозу лекарства, и все будет в порядке. В дальнейшем вы успешно компенсируете свой диабет с помощью диеты, прописанного вам препарата и умеренных физических нагрузок. Острых осложнений (т. е. гипо— и гипергликемии) у вас нет, хронические осложнения развиваются в соответствии с возрастными процессами, и в таком стабильном состоянии вы доживаете до естественной кончины. 2. Вы ощущаете некоторое облегчение, но симптомы, которые беспокоили вас (повышенная жажда, пересыхание рта, слабость и т. д.), полностью не исчезли. Следовательно, компенсация диабета не наступила, и причина этого, как правило, в том, что врач прописал вам слишком слабое лекарство — например, глюкобай, а нужен сразу манинил. Вам порекомендуют более сильный препарат, и дальше все развивается по сценарию, изложенному в пункте 1. Примечание: причина неудачи может заключаться и в том, что вы часто нарушаете диету, и в этой ситуации сахароснижающий препарат, даже вполне вам подходящий, не окажет в полной мере целительного действия. 3. Вы начали со слабого препарата ПСМ и какое-то время успешно компенсировали свой диабет. Но через год или десять лет вы принимаете уже максимальную дозу прописанного вам лекарства, а оно не оказывает прежнего воздействия. Самовольно увеличивать дозу сверх допустимой, указанной в таблице 10.1, ни в коем случае нельзя; это бессмысленно, так как лишняя доза лекарства все равно не помогает вам, а только вредит (вспомните — у многих лекарств есть нежелательные побочные эффекты!). Причина «первичного отказа» на ПСМ заключается в том, что либо ваш организм более не реагирует на данный конкретный препарат (ситуация «привыкания»), либо в том, что ваша болезнь, к сожалению, прогрессирует. Какой же выход? Срочно обратиться к врачу. Далее события могут развиваться по сценарию 3а или сценарию 4. 3а. В больнице вам подобрали новый препарат — примерно такой же силы, как прежний (если имел место эффект «привыкания»), или более мощный, если болезнь у вас прогрессирует (например, диабетон или манинил вместо глюкобая). Этот новый препарат вам подошел, и в дальнейшем ваша жизнь двигается в соответствии с пунктом 1. 4. Вам подобрали более сильный препарат, и на какое-то время вы добились компенсации диабета, но затем она нарушилась — вы опять чувствуете себя плохо, самый сильный препарат манинил в максимальной дозе 0,02 грамма в сутки (4 таблетки) на вас не действует, и это называется «вторичной неудачей» терапии на ПСМ. Что вы должны делать? НИ В КОЕМ СЛУЧАЕ НЕ УВЕЛИЧИВАЙТЕ ДОЗУ МАНИНИЛА! ЭТО БЕССМЫСЛЕННО; УЖЕ ЧЕТВЕРТАЯ ТАБЛЕТКА МАНИНИЛА «НЕ ДОХОДИТ». ВАМ НЕОБХОДИМО ПЕРЕЙТИ НА ИНЪЕКЦИИ ИНСУЛИНА — ПРИЧЕМ СРОЧНО! ИЗ-ЗА ПОСТОЯННОЙ ГИПЕРГЛИКЕМИИ У ВАС УЖЕ НАЧАЛИ РАЗВИВАТЬСЯ ХРОНИЧЕСКИЕ ОСЛОЖНЕНИЯ. ВЫ СТАЛИ ХУЖЕ ВИДЕТЬ, У ВАС НЕМЕЮТ НОГИ, ТАК ЧТО НЕ МЕДЛИТЕ! В этот момент полезно выяснить, что же случилось: то ли ваш диабет был диабетом I типа с медленным началом, то ли он остался диабетом II типа, но ПСМ на вас не действуют и вашей поджелудочной железе необходим срочный «отдых» (возможно, для выяснения этих обстоятельств вам придется лечь в больницу). Затем, в зависимости от ситуации, события могут развиваться по-разному. 5. В том случае, если ваша болезнь является диабетом I типа, необходимо перейти на инсулин. Любое альтернативное решение означает либо смерть при диабетической коме, либо быстрый прогресс хронических осложнений и опять-таки смерть — скорее всего, от сердечно-сосудистого заболевания, спровоцированного высоким уровнем сахара. Вы также можете потерять зрение, нижние конечности (в результате гангрены) либо заработать себе диабетическую нефропатию и умереть от почечной недостаточности. Храни вас бог от этого! Гибель в результате нефропатии много тяжелей, чем смерть от инфаркта или инсульта. Поэтому не медлите и переходите на инсулин. Тут дорог каждый день — ведь при высоком сахаре осложнения развиваются довольно быстро, за пять — семь лет. 6. Если у вас все-таки диабет II типа, но самые сильные препараты не оказывают желательного действия, возможно несколько решений: — комбинированная терапия ПСМ плюс препарат из группы бигуанидов — последний шанс отсрочить инсулинотерапию; — смешанная терапия — инсулин плюс сахароснижающие препараты. В этом случае обычно вечером делают инъекцию пролонгированного инсулина в дозе 10–20 ЕД, а утром принимают таблетки; — переход на инсулин полностью на год-два. За этот срок ваша поджелудочная железа, «выжатая» таблетками, отдохнет, и вы вернетесь к приему таблеток, отказавшись навсегда или на время от инсулина. Итак, выше мы описали ряд ситуаций, связанных с тем или иным течением болезни, и теперь можем констатировать, что терапия при диабете II типа не менее сложна, чем в случае ИЗСД. Нельзя считать, что диабет II типа в среднетяжелой форме легче, чем диабет I типа; такое мнение — самообман. При диабете II типа, как и в случае ИЗСД, могут быть острые осложнения — гипер— и гипогликемия; точно так же развиваются хронические осложнения, приводящие к самым неприятным последствиям. Именно их надо опасаться, а не шприца с инсулином. Лишь в одном случае диабет II типа не представляет смертельной угрозы — в самой легкой форме, в возрасте за шестьдесят, при стабильном течении болезни, когда компенсация достигается за счет диеты, снижения веса (для тучных больных), применения трав и, возможно, легких сахароснижающих препаратов. Перечислим теперь побочные эффекты, к которым может приводить терапия сахароснижающими препаратами. В случае приема инсулинстимулирующих лекарств могут наблюдаться гипогликемия, аллергическая реакция (зуд кожи, сыпь), тошнота и желудочно-кишечные расстройства, нарушение состава крови и другие неприятности. Такими же эффектами может быть чревато применение бигуанидов, причем некоторые из них ведут к лактацидозу. Лактацидоз — это коматозное состояние, возникающее, в частности, при приеме бигуанидов, если у больного были противопоказания к препаратам этой группы. Такими противопоказаниями являются: тяжелые почечная или печеночная недостаточность, алкоголизм, сердечно-сосудистая недостаточность (особенно в период инфаркта миокарда и в ближайшие шесть месяцев). Бигуаниды также нельзя принимать детям и беременным женщинам. Самый безопасный из них — метформин, побочным действием которого является снижение аппетита; по этой причине, как мы уже упоминали, его назначают тучным больным. Наиболее распространенным побочным действием акарбозы-глюкобая является вздутие живота; особенно сильно «пучит» живот, если больной ел сладкое. Кроме побочных эффектов есть противопоказания, то есть такие случаи, когда применение пероральных сахароснижающих препаратов нежелательно или невозможно. Разумеется, основным противопоказанием является диабет I типа, а также следующие ситуации: декомпенсация диабета II типа на фоне инфекционных заболеваний, ранений и случаев, требующих серьезного хирургического вмешательства; повышенная чувствительность к препарату; тяжелые гипогликемии, которым подвержены больные, страдающие, кроме диабета, заболеваниями почек или печени. Обычно во всех случаях противопоказаний используют инсулин: например, беременную женщину с диабетом II типа могут временно перевести на инсулин или использовать инсулинотерапию в том случае, когда диабетику предстоит сложная операция. Возможны и другие ситуации, поэтому вы всегда должны предупреждать врачей, назначающих вам те или иные препараты и процедуры, о своем основном заболевании. Это в равной степени относится к больным, страдающим диабетом I и II типов. 3. Лечение лекарственными травамиЛечение лекарственными травами — так мы обозначим смежную область, которая относится и к традиционной медицине, и к гомеопатии, и к фитотерапии. Точная классификация нам не важна, а гораздо интереснее узнать, какими препаратами из трав и травяных сборов, из листьев, плодов и кореньев можно поддержать свое здоровье. Всю эту «зеленую аптеку» мы можем разделить на два «прилавка»: первый, с сахароснижающими средствами, интересен для больных диабетом II типа, а второй, с травами, регулирующими функции печени, почек, обмен минеральных веществ, полезно осмотреть всем диабетикам. Этот второй прилавок очень обширен, ибо растений с лечебными свойствами существует великое множество; мы, разумеется, не сможем рассказать обо всех, а выберем лишь те, которые особо рекомендуются диабетикам. Кстати, многое со второго «прилавка» мы с вами уже едим, не подозревая о замечательных свойствах этих плодов: например, помидоры и баклажаны столетие назад применялись как лечебные растения, в очень небольших дозах, а теперь они стали обычными и широко распространенными овощами. Отметим, что количество целебных трав и их комбинаций (сборов), которые могут быть полезны больному диабетом, исчисляется сотнями, так что сведения в таблицах 10.2 и 10.3 являются всего лишь кратким примером. Желающих получить более обширную информацию по этому вопросу мы отсылаем к превосходным книгам Л.В. Николайчук /11, 47/. За редким исключением мы не советуем самостоятельно заготавливать целебное сырье — ведь нужно хорошо представлять, в какое время и в каком месте собирают те или иные травы, корешки и цветы. Место безусловно должно быть экологически чистым, так что обочины дорог и заросли под стенами заводов и фабрик исключаются. Если вы опытны в делах травосбора, то, конечно, можете обойтись своими силами, а если нет, лучше купите травы в аптеке. Таблица 10.2. Сахаропонижающие составы из трав, листьев и плодов (диабетические сборы) 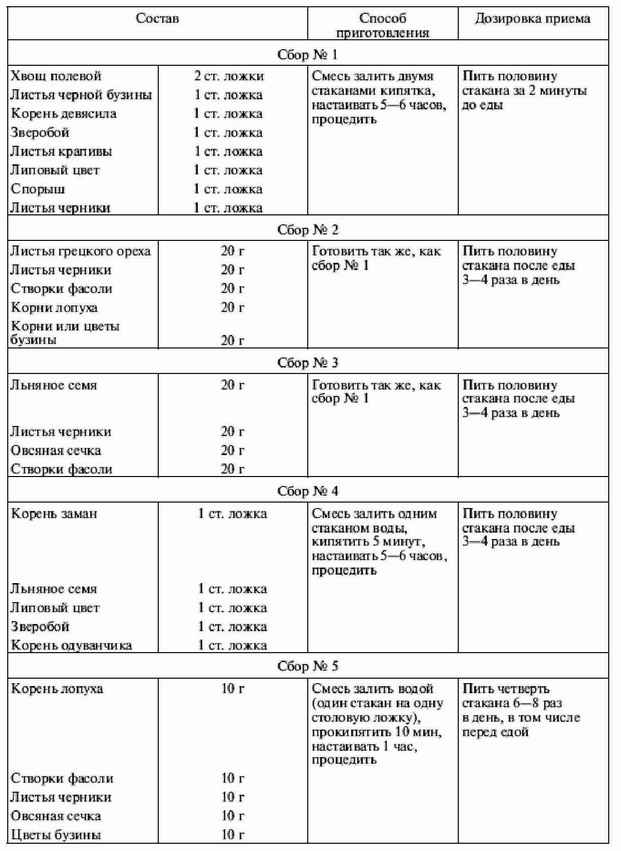 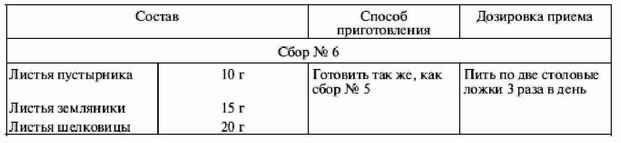 Таблица 10.3. Препараты из трав, листьев и плодов, оказывающие благотворное влияние на печень, почки и другие органы 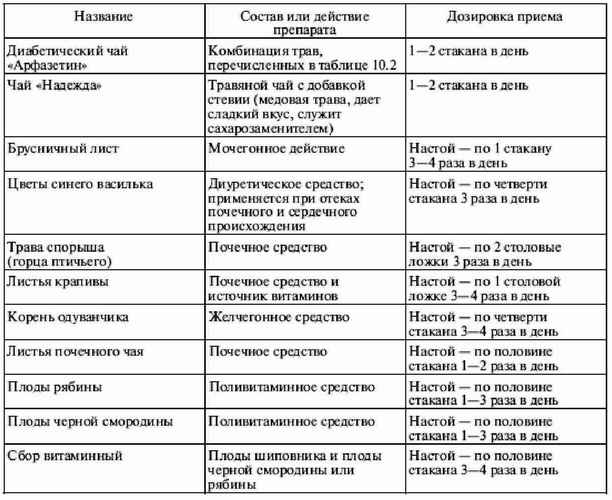 Отдельное замечание о топинамбуре, или земляной груше. Этот экзотический овощ содержит инулин (не путать с инсулином!) и считается сахароснижающим продуктом, но нельзя преувеличивать его роль — действие топинамбура слабое. Собственно инулин, экстракт из топинамбура, весьма дорог — около тридцати долларов за упаковку. Поэтому лучше выращивать топинамбур на своем дачном участке и есть свежим в салате, точно так же, как редьку. Мы полагаем, что усиленная реклама топинамбура и всевозможных БАД (таких, как «Инулин», «Фитоинулин», «Арис» и т. д.), которая велась в конце девяностых годов, преследовала чисто коммерческие цели. Когда же больные разобрались с топинамбуром и перестали верить в его потрясающую целительную мощь, у мошенников тут же нашелся ему заменитель: уже год циркулируют слухи, что инулин обнаружен в оленьих рогах. Кончится эпопея с рогами, и его найдут где-нибудь еще — скажем, в пятом позвонке белой акулы. 4. Витамины, минеральные вещества и витаминные комплексыВ информации, касающейся витаминов и жизненно необходимых минеральных веществ, следует ориентироваться всем людям с диабетом — нужно знать их названия, назначение и суточные дозы. Справиться с этой задачей вам помогут таблицы 10.4 и 10.5, в которых аккумулированы основные сведения по данному вопросу. Витамины — это органические вещества с высокой биологической активностью, которые регулируют обмен веществ и, следовательно, необходимы нам для нормальной жизнедеятельности. Витамины нужны человеку в очень небольших количествах; они, как правило, не вырабатываются организмом, а поступают вместе с пищей. Их разделяют на три класса: водорастворимые (С и витамины группы В), жирорастворимые (А, Е, витамины групп D и К) и витаминоподобные вещества (холин, инозит, цитрин и т. д.). Известно более двадцати различных витаминов, причем функции некоторых до сих пор остаются не вполне ясными. Но мы отчетливо представляем, какие витамины жизненно важны и в каких продуктах они содержатся. В том случае, когда организму не хватает витаминов, получаемых естественным путем, с пищей, их можно ввести дополнительно, принимая соответствующий препарат — либо моновитамин, либо витаминный комплекс, включающий также добавки минеральных веществ. Наконец, существует самый эффективный способ введения витаминов — внутримышечная инъекция. Диабетикам обычно вводят препараты витаминов В6, В12 и ниацин, или никотиновую кислоту. Этот комплекс уколов осуществляется раз в год, в больнице или в поликлинике, в течение 10–14 дней, и может сопровождаться внутривенным введением других лекарств (с помощью капельницы), так что необходимо терпение, чтобы выдержать все эти процедуры. В частности, от инъекций никотиновой кислоты, расширяющей периферийные кровеносные сосуды, на третий-четвертый день поднимается температура, а уколы В6 и В12 довольно болезненны. Однако все эти явления проходят, когда закончен курс инъекций. Витамины обозначаются названиями и обычно заглавной латинской буквой с цифрой: буква приписывается целой группе витаминов, а цифра — конкретному ее представителю. Так, можно говорить о витаминах групп В, D, К или о витамине В5, К1 и т. д. Человеку необходимо потреблять в сутки определенное количество витаминов и минеральных веществ, причем в ряде ситуаций — при большой физической нагрузке, нервных стрессах, беременности, инфекционных и других заболеваниях — потребность в некоторых витаминах возрастает. Изучите таблицы 10.4, 10.5 и комментарии к ним, чтобы ориентироваться в данных вопросах и знать, где вы можете найти необходимые вам сведения. Таблица 10.4. Названия и суточные нормы потребления витаминов для взрослого человека 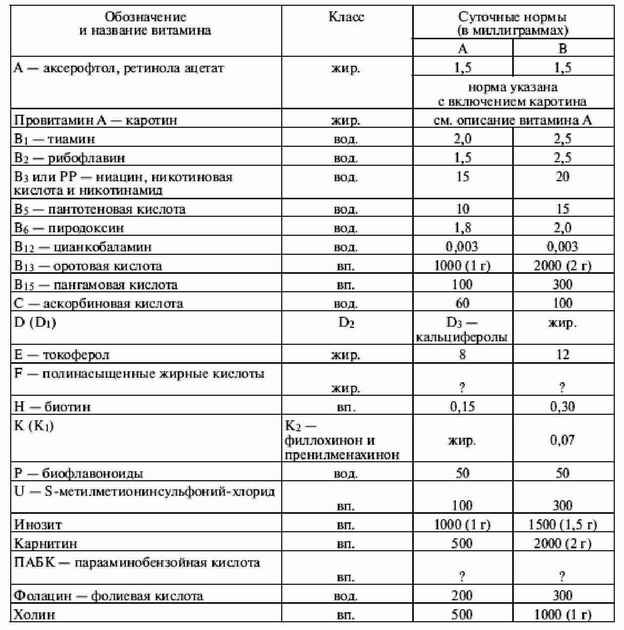 Примечания: 1. Обозначения: А — при обычной физической нагрузке. В — при сильной физической нагрузке; класс витаминов: вод. — водорастворимые, жир. — жирорастворимые, вп. — витаминоподобные вещества. 2. Потребность в витаминах, отмеченная вопросительным знаком, неизвестна или неясна. 3. Необходимо знать обозначение и наименование каждого витамина, так как в составе различных витаминных препаратов они могут обозначаться по-разному: например, в одном случае — B2, а в другом — рибофлавин. Дадим краткое описание витаминов, указав их назначение и виды продуктов, в которых данный витамин содержится в наибольших количествах. Витамин А влияет на рост и развитие организма, а также необходим для нормального зрения; потребность в нем возрастает при работе, связанной с напряжением глаз. Не менее одной трети потребности следует компенсировать за счет самого витамина А, а остальное — за счет каротина. Но активность каротина в два раза меньше активности витамина А, и он лишь частично усваивается организмом, поэтому его необходимо в шесть раз больше, чем витамина А. Итак, если полная суточная потребность составляет 1,5 мг, то витамина А должно быть не меньше 0,5 мг, а каротина — 6 мг. Витамин А содержится в сливочном масле (но не в сале!), в печени, в яичном желтке и рыбьем жире; каротин — в моркови, укропе, петрушке и щавеле. Препараты с витамином А: ретинола ацетат, ретинола пальмитат, каротин. Витамин В1 необходим для нормального обмена веществ в организме (особенно углеводов), он улучшает циркуляцию крови и положительно влияет на процесс кроветворения. Содержится в пивных дрожжах, бобовых, гречке, рисе, овсянке, черносливе и в хлебе из муки грубого помола. Препараты с витамином В1: тиамина хлорид, тиамина бромид, тиодин, сухие пивные дрожжи. Витамин В2 необходим для нормального обмена белков и углеводов в организме и для образования красных кровяных телец; способствует заживлению ран, защищает сетчатку глаза от избыточного воздействия ультрафиолетовых лучей и, вместе с витамином А, обеспечивает нормальное зрение и положительно влияет на слизистые оболочки желудка и кишечника. Содержится в молоке и молочных продуктах, в дрожжах, в хлебе, гречке и в печени. Разрушается при приеме антибиотиков и алкоголя. Препарат с витамином В2: рибофлавин. Витамин В3 или РР (никотиновая кислота), необходим для осуществления процессов биологического окисления в организме; он влияет на высшую нервную деятельность, функцию органов пищеварения, обмен холестерина и на сердечно-сосудистую систему — в частности, расширяет мелкие сосуды и улучшает кровообращение в коже и подкожных тканях. Это очень важный витамин для людей с диабетом, обеспечивающий защиту от хронических осложнений — поражения периферических сосудов. Содержится в мясе, печени, дрожжах, пшеничной муке, гречке, бобовых, грибах, арахисе, кофе, но лучше усваивается из продуктов животного происхождения, чем из растительных. Препарат с витамином В3: никотинамид. Внимание! Если вы курите, то знайте, что курение вовсе не добавляет вам никотиновой кислоты. Витамин В5 (пантотеновая кислота) играет большую роль в ряде важных биохимических процессов в организме: в обмене веществ, образовании аминокислот, жиров и холестерина, в регулировании функций кишечника, надпочечников и нервной системы. Наряду с инозитом и ПАБК считается «витамином юности»; также В5 иногда называют «антистрессовым витамином». Пантотеновая кислота очень распространена в природе и встречается во многих продуктах, но более всего — в печени, яичном желтке, мясе, бобовых, цветной капусте. В молочных продуктах, в ряде овощей и фруктов этого витамина немного. Препарат с витамином В5: кальция пантотенат. Витамин В6 участвует в обмене аминокислот и образовании белков в организме, улучшает использование жиров, регулирует функции нервной системы, печени, кроветворения, поддерживает натриево-калиевый баланс. В6 — тоже очень важный витамин для людей с диабетом. Содержится во многих продуктах — в гречке и других крупах, в рыбе, мясе и мясных субпродуктах, в яичном желтке, дрожжах, орехах, семечках, бобовых. В молоке, овощах и фруктах этого витамина мало. Препарат с витамином В6: пиридоксин. Витамин В12 участвует в процессах кроветворения, синтеза белков, обмена жиров и углеводов, благотворно влияет на печень и нервную систему; жизненно важен для больных диабетом. Содержится в мясных субпродуктах (в печени и почках), в рыбных продуктах (особенно в печени рыб и икре); имеется также в мясо-молочных продуктах. В овощах и фруктах, в муке, крупах и дрожжах этот витамин практически отсутствует. Препарат с витамином В12: цианкобаламин. Витамин В13 (витаминоподобное вещество оротовая кислота) влияет на обмен белков и функцию печени. Содержится в дрожжах, молочных продуктах и в печени. Витамин В15 (витаминоподобное вещество пангамовая кислота) необходим для синтеза в организме нуклеиновых кислот и других жизненно важных компонентов. Содержится в семенах растений, в пивных дрожжах, в печени. Витамин С является антиоксидантом, задерживающим окисление органических веществ, играющим большую роль в процессах обмена; этот витамин стимулирует синтез аминокислот, улучшает использование углеводов, нормализует обмен холестерина, повышает сопротивляемость организма инфекциям. Витамин С особенно эффективен, когда он действует совместно с витамином Е. Содержится в овощах, ягодах и фруктах, особенно в черной смородине, цитрусовых, капусте, укропе и петрушке. Алкоголь и курение снижают уровень этого витамина в организме. Препарат с витамином С: аскорбиновая кислота. Витамины группы D способствуют усвоению минеральных солей кальция и фосфора; потребность в этих витаминах особенно велика у беременных женщин и детей (при его недостатке развивается рахит). Витамин D образуется в коже человека из провитаминов под воздействием ультрафиолетовых лучей; содержится в рыбьем жире, в печени рыб, в икре и, в небольших количествах, в сливочном масле и яичном желтке. Препараты с витаминами группы D: эргокальциоферол, вигантол, холекальциоферол (или витамин D3). Принимать эти препараты следует только по назначению врача. Витамин Е, как и витамин С, является антиоксидантом и имеет отношение к обмену жиров, регенерации тканей и регулированию деятельности половых желез. В частности, витамин Е, замедляя окисление жиров, защищает клетки от повреждений. Содержится в растительных маслах (больше всего — в облепиховом масле), в салате и шпинате, а также в печени, в яичном желтке и молоке. Препараты с витамином Е: токоферола ацетат, липовитам Е. Витамин F, содержащий полиненасыщенные жирные кислоты (линолевую, линоленовую и арахидоновую), регулирует содержание в крови холестерина и, как полагают медики, в какой-то степени может противодействовать развитию склеротических явлений. Потребность в этом витамине неясна. Он содержится в растительных маслах. Витамин H (витаминоподобное вещество) участвует в обмене углеводов, аминокислот, жиров. Он необходим организму в очень малых количествах и содержится во многих продуктах, особенно в дрожжах, бобовых, орехах, цветной капусте, яичном желтке и мясных субпродуктах. Витамины группы К принимают участие в процессах свертывания крови (необходимы для синтеза протромбина); при их недостатке наблюдаются трудноостанавливаемые кровотечения. Также способствуют синтезу белка костной ткани и превращению глюкозы в глюкоген, который накапливается в печени. Содержатся в шпинате, капусте, моркови, помидорах, кабачках, сое. В мясо-молочных продуктах (кроме печени) витамина К почти нет. Препараты витамина К: фитоменадион, викасол. К витаминам группы Р (биофлавоноидам) относятся рутин, цитрин, квертецин, гесперетин и т. д. Они повышают устойчивость стенок мелких кровеносных сосудов (капилляров), усиливают циркуляцию крови, действуют совместно с витамином С и способствуют его лучшей утилизации организмом. Содержится в чае, гречке, плодах шиповника, черной смородине, черноплодной рябине, винограде, сливе и в цитрусовых (особенно в белой оболочке под кожурой). Препараты с витаминами группы Р: рутин, аскорутин, квертецин. Витамин U (витаминоподобное вещество) обладает противоязвенным и антиатеросклеротическим действием. Содержится в капусте, свекле, петрушке, сельдерее. Инозит, «витамин юности» (витаминоподобное вещество) регулирует функцию печени, снижает уровень холестерина в крови, защищает стенки кровеносных сосудов. Содержится в пшеничных отрубях, в пшеничных зародышах, в хлебе, дрожжах, мясе, особенно в говяжьем сердце. Карнитин (витаминоподобное вещество) поддерживает нормальное функционирование мышц. Точная потребность в карнитине неизвестна, но с пищей он поступает в достаточных количествах. Содержится в мясных продуктах. ПАБК, еще один «витамин юности» (витаминоподобное вещество) выполняет в организме некоторые специальные функции, замедляющие, в частности, процесс старения. Установить суточную потребность в ПАБК довольно сложно, так как парааминобензойная кислота не только поступает извне с продуктами, но и синтезируется кишечной флорой. ПАБК содержится во многих продуктах: в муке, мясе, яйцах, овощах. При сбалансированном питании потребность организма в ПАБК полностью удовлетворяется. Витамин фолацин (противоанемический витамин, называемый иногда «пищей мозга») тесно связан с процессами воспроизводства клеток и кроветворения, с формированием и правильным функционированием красных и белых кровяных телец. Содержится в капусте, салате и других зеленых листовых овощах, а также в печени, дрожжах, крупах, бобовых и в муке грубого помола. Препарат с этим витамином: фолацин, или фолиевая кислота. Витамин холин (витаминоподобное вещество) обеспечивает передачу нервных импульсов мозга и участвует в обменных процессах — прежде всего ускоряет метаболизм жиров и холестерина. Содержится в яичном желтке, печени, почках, твороге, сыре, растительных маслах, бобовых, капусте, шпинате. Витамины — низкомолекулярные органические соединения, иными словами — органика, то есть материал того же сорта, что и ткани нашего тела и все продукты, которыми мы питаемся. Но кроме органики нам необходимы простые неорганические вещества и элементы, причем едва ли не вся Периодическая система Менделеева. В этом нет ничего удивительного, если мы вспомним о минерале, который активно потребляется людьми и теплокровными животными, — о поваренной соли NaCl. Это одно из самых простых неорганических соединений с кубической кристаллической решеткой, в узлах которой чередуются атомы натрия и хлора. Проще говоря, если витамины — родственники морковки и молока, то соль — родич металла, драгоценного камня и других соединений с кристаллическим строением. Для нормальной жизнедеятельности нам необходимы следующие элементы: 1. Натрий, калий, магний, кальций, фосфор, сера, хлор — в довольно значительных количествах, измеряемых граммами или десятыми долями грамма в сутки, по каковой причине их называют макроэлементами. 2. Бор, железо, медь, цинк, марганец, кобальт, хром, молибден, ванадий, германий, никель, олово, кремний, селен, йод, фтор — в очень малых суточных дозах, измеряемых миллиграммами или долями миллиграмма, так что эти элементы называют микроэлементами. Макро— и микроэлементы мы получаем, как и витамины, вместе с пищей либо иным путем, принимая специальные препараты. Таким образом, поваренная соль может рассматриваться двояко: как обычная составляющая нашего питания и, в то же время, как минеральный препарат. Но здесь имеется одна тонкость: наш организм не способен усваивать чистые элементы, то есть чистое железо, или чистую серу, или чистый фосфор. Возьмем опять-таки поваренную соль: представляете, что произошло бы, если бы мы проглотили чистый натрий (щелочной металл) или надышались паров чистого хлора? А вот соль NaCl мы потребляем в довольно больших количествах и без всяких неприятных ощущений. То же самое касается и всех остальных элементов: наш организм способен усвоить их не в чистом виде, а из солей и окислов, то есть из сернокислого железа, кобальта, марганца, из сульфата меди, фосфата кальция, оксида магния и т. д. Именно в таком виде макро— и микроэлементы содержатся в продуктах и в витаминно-минеральных комплексах; и если мы говорим, что какао, грибы и гречка богаты железом, то на самом деле там присутствует сернокислая или иная соль железа, а вовсе не чистый элемент. Вооружившись этими предварительными сведениями, обратимся к таблице 10.5, в которой перечислены все макро— и микроэлементы, суточная потребность в них и продукты, богатые тем или иным минеральным веществом. Таблица 10.5. Названия и суточные нормы потребления макро — и микроэлементов для взрослого человека 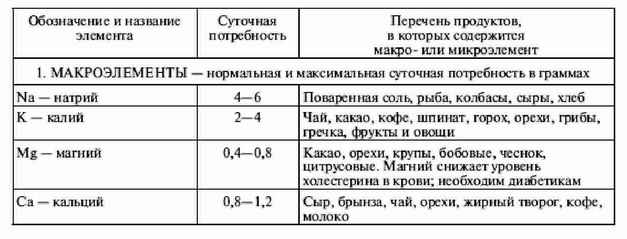 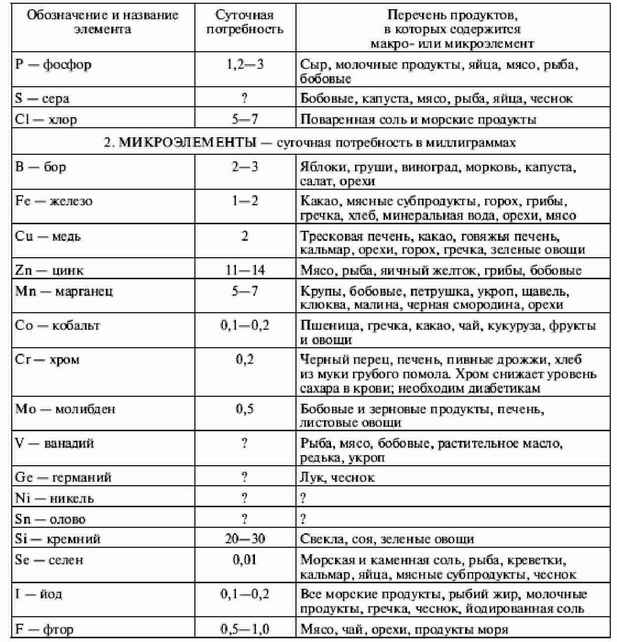 Примечание: Потребность в минеральных веществах, отмеченных вопросительным знаком, неизвестна или неясна. Сделаем замечание о продуктах, которые перечисляются в комментариях к таблице 10.4 и в таблице 10.5. В этих перечнях указан ряд продуктов, богатых тем или иным веществом, но диабетику необходимо выбрать из них разрешенные без ограничений или с некоторыми ограничениями (см. главу 11). Например, если речь идет о кальции, надо предпочесть брынзу, чай, орехи, кофе и молоко жирному творогу и сыру (в котором, кстати, содержится больше всего кальция). В завершение главы ознакомьтесь с таблицей 10.6, в которой приведены характеристики комбинированных препаратов, содержащих только витамины или витамины плюс минеральные вещества. Эти комплексы имеются в продаже в аптеках. Напомним методику использования комбинированных витаминных препаратов: обычно следует принимать одну таблетку в день после еды, курс приема — 60 дней; курс повторять дважды в год, через четыре месяца. Таблица 10.6. Некоторые комбинированные препараты, содержащие витамины, макро — и микроэлементы 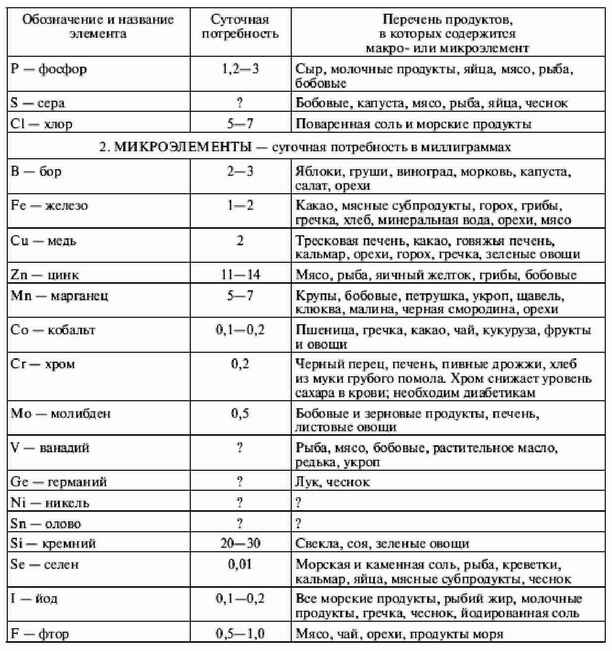 Примечания: 1. Цены на отечественные препараты составляют 15–35 руб.; импортные — например, центрум — значительно дороже. 2. Кроме перечисленных в таблице 10.6 препаратов имеются в продаже следующие витаминные комплексы: глутамевит, декамевит, квадевит, макровит, тетравит, ундевит. Прокомментируем информацию, приведенную в таблице 10.6: 1. Одни препараты содержат только сравнительно небольшой набор витаминов (гексавит), другие — более обширный набор витаминов плюс микро— и макроэлементы (дуовит, компливит) и, наконец, третьи — очень обширный набор компонентов обоего вида (центрум). Это определяет различие в цене препаратов. 2. Людям с диабетом можно рекомендовать компливит, который сравнительно дешев и содержит большой набор витаминов и минеральных веществ. 3. Еще раз напомним, что при приеме витаминных комплексов, особенно таких, как центрум и юникап, следует избегать передозировки, так как при этом могут возникнуть неприятные побочные действия — тошнота, рвота. Теперь пополним наш список терминов: ПСМ — сахароснижающие препараты сульфонилмочевины. БИГУАНИДЫ — сахароснижающие препараты с иным механизмом действия, чем ПСМ. ИНГИБИТОРЫ АЛЬФА-ГЛЮКОЗИДАЗЫ — препарат, который не воздействует на бета-клетки, а приостанавливает расщепление сложных сахаров в кишечнике. ВИТАМИНЫ — органические вещества с высокой биологической активностью, необходимые для нормальной жизнедеятельности человеческого организма. МИНЕРАЛЬНЫЕ ВЕЩЕСТВА — неорганические вещества, также необходимые для нормальной жизнедеятельности человеческого организма. Глава 11Диета 1. Общие соображения В этой большой главе рассказано о питании и диете, причем мы рассмотрим эти вопросы в нескольких разделах, посвященных составу и свойствам продуктов, заменителям сахара, холестерину, режимам питания при диабете I и II типов, гликемическим индексам, БАДам и специальным диабетическим продуктам. Прежде всего отметим, что подход к диете в случае ИЗСД и ИНСД различен. В первой ситуации (ИЗСД) мы делаем акцент на том, что питание должно быть калорийным, что есть можно почти все, но следует подсчитывать съеденное, оценивая продукты в хлебных единицах (ХЕ). Во второй ситуации (ИНСД), когда диабет часто сопряжен с излишним весом, питание должно быть низкокалорийным, ориентированным на похудение; разнообразие продуктов в этом случае меньше, но подсчитывать съеденное в хлебных единицах не надо. Разница в диетах связана с различием опасностей, которые грозят больным диабетом I или II типа. При ИЗСД, которым в основном заболевают дети и молодые люди, преследуется стратегическая цель: необходимо уберечься от отдаленных последствий болезни и в то же время дать развивающемуся организму необходимое питание. При ИНСД, которым заболевают люди зрелого и пожилого возраста (как правило — тучные), цель — тактическая: похудеть и обеспечить хорошее качество жизни в данный период, то есть, как говорят медики, на время дожития. Эти обстоятельства и определяют различия в рекомендуемых диетах. Как отмечалось в главе седьмой, при диабете II типа диета является первоочередной мерой компенсации, а при диабете I типа она занимает более скромное место. Чтобы правильно составить диету и выдерживать ее, необходимы знания о составе и свойствах продуктов, и сейчас мы займемся этим вопросом. Отметим, что взгляд диабетика на продукты весьма специфичен: ему необходимо знать прежде всего их способность повышать сахар крови — повышать стремительно, быстро, плавно, медленно или не повышать совсем. Казалось бы, с этим вопросом все ясно: сладкое ощущается на вкус, сладкое содержит сахар, и значит, сладкое есть нельзя, а надо пользоваться сахарозаменителями. Однако здесь нас подстерегает несколько неожиданностей, касающихся мороженого, сладких и кислых яблок, а также диабетических конфет. Впрочем, не будем спешить и сформулируем первым делом главную цель диабетической диеты: ДЛЯ ДИАБЕТИКА СУЩЕСТВУЮТ НЕ СТОЛЬКО ЗАПРЕТЫ, СКОЛЬКО ПРАВИЛА. ДЛЯ НЕГО ВАЖНЫ РЕЖИМ И СОСТАВ ПИТАНИЯ. ЕМУ СЛЕДУЕТ ДОБИВАТЬСЯ РАВНОМЕРНОГО РАСПРЕДЕЛЕНИЯ УГЛЕВОДОВ В ТЕЧЕНИЕ ДНЯ И ПОДСЧИТЫВАТЬ ЛИБО КАЛОРИЙНОСТЬ ПИЩИ, ЛИБО КОЛИЧЕСТВО УГЛЕВОДОВ В ХЛЕБНЫХ ЕДИНИЦАХ (В ЗАВИСИМОСТИ ОТ ТИПА ДИАБЕТА). ПРИ ЛЮБОМ ТИПЕ ДИАБЕТА НУЖНО ПИТАТЬСЯ ТАК, ЧТОБЫ ПОСТУПЛЕНИЕ САХАРА В КРОВЬ БЫЛО КАК МОЖНО БОЛЕЕ ПЛАВНЫМ, А НЕ РЕЗКИМ. ЧТО ЖЕ КАСАЕТСЯ КОЛИЧЕСТВА УГЛЕВОДОВ, ТО ИХ БОЛЬНЫЕ ДИАБЕТОМ I ТИПА ПОТРЕБЛЯЮТ СТОЛЬКО ЖЕ, СКОЛЬКО ЗДОРОВЫЕ ЛЮДИ, — ОКОЛО ТРЕХСОТ ГРАММОВ В СУТКИ. Еще раз подчеркнем, что большая часть этих правил в равной степени справедлива при всех типах диабета и всех схемах инсулинотерапии. 2. Белки, жиры и углеводыК основным компонентам питания относятся белки, жиры, углеводы, минеральные вещества и витамины (две последние составляющие мы рассмотрели в главе 10). Отметим, что уровень глюкозы в крови повышают только углеводы, и перейдем к описанию компонентов питания. БЕЛКИ, или протеины, — это строительный материал для клеток нашего организма, «кирпичики», из которых они складываются. С точки зрения химии белки состоят из цепочек аминокислот, соединенных пептидными связями. Аминокислот, этих структурных элементов белков, известно около тридцати, и их можно уподобить буквам алфавита: комбинируясь тем или иным способом, они образуют различные слова-белки, количество которых на сегодняшний день исчисляется сотнями. Большая часть необходимых нам аминокислот (аланин, цистеин, глицин, аспарагин, пролин и т. д.) синтезируется печенью из белков, поступающих с пищей, но около 20 % не могут быть синтезированы в организме, и пища является их единственным источником. Эти аминокислоты называются незаменимыми, и их всего восемь: валин, изолейцин, лейцин, лизин, метионин, треонин, триптофан, фенилаланин. Белки, из которых состоят ткани нашего организма, и пищевые белки — различны. Это означает, что пищевые белки расщепляются на аминокислоты, используемые затем организмом для построения других, нужных ему белков. Здесь уместна такая аналогия: пришедшие с пищей белки-слова распадаются на буквы-аминокислоты, а из них составляются другие слова — те, что необходимы нашей коже, мышцам и внутренним органам. Таким образом, строительный материал, или «кирпичики», не столько сами пищевые белки, сколько составляющие их аминокислоты. Продукты, содержащие животные белки, включают: яйца; молочные изделия; мясо, рыбу и все изделия из них; животные морепродукты (икра, крабы, моллюски и т. д.). Растительные белки содержатся в сое, чечевице, бобовых и грибах. Калорийность (или энергетическая ценность) одного грамма чистого белка составляет 4 ккал. Белковые продукты практически не повышают сахар крови, если потреблять их в разумных количествах. Последнее означает, что если вы съедите разом килограмм мяса, сахар все-таки может повыситься. ЖИРЫ, или липиды, дают нам запас энергии, служат источником необходимых гормонов и витаминов. С точки зрения своей химической структуры жиры состоят из жирных кислот двух категорий: насыщенные (содержатся в животных жирах) и ненасыщенные (содержатся в растительных жирах). Без большинства жиров и соответствующих жирных кислот можно и нужно обходиться, так как они ведут к ожирению и портят кровеносные сосуды. Однако, как и в случае аминокислот, имеются незаменимые жирные кислоты (так называемые полиненасыщенные): линолевая, гамма-линолевая, эйкозопентановая, докозогексановая и альфа-линоленовая. Эти жирные кислоты не вырабатываются в организме, и мы должны получать их с пищей. Жиры — опять-таки в разумных количествах, — как и белки, не повышают сахар крови. Калорийность одного грамма жира составляет 9 ккал — в два с лишним раза больше, чем в случае белков. Продукты, содержащие жиры, можно разделить на четыре категории: продукты, включающие животные жиры в явном виде — масло, маргарин, сало; продукты, включающие животные жиры в скрытом виде — мясо, рыба и все изделия из них, все молочные продукты; продукты, включающие растительные жиры в явном виде — масла подсолнечное, кукурузное, оливковое, кокосовое и т. д.; продукты, включающие растительные жиры в скрытом виде — семечки, орехи (особенно кокосовые), кукуруза. Надо отметить, что растительные жиры предпочтительнее животных, так как, при равной с ними калорийности, не содержат холестерина. Холестерин — вещество из группы стеринов, которое входит в состав животных тканей, способствует образованию бляшек в кровеносных сосудах и ведет к атеросклерозу. Но больным, которым необходимо сбросить вес, следует ограничить потребление любых жиров, как растительных, так и животных. Трудно похудеть, если вы заправляете салат вместо сметаны и майонеза растительным маслом, ведь калорийность у этих продуктов одинакова! Если же проблема излишнего веса перед вами не стоит, тогда нужно сделать анализы на холестерин и, если он повышается, заменить в составе питания животные жиры растительными. Наконец, если у вас нет риска набрать вес и холестерин в норме, считайте, что вам повезло: вы можете потреблять любые жиры. Что касается незаменимых жирных кислот, то они содержатся в первую очередь в орехах, рыбьем жире, соевом, кукурузном, подсолнечном растительных маслах. УГЛЕВОДЫ, или сахара, являются источником энергии для клеток нашего организма. Калорийность одного грамма чистого сахара составляет 4 ккал. В первой главе мы упоминали о множестве сахаров, различающихся своим химическим строением; одни из них имеют сложные молекулы и называются «полисахарами», структура других более проста, и их называют «моносахарами». Совокупность различных видов сахаров и объединяется в химический класс углеводов. Значит, углеводы — это сахара, причем между ними, в зависимости от сложности молекулы, существует определенная иерархия, то есть их можно классифицировать, расположив примерно в таком порядке: самые простые (моносахариды), более сложные (дисахариды), очень сложные (полисахариды). Это, разумеется, качественное описание класса сахаров-углеводов, но нам его будет вполне достаточно. В соответствии с этой качественной классификацией пищевые углеводы представлены в таблице 11.1. Перед тем как обратиться к этой таблице, сделаем еще несколько замечаний. Во-первых, кроме классификации по сложности строения молекулы, углеводы, с точки зрения питания, делятся на усвояемые человеческим организмом и неусвояемые: так, углеводы, содержащиеся в хлебе, фруктах и овощах, наш желудок большей частью переваривает, а вот древесину, в которой содержится сложный углевод под названием целлюлоза, переварить не в состоянии. Во-вторых, что значит — переваривает? Уточним этот термин: переваривание углеводов означает расщепление дисахаридов и полисахаридов на самые простые сахара (моносахариды) под воздейсвием желудочного сока. Именно простой сахар глюкоза всасываются в кровь и служит для питания клеток. В-третьих, отметим, что наша пища, насыщенная углеводами, включает кроме усвояемых сахаров еще и неусвояемые. Это пищевые волокна, клетчатка или балластные вещества — целлюлоза и пектиновые вещества, которые имеются в хлебе, зерновых крупах, фруктах и овощах. Хотя они не перевариваются, их роль очень важна: они стимулируют работу кишечника, адсорбируют токсичные вещества и холестерин, формируют каловые массы. В дальнейшем мы будем называть их общим термином «клетчатка». Таблица 11.1. Пищевые углеводы, расположенные в порядке возрастания сложности молекулярной структуры 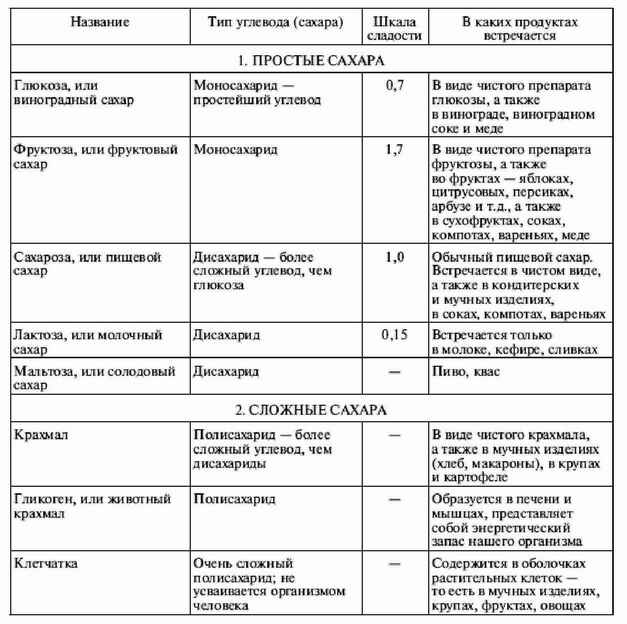 Наш организм быстрее всего усваивает простые сахара, то есть глюкозу и фруктозу. Пищевой сахар (сахароза), под влиянием слабых кислот и пищеварительных ферментов, легко распадается в желудке (а частично — уже в ротовой полости) на глюкозу и фруктозу, причем глюкоза очень быстро всасывается в кровь, а фруктоза — в два-три раза медленнее. Аналогичные процессы происходят с мальтозой и лактозой, но распад и всасывание крахмала осуществляется гораздо медленнее; например, крахмал подвергается окончательному расщеплению на простые сахара в тонких кишках кишечника, куда пища поступает из желудка небольшими порциями. Таким образом, простые сахара, получившиеся в результате расщепления крахмала, всасываются в кровь постепенно. Вдобавок этот процесс тормозится клетчаткой, которая «защищает» углеводы от быстрого всасывания. К продуктам с большим содержанием клетчатки относятся: пшеничные и ржаные отруби, хлеб из муки грубого помола, хлеб с отрубями, крупы (гречневая, перловая, овсяная), свекла и морковь. Клетчатка имеется также во всех овощах и фруктах. Отметим, что если сахара-углеводы поступают с пищей в достаточном количестве, то они откладываются про запас в печени и мышцах в виде сложного сахара гликогена, который еще называют животным крахмалом. При необходимости гликоген расщепляется до глюкозы, поступает в кровь и разносится ко всем тканям организма. Когда же наступает такая необходимость? У здорового человека — когда он трудится физически, а ест мало или не вовремя; у диабетика — по тем же самым причинам. При избыточном питании, то есть в случае поступления слишком большого количества углеводов, они переходят в жир, и, если жировой ткани в организме откладывается слишком много, это приводит к болезни — ожирению. Но у человека с нормальным физическим развитием тоже есть жировая ткань, которая выполняет очень важную функцию: жир, а также упомянутые выше запасы гликогена в мышцах и печени — тройная защита от голодания. В случае голодания происходит следующий процесс: сначала используются запасы сахара из печени, затем — из мышц, и, наконец, жировая ткань, распадаясь, дает энергию в виде кетоновых тел; в результате человек худеет. Диабетика этот тройной барьер тоже защищает, но не от гипогликемии — она может наступить слишком быстро (минуты!), а чтобы запас гликогена из печени успел расщепиться до глюкозы и насытить кровь, нужно большее время. ВИТАМИНЫ И МИНЕРАЛЬНЫЕ ВЕЩЕСТВА. Завершая этот раздел, напомним, что витамины и минеральные вещества содержатся, в принципе, во всех продуктах в том или ином количестве, и в предыдущей главе мы указали, какие именно продукты богаты тем или иным полезным веществом. Среди них есть «рекордсмены», о которых не стоит забывать: гречка, яйца, печень, рыбий жир, морковь, зелень. К сожалению, яйца и печень диабетики должны есть в не слишком больших количествах, так как в них много холестерина. Зато многими витаминами богаты фрукты и овощи, а целый ряд продуктов — например, молочные и мучные — содержат витаминные добавки (о чем сообщается на упаковке продукта). Кроме того, минеральные вещества и витамины мы можем потреблять в виде специальных препаратов, также перечисленных в предыдущей главе. 3. Скорость всасывания углеводовВернемся к изучению свойств углеводов. Нам уже ясно, что углеводы с простой молекулярной структурой являются легкоусвояемыми, то есть они быстро всасываются и быстро повышают сахар крови. Сложные углеводы делают это гораздо медленнее, так как вначале им полагается расщепиться на простые сахара. Но, как мы уже отмечали, не только процесс расщепления замедляет всасывание, есть и иные факторы, влияющие на всасывание углеводов в кровь. Эти факторы исключительно важны для нас, так как угрозу для диабетика представляет не столько повышение сахара, сколько его рост резкий и стремительный, то есть такая ситуация, когда углеводы быстро всасываются в желудочно-кишечном тракте, быстро насыщают кровь глюкозой и провоцируют состояние гипергликемии. Перечислим факторы, влияющие на скорость всасывания (пролонгаторы всасывания): 1. Вид углеводов — простые или сложные (простые всасываются гораздо быстрее). 2. Температура пищи — холод существенно замедляет всасывание. 3. Консистенция пищи — из грубой, волокнистой и зернистой пищи, содержащей большое количество клетчатки, всасывание происходит медленнее. 4. Содержание в продукте жиров — из жирных продуктов углеводы всасываются медленнее. 5. Искусственные препараты, замедляющие всасывание, — например, рассмотренный в предыдущей главе глюкобай. В соответствии с этими соображениями мы введем классификацию углеводосодержащих продуктов, разделив их на три группы: 1. Содержащие «моментальный» или «мгновенный» сахар — повышение сахара в крови происходит практически сразу во время еды, начинается уже в ротовой полости и носит очень резкий характер. 2. Содержащие «быстрый сахар» — повышение сахара в крови начинается через 10–15 минут после еды и носит резкий характер, продукт перерабатывается в желудке и кишечнике за один-два часа. 3. Содержащие «медленный сахар» — повышение сахара в крови начинается через 20–30 минут и носит сравнительно плавный характер, продукт перерабатывается в желудке и кишечнике за два-три часа или дольше. Дополняя нашу классификацию, мы можем сказать, что «моментальный сахар» — это глюкоза, фруктоза, мальтоза и сахароза в чистом виде, т. е. продукты, избавленные от пролонгаторов всасывания; «быстрый сахар» — это фруктоза и сахароза с пролонгаторами всасывания (например, яблоко, где есть фруктоза и клетчатка); «медленный сахар» — это лактоза и крахмал, а также фруктоза и сахароза с настолько сильным пролонгатором, что он существенно замедляет их расщепление и всасывание образовавшейся глюкозы в кровь. Поясним сказанное на примерах. Глюкоза из чистого препарата (таблетки глюкозы) всасывается практически моментально, но почти с такой же скоростью всасываются фруктоза из фруктового сока и мальтоза из пива или кваса — ведь это растворы, и в них нет клетчатки, замедляющей всасывание. Но во всех фруктах клетчатка имеется, а значит, есть «первая линия обороны» против моментального всасывания; оно происходит довольно быстро, но все же не так стремительно, как из фруктовых соков. В мучных продуктах таких «линий обороны» две: наличие клетчатки и крахмала, который должен разложиться на моносахара; в результате всасывание идет еще медленнее. Итак, оценка продуктов с точки зрения диабетика усложняется: нам необходимо учитывать не только количество и качество углеводов в них (т. е. потенциальную способность к повышению сахара), но и наличие пролонгаторов, способных замедлить данный процесс. Мы можем сознательно оперировать этими пролонгаторами с целью разнообразить свое меню, и тогда окажется, что нежелательный продукт в определенной ситуации становится возможным и допустимым. Так, например, мы делаем выбор в пользу ржаного хлеба, а не пшеничного, так как ржаной более грубый, более насыщенный клетчаткой — и, следовательно, он содержит «медленный» сахар. В белой булке «быстрый» сахар, но почему бы не создать ситуацию, когда всасывание этого сахара замедлится? Заморозить кусок булки или съесть ее с большим количеством масла не очень разумный выход, но существует другая хитрость: первым делом употребить салат из свежей капусты, насыщенный клетчаткой. Капуста создаст в желудке нечто вроде «подушки», на которую ляжет все остальное съеденное, и всасывание сахаров будет замедлено. Это реальный и очень эффективный вариант, основанный на том, что мы чаще едим не отдельный продукт, а два-три блюда, приготовленные из нескольких продуктов. Скажем, обед может включать закуску (тот же салат из капусты), первое (суп — мясной отвар, картофель, морковь), второе (мясо с гарниром из овощей), хлеб и яблоко на десерт. Но сахар всасывается не отдельно из каждого продукта, а из смеси всех продуктов, попавших к нам в желудок, и в результате одни из них — капуста и другие овощи — замедляют усвоение углеводов из картофеля, хлеба и яблока. Отметив эти обстоятельства, перечислим продукты, содержащие углеводы: сладкое, мучные изделия и каши, фрукты и ягоды, некоторые виды овощей, некоторые виды молочных изделий, напитки — пиво, квас, лимонады, фруктовые соки (как с сахаром, так и натуральные). Все они повышают сахар крови, но с разной скоростью — в зависимости от вида сахаров в конкретном продукте и перечисленных выше пролонгирующих факторов. 4. Состав продуктовВ последующих разделах мы будем оценивать продукты с точки зрения их способности повышать сахар крови и рассмотрим их в рамках традиционной классификации: сладкое, мучные изделия и каши, фрукты и ягоды, овощи, молочные продукты, мясные и рыбные продукты, алкогольные напитки, сахарозаменители. Если же говорить про общую характеристику продуктов, то она включает следующие показатели: 1. Содержание углеводов, белков и жиров. 2. Содержание наиболее важных минеральных веществ — натрия, калия и кальция. 3. Содержание витаминов. 4. Содержание холестерина — вещества, которое циркулирует в нашей крови и, как уже упоминалось, ведет при повышенной концентрации к атеросклерозу, ишемической болезни сердца, гипертонии и многим другим неприятностям. 5. Энергетическая ценность продукта, определяемая в специальных единицах — килокалориях на один грамм (ккал/г) или на сто граммов продукта. Чтобы составить сбалансированную диету, необходимо знать, сколько содержится в каждом продукте наиболее важных минеральных веществ и витаминов, какова энергетическая ценность продукта и сколько в нем холестерина. Эти данные приведены округленно в таблице 11.2 для основных видов продуктов, причем виноград и мороженое упомянуты дважды, в разделе «Сладкое» и соответственно в разделах «Фрукты» и «Молочные продукты». Отметим, что существуют гораздо более подробные таблицы такого рода, в которых перечислено намного больше продуктов с более полным их описанием в части содержания белков, жиров, углеводов, витаминов и минеральных веществ. Очень полезно иметь пособие с такой детальной информацией, и мы рекомендуем вам книгу М.М. Гурвича «Лечебное питание при сахарном диабете» /43/, а также двухтомник В.Г. Лифляндского и других авторов «Лечебные свойства пищевых продуктов» /45/. В этих книгах подробно описаны все продукты питания, даны советы, как питаться при различных заболеваниях, и приведено множество рецептов блюд лечебного питания. Для наших ближайших целей вполне хватит сведений, содержащихся в таблице 11.2. Просмотрите ее внимательно. Таблица 11.2. Содержание в продуктах основных пищевых веществ, холестерина и энергетическая ценность продуктов. 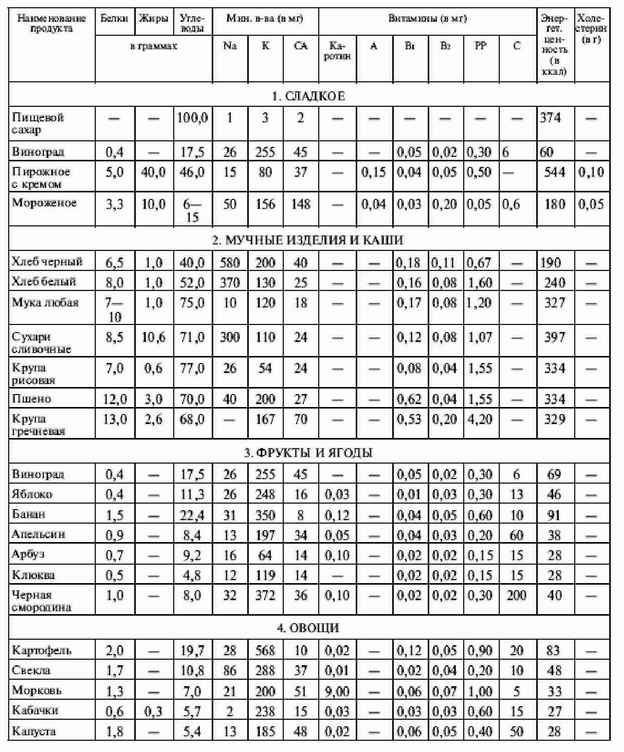 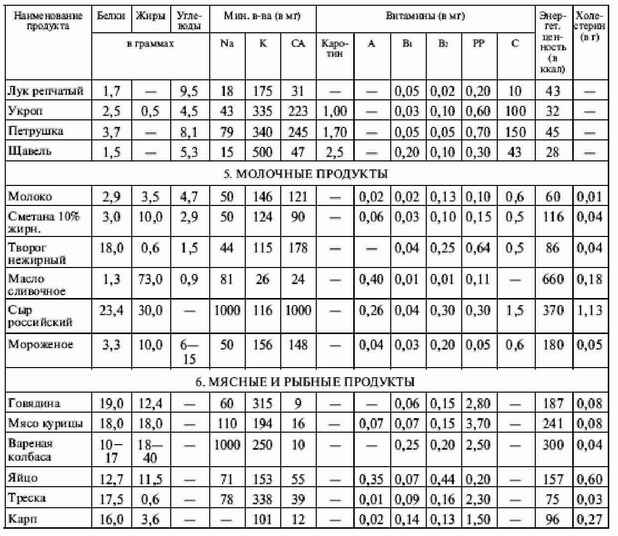 Примечание: Цифры в таблице 11.2 приведены в расчете на 100 г продукта; белки, жиры, углеводы, холестерин — в граммах, минеральные вещества и витамины — в миллиграммах, энергетическая ценность — в килокалориях. Прокомментируем таблицу 11.2 и дадим ряд рекомендаций общего характера. 1. Данные о содержании белков, жиров и углеводов нам совершенно понятны (кстати, все остальное в продуктах — вода). С этими сведениями мы фактически ознакомились раньше, когда говорили о том, какие продукты повышают сахар в крови, а какие — нет. Суточная потребность человека в этих веществах колеблется в зависимости от массы тела и интенсивности труда и составляет: белки — 80–120 г или примерно 1–1,5 г на килограмм массы тела (но не ниже 0,75 г на килограмм массы тела); жиры — от 30 до 80–100 г; углеводы — в среднем 300–400 г. Разумеется, вес продуктов, содержащих эти компоненты, намного выше; так, чтобы ввести в организм 100 г белка, вам нужно съесть 0,5 кг говядины или 0,55 кг нежирного творога. 2. Питание человека должно быть сбалансированным и достаточно калорийным. Под сбалансированностью понимают присутствие в рационе питания белков, жиров, углеводов, минеральных веществ и витаминов в необходимой пропорции; под калорийностью — энергетическую ценность питания. В зависимости от рода деятельности взрослый человек должен потреблять в день следующее число килокалорий: интенсивная физическая работа — 2000–2700 ккал; обычный труд — 1900–2100 ккал; работа, не связанная с физическим трудом, — 1600–1800 ккал. Эти рекомендации, разумеется, справедливы и для людей с диабетом, за исключением тучных (диабет II типа), которым следует придерживаться низкокалорийной диеты (1200 ккал в день). 3. Среди представленных в таблице продуктов есть своеобразные «чемпионы», о полезных свойствах которых ни в коем случае не надо забывать. К их числу относятся (см. также таблицы 10.4 и 10.5 в десятой главе и комментарии к ним): морковь, в которой очень много каротина; зелень — укроп, петрушка, щавель, — в которой тоже много каротина. Кроме того, в них много калия, а также витамина РР. Кроме того, в укропе и петрушке много кальция и витамина С, а в щавеле — много витамина В1; пшено и гречка — много витамина В1, а в гречке вдобавок много витамина РР; витамина В2 больше всего в молочных продуктах, особенно в твороге, сыре и мороженом (из всех названных продуктов предпочтителен нежирный творог); витамина РР больше всего в курином мясе, в говядине и в некоторых сортах рыбы (например, в треске); витамин А содержится исключительно в молочных продуктах, и более всего — в продуктах жирных (масло, сыр, крем на сливочном масле). Наиболее целесообразно вводить этот витамин с молоком, нежирной сметаной и небольшой ежедневной порцией масла; абсолютный чемпион по содержанию витамина С — черная смородина. Также его много в апельсинах, капусте и зелени. 4. Рекомендуется заменять животный белок растительным, то есть чечевицей, соей и грибами. Избыток животного белка (а белок составляет в нашем рационе около 20 %) не слишком полезен, особенно после 40–50 лет. 5. Рекомендуется употреблять меньше соли, так как ее избыток откладывается в суставах и может способствовать гипертонической болезни. 6. Пищу лучше готовить таким образом, чтобы сахар из нее всасывался постепенно. Пища должна быть скорее теплой, чем горячей, питье скорее прохладным, чем теплым; консистенция пищи — грубая, зернистая, волокнистая. Не рекомендуется употреблять сильно измельченную или протертую пищу типа пюре или манной каши. Полезно учитывать уже отмеченное выше обстоятельство: чем больше в пище клетчатки, тем медленнее всасывается из нее сахар. 5. Особенности отдельных групп продуктовПОНЯТИЕ О ХЛЕБНОЙ ЕДИНИЦЕ Для человека с диабетом, получающего инсулин, все продукты делятся на три группы: первая — то, что можно есть, но с пересчетом в хлебные единицы и контролем съеденного; вторая — то, что можно есть практически без ограничений и не пересчитывать в хлебные единицы; третья — то, что в обычной ситуации есть нежелательно (эти продукты предназначены только для купирования гипогликемии). Хлебная единица (ХЕ) используется для оценки количества углеводов в продуктах: одна ХЕ равна 12 г сахара или 25 г хлеба. Давайте рассмотрим, какие конкретные продукты к какой группе относятся, обозревая их в соответствии с упомянутой выше классификацией: сладкое, мучные изделия и каши, фрукты и ягоды, овощи, молочные продукты, мясные и рыбные продукты, алкогольные напитки. Сахарозаменители мы рассмотрим в отдельном разделе. Итак, пункт первый — сладкое. ПОНЯТИЕ «СЛАДКОЕ» многообразно; сюда относятся чистый сахар, мед, богатые глюкозой и фруктозой фрукты, соки и сладкие напитки, варенья, компоты, кондитерские изделия — торты, пирожные, печенья, кремы, кексы, пироги, йогурты, сладкие сырки, мороженое и конфеты всех видов. Одни сладкие продукты содержат жиры (кремы, сырки и шоколадные конфеты), другие являются мучными изделиями из теста (торты и пирожные), третьи готовят из фруктов (варенья, компоты, соки, лимонады), а четвертые — просто фрукты или ягоды в натуральном виде (например, виноград). Что же объединяет их? Что же общего между пирожным, «фантой» и виноградом? Общее — повышенное содержание сахара в виде глюкозы и сахарозы, то есть таких углеводов, которые усваиваются организмом с чрезвычайно высокой скоростью и попадают в кровь в течение 3–5 минут. Сложные углеводы, как отмечалось выше, должны сначала превратиться в простые под действием желудочного сока; следовательно, они всасываются медленнее и с разной скоростью для разных видов продуктов. Продукты с простыми углеводами (иначе говоря, сладкое) диабетикам не рекомендуется употреблять, однако это ограничение связано не с высоким содержанием сахара в продукте, а с тем, что в нем содержится «мгновенный» сахар, очень быстро повышающий уровень глюкозы в крови. Ограничение в равной степени распространяется на больных диабетом I и II типов, кроме одного исключительного случая: при любом типе диабета для купирования гипогликемии необходимо есть сладкие продукты. Тактику купирования гипогликемии мы рассмотрим во всех подробностях в главе 13, а сейчас перечислим продукты с «моментальным» сахаром, которые используются в этом случае: глюкоза — в виде таблеток или раствора; виноград, изюм; сахар — кусковой, сахарный песок; сладкий чай, лимонад, «пепси», «фанта», квас; фруктовые соки (в первую очередь — яблочный, виноградный); конфеты — карамель, мармелад, зефир, пастила; мед — содержит поровну глюкозу и фруктозу. Вы, несомненно, удивлены — а где же торты, пирожные, сладкое печенье, шоколадные конфеты, мороженое? Разве они не содержат очень быстродействующего сахара? Безусловно, содержат, но с точки зрения надвигающейся гипогликемии это «моментальный сахар второго сорта» или даже не «моментальный», а «быстрый», который начинает действовать не через 3–5 минут, а медленнее — через 10–15 минут. Отличие состоит в том, что, кроме сахарозы, торты, печенье, пирожные и шоколад изобилуют жирами, а жиры замедляют всасывание. Таким образом, если признаки гипогликемии сильно выражены, необходимо использовать чистые глюкозу и сахар, виноград, мед, соки, квас. Если признаки гипогликемии выражены слабее (т. е. у вас есть еще в запасе 8–10 минут), можно, разумеется, съесть пирожное, но лучше — пять кусков сахара (для гарантии) и один кусок хлеба или три печенья. Печенье не такое жирное, как торт или пирожное с кремом, и эффект будет более ощутим. Отдельного комментария заслуживает мороженое. Во-первых, никогда не пытайтесь купировать мороженым гипогликемию; во-вторых, не подменяйте порцией мороженого ланч или перекус перед сном — вы можете получить через час все ту же полнометражную гипогликемию. Странно, не правда ли? Ведь мороженое — такое сладкое, однако не заменяет черный хлеб! Дело в том, что хотя мороженое содержит в явном виде сахарозу, оно жирное и очень холодное, а эти два обстоятельства существенно замедляют всасывание сахара. В результате мороженое относится к числу продуктов с «медленным» сахаром; его можно есть в количестве 50–70 г в течение дня или на десерт. Разумеется, мороженое надо пересчитывать в хлебные единицы по норме: 65 г = 1 ХЕ. Не забудьте также, что сочетать мороженое с горячей пищей или питьем не стоит — его «холодные свойства» будут ослаблены. Итак, мы разобрались с «запретным сладким» и выяснили, что сладкое для диабетика делится на две категории: с «мгновенным» сахаром и с таким, всасывание которого тормозится жирами. Отметив это обстоятельство, продолжим наше рассмотрение продуктов. МУЧНЫЕ ИЗДЕЛИЯ И КАШИ. Главным из мучных продуктов является хлеб — черный ржаной хлеб из муки грубого помола или специальный хлеб для диабетиков, содержащий добавки овса. Возьмем буханку черного хлеба в виде «кирпичика», отрежем пластину толщиной один сантиметр (разумеется, поперек, а не вдоль), и разделим ее пополам. Мы получим кусок хлеба — так, как его обычно нарезают в домашних условиях и в столовой. Этот кусок весом 25 г дает зримое представление об одной хлебной единице. Все углеводсодержащие продукты, взятые в определенных количествах по весу, можно приравнять одной ХЕ. Разумеется, это примерный пересчет, основанный на опытных данных, но все-таки он ориентирует нас относительно содержания углеводов в продуктах. Результаты пересчета помещены в специальную таблицу, которая называется таблицей замены хлебных единиц; пользуясь ею, мы можем проконтролировать, сколько ХЕ мы съели при каждом приеме пищи, как количество ХЕ соотносится с дозой инсулина и к каким результатам — в смысле повышения сахара в крови — это привело. Таким образом, понятие о пересчете углеводсодержащих продуктов является одним из самых основных для больного ИЗСД, а соответствующая таблица не менее важна для нас, чем, например, глюкометр. Усвоив этот факт, поговорим о хлебе подробнее. Почему нам нужен именно черный хлеб? Хотя кусок булки эквивалентен все той же одной хлебной единице, он, как упоминалось ранее, не такой зернистый и грубый — следовательно, всасывание начнется через 10–15 минут, пойдет быстрее, и сахар в крови будет подниматься резко. Если мы едим черный хлеб, то сахар начинает повышаться через 20–30 минут, и это повышение более плавное, так как черный хлеб дольше перерабатывается в желудке и кишечнике — примерно дватри часа. Таким образом, черный хлеб — типичный продукт с «медленным» сахаром. Все крупы и сваренные из них каши — гречневая, рисовая, манная, пшенная, овсяная — содержат одинаковое количество углеводов: две столовые ложки крупы эквивалентны 1 ХЕ. Однако каши из гречки, пшена и овсянки сравнимы по скорости всасывания с черным хлебом, т. е. содержат «медленный» сахар. Манная каша не очень желательна, так как всасывается быстрее: ее консистенция подобна белой булке, клетчатки почти нет, и в результате всасывание идет слишком быстро («быстрый» сахар). Макароны и макаронные изделия, которые приготовляются из пшеничной муки тонкого помола, можно употреблять, учитывая их по ХЕ. Оболочка пельменей фактически тоже является макаронным изделием, но домашние пельмени вкуснее макарон и тут возможны варианты: если уж вам хочется съесть что-то «макаронное», приготовьте пельмени и ешьте их, учитывая, что четыре небольших пельменя — одна хлебная единица. Домашние пироги и блины также предпочтительнее покупных: во-первых, вы можете не класть в тесто сахар, а использовать сахарозаменитель; во-вторых, использовать только ржаную муку или смесь ржаной и пшеничной. Сырое дрожжевое тесто по весу является эквивалентом черного хлеба: 25 г теста равны 1 ХЕ. ФРУКТЫ И ЯГОДЫ существенно различаются по своим свойствам в части повышения сахара. Прежде всего отметим, что фрукты одного наименования, но разных сортов действуют одинаково — в том смысле, что равные по весу кислое и сладкое яблоки одинаково повышают сахар. Антоновка кислая не от того, что в ней меньше сахара, чем в джонатане, а потому, что в ней больше кислоты. Значит, сладкие яблоки не запретны, они повышают сахар в той же мере, как и кислые; ешьте любые яблоки, не забывая пересчитывать их в хлебные единицы. Второе заблуждение связано с тем, что фруктовый сахар (фруктоза) якобы является таким заменителем глюкозы и сахарозы, который сахар в крови не повышает или повышает не очень. Это не так; фруктоза довольно быстро всасывается — быстрее крахмала. Чтобы окончательно разобраться с заблуждением насчет фруктозы, съешьте вместо ланча три яблока, замерив глюкометром сахар до еды и после еды — через час и через два часа. Вы убедитесь, что три яблока общим весом 300 г быстрее повысят сахар, чем три куска черного хлеба. Итак, констатируем: все фрукты, даже разрешенные диабетику, содержат «быстрый» сахар. Виноград, в котором присутствует чистая глюкоза, можно есть в количестве 4–5 ягодок, но чаще он используется для купирования гипогликемии. Нежелательными являются фрукты с большим содержанием фруктозы — хурма и инжир. Не стоит употреблять сухофрукты — изюм, чернослив, курагу. Хотя все эти сухофрукты формально пересчитываются в хлебные единицы (20 г = 1 ХЕ), лучше заменить 4–5 штук кураги яблоком или грейпфрутом; это гораздо полезней, так как в свежих фруктах больше витаминов. Ассортимент разрешенных фруктов и ягод весьма велик и включает: яблоки, груши, цитрусовые, арбуз, дыню, абрикосы, персики, сливы, гранаты, манго, вишню, черешню, клубнику, смородину, крыжовник и т. д. Менее желательны (но допустимы) бананы и ананасы. Фруктовая порция не должна превышать 2 ХЕ в день, причем ее надо делить на две части: например, съесть яблоко в полдень, а грейпфрут — в четыре часа дня, между обедом и ужином. Еще раз напомним, что во всех фруктах и ягодах — «быстрый» сахар. Значит, не стоит заменять яблоком стакан молока или бутерброд, закусывая перед сном, — сахар быстро поднимется, затем спадет, и в четыре часа ночи вы можете ощутить признаки гипогликемии. Фруктовые соки с сахаром безусловно нежелательны — кроме случая купирования гипогликемии. Напомним, что соки, которые имеются в продаже, бывают с сахаром и без сахара, натуральные. Но натуральные соки содержат фруктозу и не содержат клетчатку, которая присутствует в исходном сырье — в яблоке, в апельсине. Клетчатка замедляет всасывание, а ее отсутствие приводит к тому, что «быстрый» сахар натуральных фруктов в их соках становится «почти моментальным». Мы снова сталкиваемся с тем обстоятельством, что измельчение, превращение в кашицу или в сок разрешенного нам продукта превращает его в нежелательный. Еще раз акцентируем внимание на следующем правиле: НЕ СТОЛЬ УЖ ВАЖНО, СКОЛЬКО ПРОСТЫХ УГЛЕВОДОВ ТИПА ФРУКТОЗЫ ИЛИ САХАРОЗЫ СОДЕРЖИТ ПРОДУКТ И СКОЛЬКИМ ХЛЕБНЫМ ЕДИНИЦАМ ОН СООТВЕТСТВУЕТ; ВАЖНЕЕ, С КАКОЙ СКОРОСТЬЮ САХАРА ИЗ ЭТОГО ПРОДУКТА ВСАСЫВАЮТСЯ В КРОВЬ. СКОРОСТЬ ВСАСЫВАНИЯ УМЕНЬШАЮТ ХОЛОД, ГРУБАЯ КОНСИСТЕНЦИЯ ПРОДУКТА И НАЛИЧИЕ В НЕМ ЖИРОВ. Отсюда вывод: твердое, волокнистое и прохладное для диабетика предпочтительней жидкого, кашицеобразного и горячего. Однако из трех естественных пролонгаторов всасывания, рассмотренных в разделе 3, мы можем широко использовать лишь один — грубую консистенцию пищи, повышенное содержание в ней клетчатки и балластных веществ. За исключением особых случаев (мороженое) мы не можем питаться очень холодными и очень жирными блюдами. Избыток жирного вреден, как в смысле ожирения, так для наших сосудов — ведь жир содержит холестерин. ОВОЩИ являются важнейшей составляющей нашего меню, так как почти не содержат ни углеводов, ни жира, зато в них много клетчатки. Однако и тут есть ограничения, поскольку отдельные виды овощей довольно богаты углеводами — прежде всего картофель, содержащий крахмал. Картофель можно есть, но при строгом учете: одна небольшая вареная картофелина равна 1 ХЕ. Разумеется, вы с большей гарантией наедитесь, съев три куска хлеба с мясом и овощным гарниром, чем то же самое мясное блюдо, но с тремя картофелинами вместо хлеба. Напоминаем, что эти картофелины — небольшие; немного больше куриного яйца. Итак, картофель является продуктом, содержащим почти «быстрый» сахар — не такой быстрый, как в яблоке, но повышающий уровень глюкозы в крови быстрее черного хлеба. Эта скорость опять-таки зависит от консистенции продукта: вареный картофель повышает сахар медленнее, чем картофельное пюре. Кроме картофеля необходимо пересчитывать в хлебные единицы кукурузу, также содержащую крахмал (160 г = 1 ХЕ), и бобовые (бобы, фасоль, горох), если вы едите их в большом количестве (5–7 столовых ложек вареного продукта на порцию). В учете не нуждаются: капуста всех видов, морковь, редис, редька, репа, помидоры, огурцы, кабачки, баклажаны, зеленый и репчатый лук, салат, ревень, зелень (петрушка, укроп и т. д.). Также без ограничений (в разумных пределах) разрешены грибы и соя, которые содержат растительный белок. Растительные жиры (подсолнечное масло и т. д.) не учитываются; можно не учитывать орехи и семечки, если вы потребляете их в количестве до пятидесяти граммов (по весу чистых ядрышек, без скорлупы). Обратите внимание на забавный факт: свекла и морковь сладковаты, но их можно есть практически без ограничений, так как в них много клетчатки — больше, чем в яблоке, мякоть которого более сочна. Но если вы приготовите натуральный морковный сок — разумеется, без добавки сахара, — то его, в отличие от цельной или натертой моркови, нужно пересчитать в хлебные единицы (1/2 стакана = 1 ХЕ). МОЛОЧНЫЕ ПРОДУКТЫ. Продукты типа мороженого, йогурта с сахаром, сладких сырков и творожков мы отнесли к сладкому и рассмотрели выше. Из прочих молочных продуктов надо учитывать только жидкие (молоко, сливки, кефир любой жирности) из расчета 1 стакан = 1 ХЕ. Сметана (до 150–200 г), творог, масло и сыр практически сахара крови не повышают; в них много жира. Необходимость учета жидких продуктов обусловлена тем, что в них лактоза (молочный сахар) содержится в растворенном состоянии, то есть усваивается наиболее легко и быстро. Сырники, в которые добавляется мука, нужно учитывать по норме: один сырник среднего размера — 1 ХЕ. МЯСНЫЕ И РЫБНЫЕ ПРОДУКТЫ представляют определенную сложность для учета. Не надо учитывать приготовленное вами мясо и рыбу (жареные или вареные), яйца, ветчину, копченые колбасы, копченую рыбу и прочие изделия, в которых мясные и рыбные продукты представлены в чистом виде, без примесей — тогда они сахар в крови не повышают. Однако в вареные колбасы и в сосиски добавляется крахмал, в котлеты — хлеб и картофель, в омлет — мука. Котлеты и омлет вы можете приготовить сами и обойтись при этом минимальным количеством углеводов, но как быть с вареными колбасами и сосисками? Ориентировочно можно считать, что две сосиски или 100 г вареной колбасы эквивалентны 0,5–0,7 ХЕ. АЛКОГОЛЬНЫЕ НАПИТКИ оцениваются нами как с точки зрения крепости, так и по содержанию в них сахара. Как известно, виноградные вина классифицируются следующим образом: столовые — белые, розовые и красные, — которые разделяются на сухие (виноградный сахар перебродил почти полностью) и полусладкие (3–8 % сахара), содержание спирта 9–17 % (цинандали, гурджаани, каберне, кодру, пинот и т. д.); крепкие — до 13 % сахара, 17–20 % спирта (портвейн, мадера, херес, марсала и т. д.); десертные — до 20 % сахара (у ликерных вин — до 30 % сахара), 15–17 % спирта (кагор, токай, мускат и т. д.); игристые — в том числе шампанское: сухое — практически без сахара; полусухое, полусладкое и сладкое — с содержанием сахара; ароматизированные — вермут, 10–16 % сахара, 16–18 % спирта. Не рекомендуются все вина, включая шампанское, где количество сахара превосходит 5 %. Пиво, содержащее легкоусвояемые углеводы в виде мальтозы, лучше не употреблять, кроме случая купирования гипогликемии. Разрешены столовые вина (прежде всего — сухие), которые содержат до 3–5 % сахара и практически не поднимают уровень глюкозы в крови. Рекомендуемая однократная доза — не более 150–200 г. Напомним, что красное сухое вино в ежедневной дозе 30–50 г полезно, так как благотворно влияет на сосуды головного мозга и противодействует склеротическим явлениям. Из крепких напитков допускается употребление водки и коньяка (бренди, виски, джин и т. д.) из расчета 75–100 г за один раз; при регулярном употреблении — не более 30–50 г в сутки. Большие дозы крепких напитков должны быть исключены, так как поджелудочная железа очень чувствительна к алкоголю и взаимодействует с ним довольно сложным образом. Примерно через тридцать минут после употребления крепкого напитка в значительной дозе (200–300 г) сахар в крови повышается, а через 4–5 часов резко падает, и эта отдаленная гипогликемия может настичь вас где угодно — на улице, дома, на работе, и, что особенно неприятно, ночью, в состоянии крепкого сна, усиленного опьянением. Гипогликемия наступает в результате того, что алкоголь интенсифицирует действие инсулина и сахароснижающих препаратов, одновременно затормаживая расщепление запаса гликогена в печени, то есть пробивает нашу первую линию обороны, предохраняющую от понижения сахара в крови. Примерно такие же явления происходят при употреблении большого количества пива. ПРАВИЛА ПЕРЕСЧЕТА ПРОДУКТОВ В ХЛЕБНЫЕ ЕДИНИЦЫ представлены в таблице 11.3. Изучите ее внимательно. Таблица 11.3. Таблица замены хлебных единиц ОДНА ХЕ СОДЕРЖИТСЯ В: 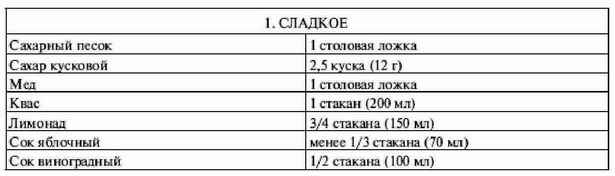 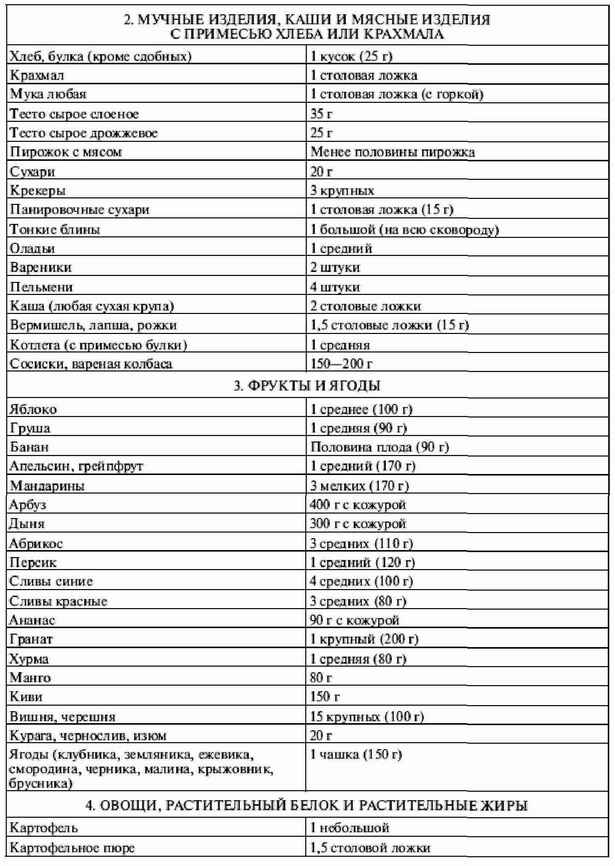 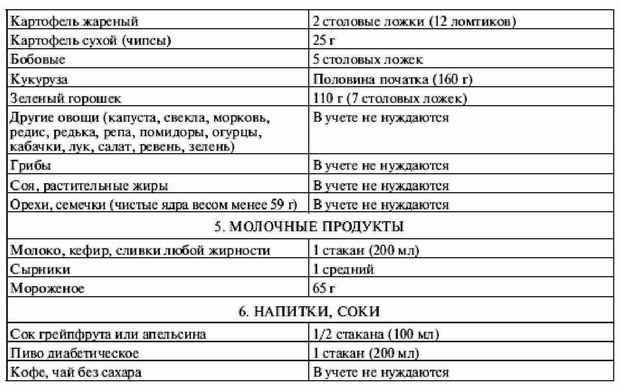 Примечания: 1. Одна ХЕ = 12 г сахара = 25 г хлеба; одна ХЕ увеличивает содержание глюкозы в крови примерно на 1,8 ммоль/л. 2. Строго говоря, почти все овощи повышают сахар, но для этого их надо съесть очень много: на 1 ХЕ — 300–400 г капусты, 600–800 г тыквы или огурцов, 400 г ревеня, редиса, салата, помидоров, 200 г свеклы, брюквы или моркови. 6. СахарозаменителиСахарозаменителями — точнее, заменителями сахарозы или пищевого сахара — называются вещества со сладким вкусом из группы углеводов, которые не преобразуются в организме в глюкозу или преобразуются медленнее, чем сахароза. Таким образом, сахарозаменители можно использовать для приготовления сладких диабетических напитков, конфет, вафель, печенья, тортов, компотов, варенья, йогуртов и т. д.; на их применении основана целая отрасль пищевой промышленности, которая обслуживает диабетиков. В Западной Европе, Австралии, Японии и в странах Американского континента для миллионов диабетиков выпускаются сотни наименований различных продуктов, от макарон и соевого бифштекса до орехов в шоколаде и мороженого. В России ситуация с диабетическими продуктами постепенно меняется к лучшему. В прежних изданиях нашей книги мы отмечали, что на прилавках магазинов лежат в основном импортные изделия по очень высоким ценам, однако теперь появилась отечественная продукция, в том числе выпускаемая российскими филиалами известных зарубежных фирм. В справочнике /20/ перечисляется около трехсот диабетических продуктов, а также приводятся сведения о нескольких десятках торгующих ими организаций. Правда, остается вопрос доверия к отечественным пищевым изделиям (см. главу 6), но его можно разрешить с помощью глюкометра. Сахарозаменители можно разбить на три группы: многоатомные сахароспирты (ксилит и сорбит); всевозможные синтетические подсластители (аспартам, цикламат, сукразит и т. д.); фруктовый сахар (фруктоза). Их характеристики приведены в таблице 11.4, причем за единицу в шкале сладости принята, как и в таблице 11.1, сладость пищевого сахара. Таблица 11.4. Характеристика сахарозаменителей 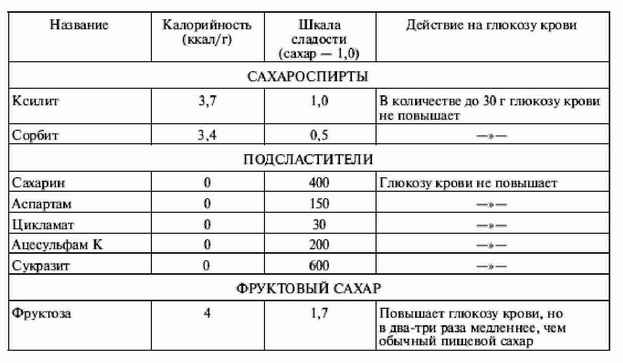 Норма потребления ксилита и сорбита — не более 30 г в день, двумя или тремя порциями; большее количество может не только повлиять на глюкозу крови, но также привести к неприятным побочным эффектам: вздутию живота, поносу. Ксилит и сорбит хорошо подходят для замены обычного сахарного песка в случае приготовления диабетических сладостей — печенья, пирогов, тортов со взбитыми сливками, варенья и конфет. Предлагая вам рецепты сладких блюд (см. Приложение), мы в основном ориентировались на ксилит и сорбит, хотя в ряде случаев их можно заменить таблетками подсластителя. При готовке большим достоинством ксилита и сорбита является близость их свойств к обычному сахару, что позволяет легче учитывать количество сахарозаменителя, необходимое в том или ином блюде. Но есть, однако, и недостаток, о котором мы уже упоминали: высокая стоимость сравнительно с сахаром. Все подсластители не повышают глюкозу крови, имеют нулевую калорийность и в десятки-сотни раз слаще сахара. Эти их бесспорные достоинства, однако их труднее применять в кулинарии (за исключением, разумеется, компотов). Кроме того, аспартам не годится для горячей кулинарной обработки и его нельзя употреблять более 5–6 таблеток в день (одна таблетка соответствует чайной ложке сахарного песка). Сахарин и ацесульфам также имеют ограничения по приему, связанные с их побочным действием — не рекомендуется их использовать, если больны почки или печень, и в любом случае доза сахарина не должна превышать 3 таблетки в день. Подсластители имеют несколько коммерческих названий: аспартам также известен как сладекс, кандерел, нутрасвит, иквол; ацесульфам К (ацесульфам калия) — АСЕ-К, санетт, свит-1; сахарин — суитен-лоу, свит-10, спринкл-свит, шугер-твин; цикламат — риоголд. Кроме того, выпускается ряд комбинированных подсластителей, содержащих сахарин и цикламат: цюкли, милфорд, сукламат, сусли. Можно встретить и другие названия — свитли, суоли, мокка-свит, сукродайт, сурель, хермесетаз. Отметим, что еще одним достоинством синтетических подсластителей является их дешевизна — так, цена рио-голд (450 таблеток) — 25–30 рублей (около доллара), и это количество эквивалентно двум килограммам сахара. Фруктозу, как и сорбит с ксилитом, не следует потреблять более чем 30–40 г в день — она повышает сахар крови и обладает слабительным действием. Кажется, что эта норма очень мала, но ее первым делом следует перевести в количество конфет, печений и вафель, которые мы можем съесть. Для этого нужно посмотреть на упаковке, сколько сахарозаменителя содержится в 100 г продукта (эта цифра колеблется от 20 до 60 г.), и тогда выяснится, что норме, например, соответствуют 50 г шоколадных конфет, 100 г вафель и 150 г печенья. 7. Особенности диеты в случае ИЗСДПерейдем к рекомендациям по диете и режиму питания для больных ИЗСД. Фактически нет серьезных ограничений в питании для таких больных — ни в части калорийности диеты, ни в количестве потребляемых хлебных единиц. Право выбора остается за вами; вы можете есть столько же белков, жиров и углеводов, как и здоровые люди, но углеводы следует подсчитывать и потреблять дробными порциями. Что касается таблицы 11.3, то имеются многие ее варианты, различающиеся в деталях, но идеальной и абсолютно точной таблицы не существует. Идеал, собственно, и не нужен; чтобы распределить углеводы по приемам пищи более или менее равномерно, годится любой вариант таблицы. С точки зрения калорийности в дневной рацион необходимо включать в среднем 1800–2400 ккал; для женщин — 29 ккал на один килограмм массы тела, для мужчин — 32 ккал на один килограмм массы тела. Эти килокалории набираются за счет следующих продуктов: 50 % — углеводы (14–15 ХЕ за счет хлеба и каши, остальное — овощи и не более 2 ХЕ фруктов); 20 % — белки (нежирные молочные, мясные и рыбные продукты); 30 % — жиры (нежирные молочные, мясные и рыбные продукты плюс растительное масло). Распределение питания по приемам пищи зависит от конкретной схемы инсулинотерапии, но обычно не должно превышать 7 ХЕ за один раз. При двух инъекциях инсулина оно может быть, например, таким: завтрак — 4 ХЕ, ланч — 2 ХЕ, обед — 5 ХЕ, перекус между обедом и ужином — 2 ХЕ, ужин — 5 ХЕ, перекус перед сном — 2 ХЕ; итого — 20 ХЕ. Такое же плавное распределение питания рекомендуется тем, кто болен диабетом II типа, но количество ХЕ и калорийность питания для них должны быть значительно меньше, так как больные ИНСД в восьми случаях из десяти имеют избыточный вес. Приведем еще раз зависимость числа килокалорий от рода деятельности, указав соответствующее количество хлебных единиц: интенсивная физическая работа — 2000–2700 ккал или 25–27 ХЕ; обычный труд — 1900–2100 ккал или 18–20 ХЕ; работа, не связанная с физическим трудом, — 1600–1800 ккал или 14–17 ХЕ. Если вы хотите съесть лишнее, имеется два варианта: есть охлажденную пищу и добавлять балластные вещества; ввести добавочную дозу «короткого» инсулина. Например, если вы желаете съесть лишнее яблоко, то можно поступить следующим образом: крупно натереть на терке яблоко и морковь, перемешать и охладить смесь. Если же вы хотите поесть пельменей, то перед этим стоит закусить салатом из свежей крупнонарезанной капусты. Если вы добавляете инсулин, то руководствуйтесь формулой, приведенной в конце главы 9, и следующим соображением: доза инсулина, необходимая для погашения 1 ХЕ, не одинакова в разное время суток и колеблется от 0,5 до 2,0 ЕД. Поэтому вводим на каждую дополнительную хлебную единицу: 2 ЕД «короткого» инсулина — утром, 1,5 ЕД — в обеденное время, 1 ЕД — вечером. Это средние цифры; индивидуальный подбор дополнительной дозы вы должны сделать самостоятельно, с помощью глюкометра. В любом случае, однако, в первой половине дня надо вводить больше инсулина в расчете на 1 ХЕ. Почему? Потому, что утром наблюдается подъем сахара в крови — в силу причин, рассмотренных в конце главы 8 (суточный ритм человеческого организма). Перед сном, в 23–24 часа, вам необходимо перекусить (1–2 ХЕ) с целью снижения риска ночной гипогликемии. Есть рекомендуется продукты с «медленным» сахаром — бутерброд с черным хлебом, стакан молока, гречневую кашу. Есть на ночь фрукты нежелательно — в них «быстрый» сахар, и они не дадут вам защиты на всю ночь. Если вам очень хочется сладкого, кушайте сладкое на сахарозаменителях или мороженое. Если оченьочень хочется «настоящего» сладкого, не дожидайтесь признаков гипогликемии, а поступайте так: — выберите вечернее время, но не очень позднее — 18–20 часов (вечером доза инсулина будет меньше); — проверьте уровень глюкозы в крови — он должен быть порядка 5–7 ммоль/л, то есть нормальным; — подколите дополнительный «короткий» инсулин — 3–4 ЕД (вводить 5–6 ЕД не рекомендуется, а 7–8 ЕД — запрещается; это может вызвать быструю гипогликемию); — через 15 минут ешьте вожделенное сладкое, а через час проверьте сахар в крови: если он 8–11 ммоль/л, то все в порядке, если он больше — много съели, если он 4–5 ммоль/л — мало съели и надо съесть еще. Рассмотрим еще одну проблему, которая уже упоминалась в предисловии. Очень часто больные задают вопрос: КОГДА МОЖНО НАЧИНАТЬ ЕСТЬ после инъекции инсулина или приема таблетки? И получают на него уклончивый ответ врача. Даже в том вроде бы ясном случае, когда диабетик получает «короткий» инсулин, ему скажут: начинайте есть через 15 минут, через 30 минут, через 45 минут или через час. Странно, не правда ли? Но не спешите обвинять медиков в некомпетентности. Во-первых, время, через которое МОЖНО или НУЖНО приступить к еде, разное. НУЖНО не позже, чем через час, иначе вы почувствуете признаки гипогликемии: а МОЖНО зависит, как минимум, от следующих обстоятельств: от времени развертывания вашего инсулина или сахароснижающего препарата; от того, что вы будете есть: только ли продукты с «медленным» сахаром (хлеб, кашу) или еще и продукты с «быстрым» сахаром (яблоко, апельсин); от того, каков был уровень глюкозы в вашей крови перед инъекцией или приемом таблетки. Вы должны начинать есть с таким расчетом, чтобы процесс всасывания углеводов начался одновременно с развертыванием препарата, при условии, что сахар в крови нормален. Практически это означает: если в момент инъекции или приема таблетки сахар крови был 5–7 ммоль/л, можно начинать есть через 15–20 минут; если 8–10 ммоль/л — через 40–60 минут. Смысл этого правила понятен: если сахар высокий, нужно дать препарату время понизить его, а потом приниматься за еду. Заострим внимание еще раз на одном вопросе, в одинакой степени важном для всех людей с диабетом, который условно называется «макаронной проблемой». Можно ли есть диабетикам макароны (блины, пельмени, вареники)? Можно ли есть картофель, мед, виноград, изюм, бананы, мороженое? Ни один эндокринолог не посоветует вам употреблять эти продукты в значительных количествах, но одни наложат строгий запрет, а другие скажут: если немного и очень хочется, то можно. На самом же деле вы должны четко представлять, что скорость всасывания сахаров из «запретных» продуктов определяется всей трапезой, то есть совокупностью всех блюд, которые вы съели. А это обстоятельство, как уже подчеркивалось ранее, вы можете регулировать. Что это значит? Вот что: не стоит есть макароны, а к ним — теплый суп с картошкой; перед тем как есть макароны (блины, пельмени, картофель), создайте «подушку безопасности», закусите капустным салатом, в котором много замедляющей всасывание клетчатки; не стоит есть мороженое и запивать его горячим кофе — скорость всасывания возрастет; съели немного винограда — закусите морковью; поели картофеля — не ешьте в эту трапезу хлеб, и закусывайте не финиками или изюмом, а соленым огурцом и квашеной капустой. И так далее, и тому подобное. Вы спрашиваете: можно? И мы отвечаем: можно, но не по-глупому. Ешьте, но понемногу, а также используйте все средства для замедления всасывания сахаров. Наши главные союзники в этом деле — капуста, морковь и зеленый салат. 8. Особенности диеты в случае ИНСДПри диабете II типа основной акцент в вопросе питания определяется тем, что больной должен похудеть или не набрать лишний вес. Следовательно, диета должна быть низкокалорийной (при наличии ожирения — не более 1000–1200 ккал в сутки), и больной должен иметь представление о продуктах с точки зрения их калорийности. Разумеется, надо знать и то, какие продукты повышают и не повышают сахар, как распределить углеводы равномерно по приемам пищи, но подсчитывать их по таблице 11.3 нет необходимости. В данном случае нужна таблица 11.5, в которой приводятся количества различных продуктов, содержащих сто килокалорий. Таблица 11.5. Количества продуктов, содержащих 100 ккал 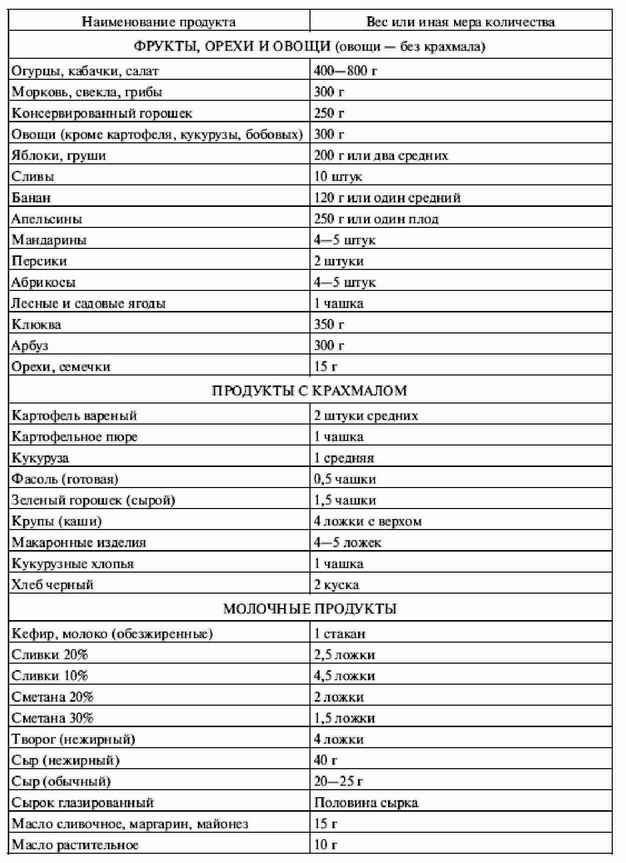 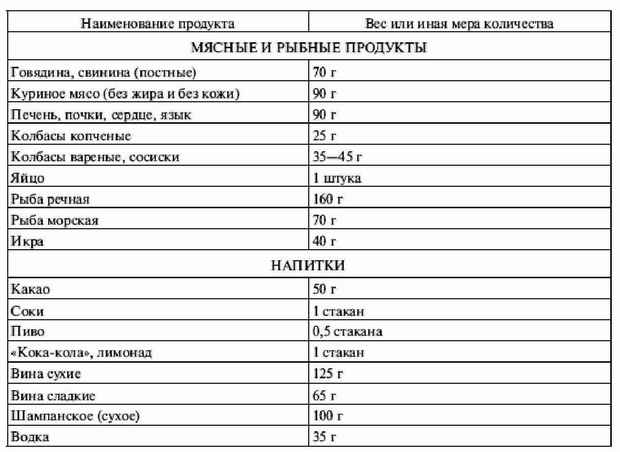 Дадим рекомендации для больных ИНСД. В случае диабета II типа больной может есть столько же белков, как и здоровые люди; жиры — в ограниченном количестве, лучше — растительного происхождения; углеводы подсчитывать в ХЕ не надо, но следует потреблять их дробными порциями. Если у больного избыточный вес, ему необходима низкокалорийная диета. В этом случае гораздо важнее подсчитывать не хлебные единицы, а число килокалорий, введенных с пищей (это делается с помощью таблиц 11.2 и 11.5). Необходимо помнить об угрозе для сосудов, которую представляет избыток циркулирующего в крови холестерина. Эту проблему мы подробнее рассмотрим в следующем разделе, а сейчас отметим, что не стоит есть продукты с повышенным содержанием холестерина. Поэтому надо ограничить животный жир, а вместо него ввести в рацион питания растительные масла. Сметану и творог лучше есть нежирные, употреблять сыр сулгуни и брынзу вместо голландского и российского, пить молоко с содержанием жира 0,5 % (желательно витаминизированное); норма сливочного масла в день — 10–15 г (лучше есть маргарин). Мясо и рыба рекомендуются нежирные, отваренные или тушеные (в них добавляется меньше жиров при готовке). Орехи и семечки нужно есть в меру, помня о том, что они богаты жирами. Яйца — не более одного в день, а лучше — одного в два-три дня (желтки слишком богаты холестерином). При приготовлении мучных блюд (блинов, пирогов, домашней лапши, пельменей и т. д.) нужно использовать ржаную муку или ее смесь с пшеничной — что, кстати, является давней российской традицией. Теперь давайте ознакомимся с диетами, рекомендованными двумя врачами одному и тому же больному примерно в одно и то же время, в 1986 году (диабет II типа, пациент без признаков ожирения, с нормальным уровнем холестерина). 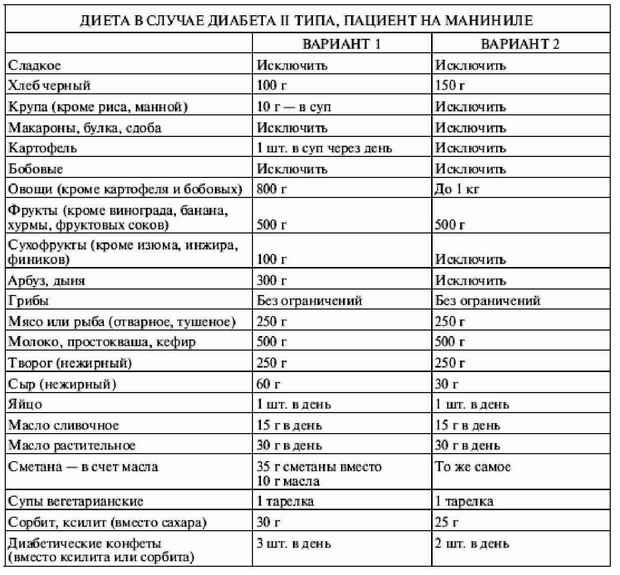 В общем и целом эти диеты равноценны по калорийности и дают пример типичного состава питания при диабете II типа. В первом варианте диеты меньше хлеба, зато допускается немного картошки, крупы и сухофруктов; второй вариант диеты более жесткий, хотя в нем рекомендуется шесть кусков хлеба вместо четырех. Однако напомним, что эти диеты составлены в 1986 году, когда выбор продуктов питания был гораздо более скудным, чем теперь. На наш взгляд, вторая диета предпочтительнее, но ее стоит откорректировать таким образом: крупа (каша гречневая, овсяная) — 4–6 столовых ложек; бобовые — 8 столовых ложек раз в два-три дня; фрукты — не более 300 г в день; одно яйцо два раза в неделю; вместо сливочного масла — маргарин или масло с пониженным содержанием жиров. Чем отличается от этих вариантов диеты питание больного диабетом I типа? Прежде всего большим разнообразием продуктов и блюд. Рекомендованы каши гречневая и овсяная, можно есть дыню, арбуз, бобовые и иногда — картофель, можно съесть банан или немного ананаса, можно есть изделия из теста — блины, оладьи, пельмени и т. д.; наконец, можно есть больше углеводов при дополнительной подколке инсулином или без нее, смотря по ситуации. В некоторых случаях «можно» заменяется словом «нужно» и даже «жизненно необходимо» — при интенсивной физической нагрузке. Однако предупредим, что увеличение дозы инсулина с целью поесть сладкого или поесть больше обычного — опасный путь, ведущий к излишней полноте либо ожирению. Несмотря на ограниченный набор рекомендованных продуктов, из них можно приготовить много вкусных блюд; рецепты некоторых приведены в Приложении. 9. Проблема холестеринаКак говорилось в разделе 2, холестерин — жироподобное вещество из группы стеринов, которое входит в состав животных тканей, способствует образованию бляшек в кровеносных сосудах и ведет к атеросклерозу. Но это очень примитивный подход, а на самом деле ситуация с холестерином более сложная. Холестерин не является чисто отрицательным фактором — на самом деле это вещество играет важную роль в функционировании человеческого организма. Холестерин необходим для роста и развития клеточных тканей (он регулирует проницаемость стенок клеток), а также для синтеза в коже витамина D и гормонов надпочечников и половых желез. Так что, как видите, холестерин не пугало, а жизненная необходимость. Кроме холестерина, в крови присутствует еще один вид жиров — триглицериды. Холестерин и триглицериды разносятся кровью по всему организму, к тем его частям, где в них имеется нужда, но их молекулы не могут перемещаться в кровотоке самостоятельно, а как бы «цепляются» к переносчикам-липопротеидам. Для нас существенны два типа липопротеидов: ЛПНП (липопротеиды низкой плотности), которые, собственно, переносят холестерин, и ЛПВП (липопротеиды высокой плотности), удаляющие холестерин из артерий и «сбрасывающие» его в печень, где происходит его окончательное «уничтожение». Холестерин в составе ЛПНП — «плохой» холестерин, так как в процессе транспортировки по сосудам он может прилипать к их стенкам, в результате чего сечение сосуда уменьшается, что затрудняет кровоток. Холестерин в составе ЛПВП — «хороший» холестерин, то есть такой, который удаляется из кровеносных сосудов и не способствует их поражению. Современные аналитические методы позволяют измерить содержание в крови как триглицеридов и общего холестерина, так и его «плохой» и «хорошей» фракций, обозначаемых просто «ЛПНП» и «ЛПВП», то есть получить липидный спектр (напомним, что термином «липиды» обозначаются жиры). Эти показатели в составе крови нужно контролировать с такой же тщательностью, как и глюкозу. Допустимые нормы таковы: считаются хорошими показатели общего холестерина 3,3–5,2 ммоль/л, а допустимыми — не выше 6,4 ммоль/л; «плохой» холестерин (в составе ЛПНП) — менее 2,6 ммоль/л; «хороший» холестерин (в составе ЛПВП) — более 1,2 ммоль/л; триглицериды (общие жиры) — менее 2,3 ммоль/л. Пятая часть холестерина, примерно 0,5 г в день, поступает к нам извне, с пищей, а четыре пятых (2 г) синтезируются в организме из жиров, насыщенных жирными кислотами, — то есть из продуктов, богатых животными жирами. Для человека с диабетом норма суточного поступления холестерина не должна превышать 0,3–0,4 г. Еще раз подчеркнем, что особенно много холестерина содержится в животных жирах (масло, жирные сыр, сметана и творог, жирное мясо, сало), в некоторых мясных субпродуктах и продуктах моря, потребление которых нужно ограничить. Холестерин содержится в следующих продуктах (в расчете на 100 г продукта): мозги (чемпион по холестерину!) — 2 г криль (консервы) — 1,2 г жирные сыры — 0,5–1 г яичный желток — 1,5 г яйцо — 0,6 г печень, почки, язык — 0,2–0,4 г некоторые сорта рыбы (камбала, карп, севрюга, скумбрия, ставрида, сельдь, горбуша, сайра) — 0,2–0,4 г икра зернистая — более 0,3 г сливочное масло — 0,2 г жирная сметана — 0,15 г жирный творог — 0,06 г колбасы — 0,04–0,08 г постное мясо, куры — 0,04–0,08 г мороженое, сливки — 0,05 г молоко — 0,001 г. В растительных жирах холестерина нет, поэтому рекомендуется употреблять для приготовления пищи подсолнечное, кукурузное и оливковое масла. 10. Понятие о гликемическом индексеВ разделе 3 мы ввели понятие о «мгновенных», «быстрых» и «медленных» сахарах. Ясно, что это лишь грубое качественное описание способности различных углеводов влиять на глюкозу в крови, и поэтому мы вправе задаться вопросом: имеется ли более детальная количественная информация о том, как углеводсодержащие продукты поднимают глюкозу? Исследования этой проблемы были начаты в университете Торонто, Канада, и продолжаются в научных центрах многих стран уже четверть века. Их результатом явилось представление о гликемическом индексе (ГИ) продукта, показывающем, насколько повысится глюкоза крови после того, как этот продукт будет съеден. К настоящему времени существуют таблицы ГИ для множества продуктов, и эти сведения легко доступны в Интернете — так, одна из наиболее крупных таблиц, содержащая индексы более чем для тысячи продуктов, лежит на сайте американского врача Мендосы http://www.mendosa.com/. Мы даем гораздо более скромную таблицу 11.6, зато ориентированную на вкусы россиян (единственным «русским» продуктом, упомянутым у Мендосы, является рижский хлеб австралийской выпечки). Таблица 11.6. Гликемические индексы продуктов 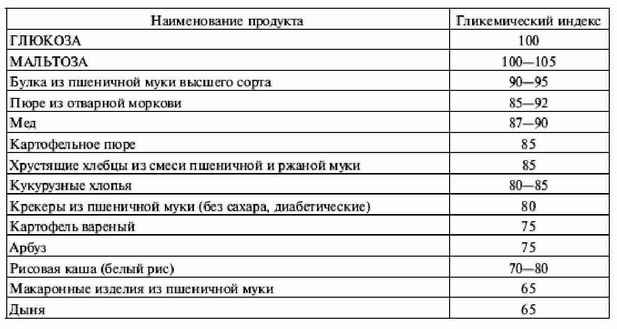 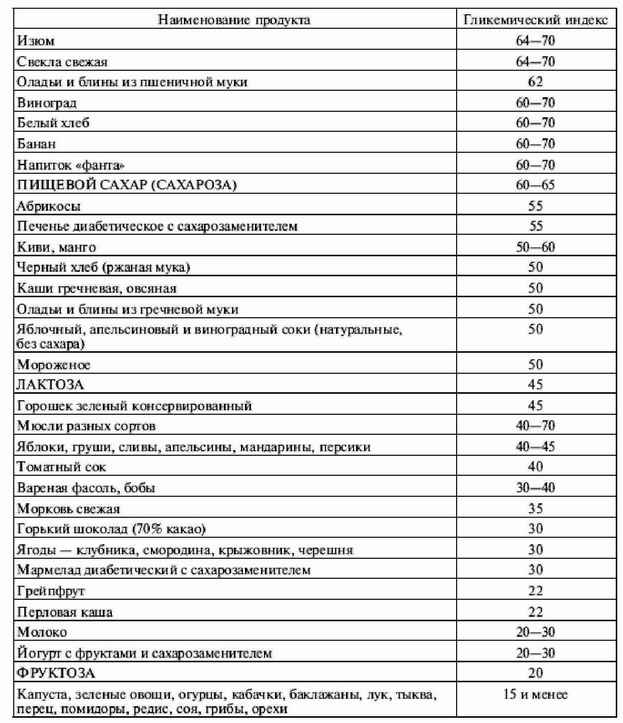 Примечания: 1. Крупным шрифтом в таблице помечены вещества из группы углеводов. 2. Продукты с ГИ = 15 и менее глюкозу крови практически не повышают. Прокомментируем таблицу 11.6. 1. Гликемические индексы являются величинами относительными: за 100 принят ГИ глюкозы, поэтому смысл любого другого индекса таков: соответствующий продукт повышает сахар крови так-то и так-то по сравнению с чистой глюкозой. Например: черный хлеб и гречневая каша повышают сахар в крови вдвое меньше, чем глюкоза, молоко — втрое меньше, а повышение от яблока составляет 40 % или 0,4 от того, которое бывает после глюкозы. 2. Чтобы еще раз подчеркнуть относительный характер ГИ, опишем процедуру его определения. Измерив сахар крови, испытатель фиксирует эту величину (СахН — начальный или исходный уровень глюкозы), а затем съедает тестируемый продукт (скажем, хлеб, печенье или дольки апельсина), в котором содержится строго определенное количество углеводов — 50 г. В течение последующих двух-трех часов у испытателя регулярно измеряется сахар крови и строится график его повышения над уровнем СахН. Формально вид этого графика похож на кривые 2 и 3 на рис. 8.2 — глюкоза крови растет, достигает максимального значения и затем падает. Строится (или имеется построенный заранее) базовый график, отражающий поведение сахара крови у испытателя после приема 50 г чистой глюкозы. Площадь под базовой кривой принимается за 100 и относительно этой нормировки определяется величина площади под графиком тестируемого продукта. Такие измерения повторяются многократно, с несколькими испытателями, после чего результаты усредняют и получают ГИ для интересующего продукта. 3. Так как ГИ — величина относительная, он не позволяет оценить, насколько реально поднимется сахар в зависимости от количества съеденного продукта. Рассмотрим, что это значит. Предположим, вы едите черный хлеб порциями по 1 ХЕ = 12 г углеводов. Вы съели один кусок, два, три, четыре… Насколько повысится сахар крови в ммоль/л? С помощью ГИ хлеба, равного 50, мы не в состоянии это определить, мы можем лишь сказать, что повышение будет вдвое меньшим, чем от эквивалентного количества глюкозы, то есть глюкозы в количестве 12 г, 24 г, 36 г, 48 г. 4. Пищевой сахар — дисахарид, молекула которого должна вначале распасться на глюкозу и фруктозу, и только затем глюкоза поступит в кровь. Поэтому индекс сахара меньше, чем у чистой глюкозы, и равен, по различным оценкам, от 60 до 75. У меда, механической смеси примерно одинаковых частей глюкозы и фруктозы, ГИ выше, чем у сахара — 90 (за счет глюкозы). У фруктозы индекс очень мал (20), так как она перерабатывается в глюкозу в печени (долгий процесс) и только затем попадает в кровь. Дисахарид лактоза преобразуется в желудке в глюкозу и галактозу — тоже долгий процесс, и потому индекс лактозы равен 45. Дисахарид мальтоза — исключение: этот углевод быстро разлагается на две молекулы глюкозы и поднимает сахар крови так же или еще сильнее, чем препарат чистой глюкозы: ГИ мальтозы 100–105. После этих замечаний коснемся очень важного момента, связанного с величинами ГИ. В книге Лодевика и др. /34/ приведены индексы для ряда продуктов и, в частности, для моркови, меда, изюма. В результате недоработки авторов или переводчиков этой в общем-то превосходной книги индексы даются следующим образом: морковь — 92, мед — 87, изюм — 64. Составляя свою таблицу 11.6, мы пользовались разными источниками и с удивлением выяснили, что потрясающе высокий ГИ для моркови присутствует еще в нескольких пособиях — возможно, их авторы позаимствовали это значение у Лодевика или выловили в Интернете. Но это явная чушь: слово «морковь» прежде всего обозначает сырую морковку, а ее индекс никак не может быть больше, чем у меда, изюма, винограда, яблока и хлеба! В чем же дело? В том, что ГИ самым существенным образом зависит от кулинарной обработки продукта, то есть от таких пролонгаторов всасывания, как холод, жирность и, главное, консистенция продукта. Названия некоторых продуктов подразумевают способ их приготовления — например, макароны, виноград, мед, изюм, яблоко. Другие продукты нуждаются в определениях: не просто хлеб, а черный или белый, не просто сок, а яблочный или виноградный без добавки сахара. Но есть более сложные ситуации, когда способ приготовления продукта должен быть точно указан, иначе мы будем введены в глубокое заблуждение. Так вот, о моркови: индекс моркови сырой цельной — 35, индекс пюре из вареной и растертой моркови — 85–92 по разным источникам. Если вы натрете свежую морковь на терке крупно, то индекс 35, скорее всего, не изменится, а если натрете мелко, то индекс наверняка поползет вверх. Но если вы отожмете сок из мелко натертой моркови, а потом выпьете его, индекс опять уменьшится. Кроме того, индекс зависит от работы ваших челюстей: чем дольше вы жуете и мельчите продукт во рту, тем больше окажется его ГИ. Эти примеры заставляют нас с сомнением отнестись ко множеству значений ГИ, когда продукт указан без необходимых комментариев. Мы можем доверять лишь четко описанным ситуациям: жареный картофель, вареный картофель, пюре, гречневая каша, рисовая каша и т. д. Как уже отмечалось выше, при составлении таблицы 11.6 мы пользовались многими источниками и считали, что индекс продукта достоверен, если в двух-трех источниках повторяются близкие значения, причем не заимствованные авторами друг у друга. К сожалению, нам не удалось найти надежных данных для следующих продуктов: пирожного или торта с кремом; фиников (значения индекса 45 и 95 равно сомнительны); кураги, инжира (значение 35 сомнительно); груши, сливы, абрикоса. Для этих фруктов предлагается такой же индекс, как для яблок (40–45), но Михаил Ахманов выяснил, что груша повышает сахар заметно сильнее яблока. Из двух оценок для винограда — 70 и 50 — вторая сомнительна, а первая более реальна. Под сомнением величины 65 для дыни и 75 для арбуза — сахаристость этих плодов зависит от сорта и зрелости. Очень сильно расходятся оценки для мороженого: 35, 50 и 60–69 (мы даем среднюю оценку). Неясно, почему ГИ черного хлеба больше, чем у яблок, и равен ГИ фруктовых соков (значение 50), которые используют для купирования гипогликемии. Может быть, это связано с формой кривой подъема сахара: у соков и фруктов — резкий высокий подъем и быстрый спад, у хлеба — плавный невысокий подъем и долгий спад, но площадь под кривой такая же, как у соков, и несколько больше, чем у фруктов. Мы информируем читателей о своих сомнениях, чтобы они не принимали на веру таблицы ГИ в различных пособиях и не удивлялись несовпадениям в них. Как говорится, Восток — дело тонкое, и то же самое можно сказать о гликемических индексах. Мы уже не раз упоминали о том, что скорость повышения глюкозы крови зависит не от отдельных продуктов, а от всей их совокупности, съеденной в процессе трапезы, и даже от того, в каком порядке они попали в желудок. В рамках такой концепции довольно непросто оценить гликемический индекс обеда — салата, борща, мяса с гречкой и огурцом и яблока на десерт. Тем более что такая оценка даст величину относительно глюкозы, а нас интересует абсолютное значение: на сколько повысится сахар, если съедено 4 ХЕ. Сложным расчетам с помощью ГИ мы наверняка предпочтем более простые варианты: 1. Съедено 4 ХЕ днем, когда одна ХЕ поднимает сахар на 1,5; значит, сахар поднимется на 4 х 1,5 = 6 ммоль/л; 2. Измерим сахар до обеда (предположим, 5 ммоль/ л) и через час после обеда (9 ммоль/л); получим подъем на 4 ммоль/л, так как продолжает действовать введенный утром промежуточный инсулин или таблетка. И это будет точнее и надежнее всего. Итак, гликемические индексы неточны, ибо зависят от технологии приготовления продуктов, от их кулинарной обработки и национальных особенностей кухни, даже от процесса жевания и от того, где их откопал автор той или иной книги. К тому же эти индексы трудно использовать в быту, так как при каждой трапезе мы едим, большей частью, смесь продуктов. Зачем же тогда они вообще нужны? Тем не менее ГИ не бесполезны, так как позволили диетологам создать хотя бы грубую классификацию продуктов с точки зрения их влияния на сахар крови. В результате исследований, проведенных в последние 20–25 лет, был развеян миф о том, что сладкое всегда чрезмерно повышает сахар — или, во всяком случае, повышает его быстрее и сильнее, чем мучное и другие продукты с крахмалом. Это, повторяем, миф: белая булка и картофель гораздо скорей приведут к росту глюкозы крови, чем мороженое или горький шоколад. Таким образом, знание гликемических индексов позволяет расширить и обогатить диету диабетика. Эта информация также оказывается полезной в случае компьютерной компенсации диабета, которую мы рассмотрим в главе 23. 11. Биологически активные добавкиСогласно энциклопедии «Биологически активные добавки к пище» (СПб., изд-во «Весь», 2001) БАДы являются натуральными или идентичными натуральным веществами, преназначенными для перорального приема, цель которого — обогатить питание биологически активными веществами. Ясно, что данное «определение» — тавтология, которая ничего не объясняет. Ситуация становится более понятной, если рассмотреть конкретный БАД — например, цыгапан, который является порошком из рогов северного оленя. Цыгапан содержит аминокислоты, жиры, углеводы, пептиды, стероидные гормоны, десяток витаминов и большое количество макро — и микроэлементов. Подобные компоненты, как и другие (аминосахара, кофеин, соли желчных кислот, жирные кислоты, бифидум-бактерии, тонизирующие вещества), входят в состав прочих БАДов. В общем случае они представляют собой смесь тех или иных перечисленных выше составляющих, полученных в виде экстрактов из трав, корней и цветов (например, женьшеня, элеутерококка, одуванчика, березовой коры и т. п.), вытяжек из животных тканей (например, из вещества простаты или яичников) и даже минеральных порошков (например, цеолита). Соединения, входящие в состав БАДов, нередко в самом деле обладают биологической активностью, и значит это одно: они могут быть столь же полезными, сколь и опасными. Возникает закономерный вопрос: чем же БАДы отличаются от лекарств и рассмотренных в главе 10 комплексов, включающих витамины, макро — и микроэлементы? Ответ лежит не в медицинской, а, скорее, в административной плоскости: поскольку БАДы преподносятся нам как добавки к пище, они не проходят положенной для лекарств государственной сертификации. Разрешая БАДы к продаже, Минздрав России вовсе не обещает нам целительный эффект, а гарантирует лишь то, что данной пищевой добавкой нельзя отравиться или получить в результате ее приема какую-нибудь болезнь. Слабое утешение! Во-первых, потому, что в состав БАДов нередко входят вещества, влияние которых на человеческий организм не изучено или изучено недостаточно; во-вторых, с одним из первых БАДов, с гербалайфом, мы хорошо знакомы — он продавался в России много лет и вытянул много денег из карманов доверчивых россиян, чему Минздрав никак не препятствовал. Мы далеки от того, чтобы мазать дегтем все БАДы подряд, но диапазон этих «целебных снадобий», «как бы лекарств» и в то же время «не лекарств», слишком широк и простирается от недоброй памяти гербалайфа до безусловно полезных витаминных комплексов. Можно предположить, что БАДы изобрели в богатых и благополучных странах с целью развлечь ту часть населения, которая любит лечиться. Для настоящего лечения требуется консультация врача и настоящие лекарства — а как быть, если врач ничего не прописал ввиду отсутствия болезней? Это он так считает, что болезней нет, а у пациента мнение иное, но принимать лекарства без благословения медицины все-таки боязно. А БАДы — штука безопасная, если не вылечат, то и не навредят. Опять же выбор какой — сотни наименований, от всех недугов! Возможно, в Европе и Штатах, где царит порядок, где курильщики предъявляют иски табачным компаниям, БАДы и в самом деле безопасны. Однако в российских условиях, когда подделывают лекарства и продукты, не стоит уповать на гарантию безопасности, выданную Минздравом. Это с одной стороны, а с другой — запомните следующее: нет такого лечебного эффекта (если он вообще достижим), которого нельзя было бы добиться без применения БАДов. Как именно? Самыми традиционными способами: полноценным питанием или диетой, приемом лекарств и витаминов, физической активностью, массажем, курортным лечением и, на худой конец, вмешательством хирурга. Но вернемся к БАДам и сообщим, что они делятся на две следующие группы: нутрицевтики, которые являются дополнительным источником основных компонентов питания, и парафармацевтики, те самые «как бы лекарства», ориентированные на лечение конкретных заболеваний. Сравнительно безопасные нутрицевтики содержат белки, жиры, углеводы, витамины, минеральные вещества и применяются в тех случаях, когда получаемое человеком питание в какой-то части неполноценно и требуется компенсировать этот дефицит или когда человек страдает болезнью, не позволяющей употреблять ряд продуктов (врожденная непереносимость некоторых белков, жиров и т. д.). Нас, однако, больше интересуют парафармацевтики, среди которых сорок БАДов объявлены средствами от диабета и около двадцати — от ожирения. В упомянутой выше энциклопедии «Биологически активные добавки к пище» сообщается, что БАД «мука иерусалимского артишока» (топинамбура) «рекомендуется диабетикам для снижения уровня сахара в крови» и что «включение в диету больных сахарным диабетом топинамбура — основного источника фруктозы — позволяет удовлетворять потребности организма в углеводах без риска развития гипергликемии». Но эту потребность гораздо лучше удовлетворит гречневая каша с молоком, фруктозы гораздо больше в яблоке и апельсине, а что до снижения сахара крови, то «иерусалимский артишок» не может конкурировать с отечественной черникой. Про БАДы «Флэйк» и «Долголет» (витаминно-минеральная добавка) в энциклопедии сказано, что они предупреждают сахарный диабет, БАД «Метаболайн» (биококтейль) будто бы «способствует поддержанию нормального уровня сахара в крови», БАД «Цамакс-М» (минерал цеолит) «участвует в регулировании сахара в крови за счет активизации инсулина из поджелудочной железы», а БАД «Александрина» (хлебопекарные дрожжи) позволяет больному через два-три месяца вообще отказаться от инсулина. Конечно, в этом списке не забыт и цыгапан, который тоже является «эффективным средством» от диабета и всех других недугов, от импотенции и ревматизма до инсульта и печеночной колики. Такая универсальность, свойственная многим БАДам, заставляет вспомнить о таинственной «кремлевской таблетке», которой якобы лечили абсолютно от всего наших былых вождей и лидеров. Разумеется, диабетикам полезны фитопрепараты, травяные сборы и чаи, описанные в предыдущей главе, но использовать эти средства лучше в натуральном виде, как отвары и настойки. Резон простой: дешевле и надежнее, ибо отвар готовится своими собственными руками из плодов и трав, которые можно увидеть, пощупать и понюхать. А откуда нам известно, что на самом деле вложено в таблетку БАДа, кто и где вкладывал в нее обещанные рекламой ингридиенты? В главе 21 мы ознакомим вас с рядом случаев мошенничества, а сейчас призываем к разумной осторожности, поскольку БАДы не лечат ни диабет, ни ожирение. Принимать некоторые из них с другой целью — скажем, для поднятия общего тонуса организма — советуем лишь по рекомендации врача. Подчеркнем: надежного врача, ибо были среди медиков и такие, кто рекламировал гербалайф. Были и никуда, к сожалению, не делись. 12. Диабетические продуктыВ предыдущих изданиях нашей книги мы знакомили читателей с товарами «Диетграда», лучшего из диетических магазинов Петербурга в 1998 году, чей ассортимент послужил основой для составления таблицы 11.7. Как уже не раз подчеркивалось, ситуация за последнее время изменилась к лучшему — продуктов для диабетиков стало больше, значительную их часть составляют отечественные изделия, товары более доступны, так как теперь они продаются не только в специализированных магазинах, но и в обычных универсамах. Можно было бы вообще опустить этот раздел — ведь вам нетрудно пройтись до такого универсама и увидеть «живьем» те продукты, которые пять-шесть лет назад считались дефицитом. Но знакомство с письмами читателей подсказывает нам, что продуктовое диабетическое изобилие характерно лишь для Москвы, Петербурга и еще нескольких крупных городов, тогда как жители райцентров, поселков и отдаленных регионов нуждаются в информации по данному вопросу. Руководствуясь этим соображением, мы сохранили в книге таблицу 11.7 и комментарии к ней. Таблица 11.7. Ассортимент диабетических продуктов 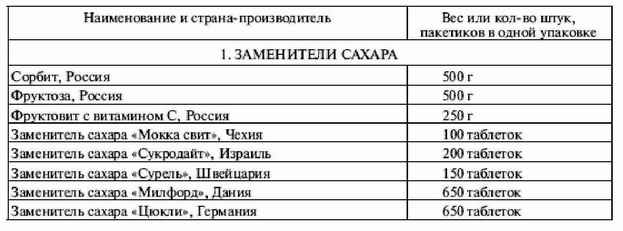   Прокомментируем эту таблицу. 1. В таблице 11.7 указано больше восьмидесяти наименований продуктов, но на самом деле их теперь порядка пятисот. Мы не перечисляли все марки чая, кофе и напитков с цикорием, все джемы, компоты и соки, все виды смесей для каш, все макаронные изделия и сорта конфет, печенья и вафель. 2. Часть диабетических продуктов в Россию поставляют Чехия, Словакия, Венгрия, Германия, Финляндия, Испания, Швейцария. Но отечественных продуктов уже довольно много — по нашим наблюдениям, не меньше половины. 3. Отметим, что в Москве и Петербурге имеются диабетические продукты известной немецкой фирмы «Шнеекоппе» («SchneeKoppe»). Эта фирма предлагает большой ассортимент изделий (включая даже мед для диабетиков), причем на упаковке указано, сколько единиц продукта (конфет, печений и т. д.) соответствует одной хлебной единице. К сожалению, эти продукты весьма дорогие. В 1999 году, в процессе подготовки второго издания нашей книги, мы ознакомились с ассортиментом диабетических продуктов, предлагаемых московской компанией «ДиаМир». Этот список внушил нам оптимизм; в нем было около 180 позиций, причем 40 % изделий — российского производства. В ассортименте были представлены тринадцать видов вафель, печенья, сушек и сухарей по цене 15–30 руб. за кг (Россия) и столько же изделий чешского и венгерского производства; витамины и витаминизированные сиропы — в основном российские; пятнадцать видов хлопьев и палочек из кукурузы и отрубей по цене 15–30 руб. за кг (Россия); семь видов российских конфет (60–90 руб. за кг) и вдвое больше более дорогих швейцарских и немецких; мюсли из Чехии — двенадцать видов; макаронные изделия из Венгрии — четырнадцать видов по цене 16 руб. за кг; продукты из сои четырнадцати видов — импортные и довольно дорогие, по 100–150 руб. за кг (но не стоит забывать, что это сухие продукты); российские и венгерские тосты и хрустящие хлебцы — одиннадцать видов. Кроме того, имеются разнообразные напитки, минеральные воды, йодированные соли, пивные дрожжи и российские, французские и немецкие сахарозаменители. Компания «ДиаМир» также предлагает литературу для диабетиков, глюкометры, инсулиновые шприцы, шприц-ручки, ланцеты и тест-полоски. К 2001 году, согласно информации в справочнике /20/, ассортимент диабетичесих продуктов вырос примерно до пятисот наименований, а число торгующих ими фирм — почти до полутора сотен. В основном это московские организации (аптеки, «ДиаМир», «Мир здоровья — Пеликан», «Диета № 63», «Диета 2000» и другие), но несколько десятков торговых компаний уже действуют в регионах нашей страны. Отметим одну особенность диабетических продуктов: если не пользоваться изделиями фирмы «Шнеекоппе», сообщающей нам их эквивалент в ХЕ, надо самому пересчитывать диабетические сладости в хлебные единицы — прежде всего конфеты и мучные изделия типа вафель и печенья. Если считать, что все они приготовлены на таких сахарозаменителях, которые не повышают уровень глюкозы в крови, то конфеты пересчитывать не требуется, а вот мучные изделия — совершенно необходимо, так как они содержат крахмал. Пользуйтесь для этого сведениями, приведенными на упаковке; если в них нет количества ХЕ, то количество углеводов должно быть указано обязательно. Разумеется, вы должны учесть калорийность продуктов, что в равной степени относится и к конфетам, и к печенью, и к любым другим диабетическим изделиям. Однако ситуация не столь проста, как может показаться, ибо некоторые виды диабетических изделий не содержат на упаковке рецептуры — что, вообще говоря, является грубым нарушением медицинских норм и правил. Ниже мы даем примеры маркировки различных продуктов, чтобы вы представляли, какие сведения обязан вам сообщить производитель. Отметим, что все импортные продукты теперь содержат рецептуру на русском языке. Итак, несколько примеров. Печенье диабетическое «Шатрия», изготовитель — Торговый Дом «Бородино», Санкт-Петербург. Состав: мука пшеничная, сорбит, маргарин, яйцо, соль, сода, сухое молоко, ароматизаторы. В 100 г продукта содержится сорбита — 20 г, жиров — 14 г, общего сахара в пересчете на сахарозу — 1 г. Энергетическая ценность 100 г. — 421 ккал. Вафли с начинкой какао «Ela», изготовитель — предприятие Словакии, Братислава. Состав: пшеничная мука, растительный жир, сорбит, сухое молоко, какао, яичный порошок, растительный лецитин, аспартам, разрыхлители, арованиллон. В 100 г продукта содержится белков — 9,25 г, сахаридов — 46,43 г, жиров — 36,01 г. Энергетическая ценность 100 г — 533,76 ккал. Шоколад без сахара «Laima», изготовитель — предприятие Латвии, Рига. Состав: малтитол, какао, вафли, эмульгатор, ванилин. В 100 г продукта содержится белков — 4,1 г, углеводов — 59,5 г, жиров — 33,1 г. Энергетическая ценность 100 г — 444 ккал. Йогурт «Vitalinea — 0 % жирности», изготовитель — компания «Данон Индустрия», Россия. Состав: нежирное молоко, творожная закваска, сычужный фермент, фруктовая добавка, подсластители (сироп фруктозы, аспартам, ацесульфам калия), загустители, ароматизаторы, витамины (В1, В2, В6, пантотеновая кислота, фолиевая кислота). В 100 г продукта содержится белков — 6,5 г, углеводов — 9 г, жиров — 0,1 г, В1 — 0,15 мг, В2 — 0,18 мг, В6 — 0,20 мг, пантотеновая кислота — 0,73 мг, фолиевая кислота — 0,024 мг. Энергетическая ценность 100 г — 64 ккал. Шоколадные конфеты на ксилите «Подснежник» и диабетические шоколадные конфеты «Вера», изготовитель — кондитерская фабрика им. Н.К.Крупской, Санкт-Петербург. В последнем случае вы не найдете на упаковке ни рецептуры, ни калорийности, и потому остается лишь строить догадки насчет состава очень вкусных конфет «Подснежник» и «Вера». Напомним: чтобы выяснить это обстоятельство, вам не нужна химическая лаборатория; такая лаборатория — вы сами и ваш глюкометр. Если у вас компенсированный диабет, если вы съели за обедом свою обычную порцию углеводов плюс конфету на ксилите, то через два часа сахар в крови не должен быть выше 8–10 ммоль/л. Если сахар поднялся до 12 ммоль/л и вы замечаете, что он поднимается до таких величин именно после употребления конфет на ксилите, значит, с ними что-то не то. Таким же образом вы можете проверить любой сладкий диабетический продукт. Закончив изучение этой главы, ознакомьтесь с рецептами блюд для диабетиков, которые приведены в конце книги, и с добавлением к нашему списку терминов: БЕЛКИ — один из трех основных компонентов питания, служащий строительным материалом для клеток. ЖИРЫ — один из трех основных компонентов питания, обеспечивающий запас энергии, служащий источником гормонов и витаминов. УГЛЕВОДЫ — один из трех основных компонентов питания, совокупность всевозможных видов сахаров. Сахар-глюкоза — источник энергии для организма. ХОЛЕСТЕРИН — жироподобное вещество, которое циркулирует в человеческой крови; в повышенной концентрации ведет к атеросклерозу, ишемической болезни сердца, гипертонии и другим заболеваниям. САХАРОЗАМЕНИТЕЛИ — вещества со сладким вкусом из группы углеводов, которые не преобразуются в организме в глюкозу или преобразуются в глюкозу медленнее, чем сахароза. ГЛИКЕМИЧЕСКИЙ ИНДЕКС ПРОДУКТА — величина, показывающая, насколько повышает сахар крови данный продукт сравнительно с тем повышением, которое вызывает препарат чистой глюкозы. |
|
|||
|
Главная | В избранное | Наш E-MAIL | Добавить материал | Нашёл ошибку | Наверх |
||||
|
|
||||
